Для цитирования: Инкина А.В. Посттравматическая гематома ретрофарингеального пространства – клиническое наблюдение. Голова и шея Head and neck. Russian Journal. 2018;6(3):39–43
For citations: Inkina A.V. Posttraumatic retropharyngeal hematoma: clinical case. Golova I Sheya Head and neck. Russian Journal. 2018;6(3):39–43 (in Russian).
Doi: 10.25792/HN.2018.6.3.39–43
Ретрофарингеальная гематома (РФГ) – скопление крови в заглоточном пространстве. РФГ является потенциально опасным для жизни заболеванием из-за возможного сдавления дыхательных путей с развитием стеноза. РФГ можно разделить на посттравматические и спонтанные. Наиболее распространенными этиологическими факторами являются закрытая травма шеи, а также инородные тела пищепроводных путей. Возможные ятрогенные причины включают в себя инструментальное повреждение при проведении прямой ларингоскопии, эндотрахеальной интубации, эндоскопическом исследовании, а также операции на шейном отделе позвоночника. Причиной спонтанных РФГ могут быть прием антикоагулянтов, приступы кашля, чихания, рвота, аневризма сонной артерии и коагулопатии. Пациенты с РФГ могут предъявлять жалобы на боль в шее, тризм, дисфонию, дисфагию, слюнотечение, кровохарканье и одышку. Основным методом диагностики является рентгенологическое исследование (боковая рентгенография или КТ шеи), а также МРТ. Лечение РФГ требует быстрого междисциплинарного подхода. Обеспечение адекватного воздухопроведения является первым шагом и должно быть обеспечено до начала любого хирургического вмешательства. После восстановления проходимости дыхательных путей доступны два варианта лечения: активная хирургическая тактика и наблюдение.
Ключевые слова: ретрофарингеальная гематома, заглоточное пространство
Автор заявляет об отсутствии конфликта интересов. Источник финансирования. Не указан.
Для цитирования: Инкина А.В. Посттравматическая гематома ретрофарингеального пространства – клиническое наблюдение. Голова и шея Head and neck. Russian Journal. 2018;6(3):39–43
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Retropharyngeal hematoma (RPH) is an accumulation of blood in the retropharyngeal space, a potentially lifethreatening condition due to the possible compression of the airways with the stenosis development. RPH can be divided into post-traumatic and spontaneous. The most common etiological factors are closed neck injury, as well as foreign bodies in the alimentary tract. Possible iatrogenic causes include instrumental damage during direct laryngoscopy, endotracheal intubation, endoscopy, and cervical spine surgery. The other causes of spontaneous RPH may also be anticoagulants use, coughing, sneezing, vomiting, carotid aneurysm, and coagulopathy. Patients with RPH may complain of neck pain, trismus, dysphonia, dysphagia, drooling, hemoptysis, and shortness of breath. The main diagnostic method is x-ray examination (lateral radiography or CT scan of the neck), as well as MRI. Treatment of RPH requires an urgent interdisciplinary approach. Ensuring adequate airflow is the first step and should be provided before any surgical intervention. After the restoration of airway patency, two treatment options are available: active surgical tactics and observation.
Key words: retropharyngeal hematoma, retropharyngeal space.
Author declare no conflict of interests for this article. Source of financing. Unspecified.
For citations: Inkina A.V. Posttraumatic retropharyngeal hematoma: clinical case. Golova I Sheya Head and neck. Russian Journal. 2018;6(3):39–43 (in Russian).
The authors are responsible for the originality of the data presented and the possibility of publishing illustrative material such as tables, figures, photographs of patients.
Ретрофарингеальная гематома (РФГ) – скопление крови в заглоточном пространстве. РФГ является потенциально опасным для жизни заболеванием из-за расширения превертебральных тканей от основания черепа до уровня бифуркации трахеи со сдавлением дыхательных путей [1]. Частота РФГ неизвестна, но считается, что она встречается редко. Обзор зарубежной литературы в 2006 г. выявил 27 случаев за 40-летний период наблюдения [2]. По данным литературы, зарегистрированная смертность составляет до 20% [3].
РФГ можно разделить на посттравматические и спонтанные.
Частота РФГ после травм шейного отдела позвоночника была проанализирована L. Penning [4], который доказал, что большие РФГ возникают при гиперэкстензионных травмах шейного отдела позвоночника с разрывом передней продольной связки и переломом тел С1-С4. В ретроспективном исследовании S. Al Eissa и соавт. из 343 пациентов с изолированными переломами C1-C2, обнаружили РФГ с обструкцией дыхательных путей в 4,9% [5].
РФГ – редкое заболевание с множественными этиологическими факторами. M.D. Thomas и соавт. в своем обзоре литературы выявили, что наиболее распространенным фактором была закрытая травма шеи, которая была причиной РФГ в 11 случаев из 29 [6]. Этиологическим фактором посттравматической РФГ также могут быть инородные тела пищепроводных путей. Возможные ятрогенные причины включают в себя инструментальное повреждение при проведении прямой ларингоскопии, эндотрахеальной интубации, эндоскопическом исследовании, катетеризации яремной вены, а также операции на шейном отделе позвоночника [7]. Описаны также случаи развития РФГ после блокады звездчатого ганглия. Причинами спонтанных РФГ могут быть прием антикоагулянтов, приступы кашля, чихания, рвота, аневризма сонной артерии и коагулопатии. Предрасполагающие факторы включают пожилой возраст, сосудистые поражения и предшествующие деформации шейных позвонков [8].
Точный механизм формирования РФГ в настоящее время неясен, существует несколько потенциальных источников кровотечения (фактический перелом позвонков, разрыв передней продольной связки, разрыв длинной мышцы шеи или разрыв самих сосудов) [9]. Кровотечение может происходить из спинномозговых ветвей позвоночных артерий, которые снабжают тела позвонков, из мышечных ветвей позвоночной артерии или восходящей шейной ветви нижней щитовидной артерии, которые питают глубокие мышцы шеи. Сообщалось также о формировании РФГ при кровотечении из больших сосудов, таких как грудная аорта и щитошейный ствол [10].
При развитии спонтанной РФГ эпизоды кашля, чихания, напряжения и рвоты повышают венозное давление с развитием разрывов в области венозного сплетения. Пожилые пациенты имеют множественные факторы риска для развития РФГ, включая слабость соединительной ткани, наличие дегенеративных остеофитов, анкилозирующий спондилоартрит, а также прием антикоагулянтов.
Развитие заболевания нельзя назвать специфическим. Обычно начало острое, но бывает, что с момента заболевания до появления яркой клинической картины проходит несколько дней. Пациенты с РФГ могут предъявлять жалобы на боль в шее, тризм, дисфонию, дисфагию, слюнотечение, кровохарканье и одышку [11]. Пациент может принимать вынужденное положение тела – обычно сидя, с упором на руки для поддержки вспомогательной дыхательной мускулатуры. При пальпации иногда определяется инфильтрация шеи. При фарингоскопии обнаруживается выбухание задней стенки глотки без признаков источника кровотечения, при этом обычно устанавливается предварительный диагноз инфекционного или опухолевого поражения. Обструкция дыхательных путей является ведущим клиническим симптомом. Классическим проявлением РФГ является «триада Каппса», которая включает в себя компрессию трахеи и пищевода, рентгенологически – смещение трахеи кпереди, подкожные кровоподтеки на шее и в верхних отделах грудной клетки [12]. При массивных РФГ кровопотеря может осложняться гиповолемическим шоком.
Осложнения РФГ возникают в результате сдавления окружающих органов или инфицировании гематомы. Гематома может вызвать сдавление дыхательных путей, а ее разрыв может привести к асфиксии или аспирационной пневмонии. Следует помнить, что гематома является идеальной средой для развития инфекции. Возможно развитие остеомиелита шейных позвонков. Распространение инфекции с развитием медиастинита, гнойного перикардита, плеврита, пневмоторакса и эмпиемы плевры может угрожать жизни пациента. Возможно развитие сепсиса.
РФГ встречается редко, поэтому клинический диагноз часто затруднен. Основным методом диагностики является рентгенологическое исследование (боковая рентгенография или компьютерная томография – КТ шеи), а также магнитнорезонансная томография (МРТ). Знание нормальной толщины превертебральных мягких тканей полезно для обнаружения РФГ. Утолщение превертебральных тканей должно быть сопоставимо с клиническими данными. Боковой рентгеновский снимок шеи представляет собой простой и полезный инструмент для оценки состояния превертебральных мягких тканей. R.H. Haug и соавт. проанализировали 131 латеральную рентгенограмму мягких тканей шеи в разных возрастных группах, из которых 86 рентгенограмм были нормальными. В этом исследовании средняя толщина в области превертебральных тканей составляла от 6,2±3,0 мм у младенца до 3,7±1,0 мм у взрослых [13]. C.A. Rojas и соавт. сообщали, что верхние пределы нормального диапазона толщины превертебральных мягких тканей при мультиспиральном КТ-исследовании составляли соответственно 8,5 мм, 6, 7, 18 и 18 мм на уровне С1, С2, С3, С6 и С7 соответственно [14]. Увеличение этих размеров указывает на утолщение ретрофарингеального пространства. Кроме того, КТ и МРТ позволяют выявить состояние продуктов крови на разных этапах эволюции, свойства сигнала которых изменяются в течение времени и в результате можно судить о давности гематомы. Ретрофарингеальный абсцесс можно рассматривать в качестве дифференциального диагноза. Клинические и лабораторные данные, такие как лихорадка, лейкоцитоз и повышенная СОЭ говорят в пользу инфекционного поражения. В случае ухудшения состояния пациента ангиография может выявить источник кровотечения. Эндоскопический осмотр позволяет объективно оценить проходимость дыхательных путей.
Лечение РФГ требует быстрого междисциплинарного подхода. Обеспечение адекватного воздухопроведения является первым шагом и должно быть обеспечено до начала любого хирургического вмешательства [15]. РФГ может исказить анатомию верхних дыхательных путей, что затрудняет визуализацию просвета. Оротрахеальная интубация может быть сложной, особенно при наличии перелома шейного отдела позвоночника. Следует также помнить, что интубация имеет риск перфорации гематомы. В случае сложной интубации, безусловно, показана трахеостомия. При нижних цервикомедиастинальных гематомах трахеостомия может не решить проблему адекватной вентиляции, поскольку обструкция находится ниже уровня трахеостомы. Для достижения нижнего уровня стеноза может потребоваться удлиненная трахеотомическая трубка. К альтернативным методам относятся интубация под эндоскопическим контролем, чрескожная транстрахеальная искусственная вентиляция легких (ИВЛ) и крикоконикотомия.
После восстановления проходимости дыхательных путей доступны два варианта лечения: активная хирургическая тактика и наблюдение. Некоторые авторы считают, что хирургическое лечение не имеет преимущества перед консервативным лечением и чревато повышенным риском инфицирования окружающих тканей. Большинство авторов считают, что пациентов с небольшими стабильными РФГ нужно лечить консервативно с повторной оценкой размера гематомы с помощью эндоскопического обследования, КТ или МРТ [16]. Наблюдение рекомендуется до разрешения гематомы. В литературе дискутируется вопрос относительно использования стероидов или профилактических антибиотиков у пациентов с РФГ [17].
Гематома обычно разрешается самостоятельно, однако это может занять 4 и больше недель [18]. В случаях развития РФГ на фоне приема антикоагулянтов используют витамин K либо комбинацию витамина K и свежей замороженной плазмы (FFP), либо концентрат протромбинового комплекса (PCC). Британский комитет по стандартам в гематологии рекомендует отмену антикоагулянтов с использованием концентрата протромбинового комплекса и витамина К [19].
При больших, прогрессирующих РФГ, а также тех, которые не уменьшаются на фоне лечения, показано хирургическое дренирование [20]. Вскрытие РФГ возможно двумя путями: через полость рта и наружным доступом через шею [21]. Трансоральным доступом не всегда удается достичь адекватного дренирования гематомы, поэтому предпочтительным является передне-шейный доступ с возможной ревизией заднего средостения. После эвакуации гематомы и достижения гемостаза рану дренируют. В исключительных случаях может потребоваться торакотомия. Возможно также выполнение ангиографии с эмболизацией приводящего сосуда.
При быстрой диагностике и своевременном лечении прогноз скорее благоприятный.
Клиническое наблюдение.
РФГ является редкой причиной острой невоспалительной опухоли шеи, которая может быстро осложниться обструкцией дыхательных путей. Точный диагноз часто запаздывает в связи с редкостью данной патологии и отсутствием специфической клинической картины. Мы сообщаем о случае посттравматической РФГ с летальным исходом, в котором диагноз был установлен интраоперационно.
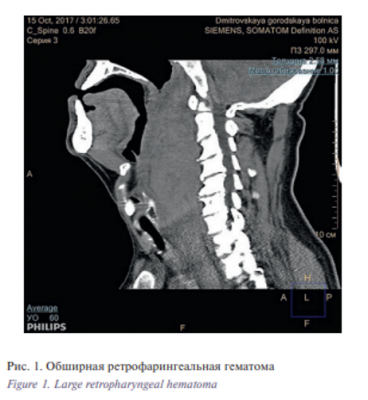
Пациент Ф., 62 лет, обратился в приемное отделение ЦРБ Московской области с жалобами на дискомфорт в области шеи, затруднение глотания, гнусавость и незначительное затруднение дыхания. В анамнезе падение с лестницы накануне. При осмотре: – пациент в сознании, неврологической симптоматики нет, дыхание свободное, гнусавость, легкая охриплость. Мягкие ткани шеи не изменены. При орофарингоскопии имеется выбухание задней стенки глотки. При пункции инфильтрата получено геморрагическое отделяемое. Выполнена КТ шеи (рис. 1). Заключение: костно-деструктивных изменений не определяется.
На уровне исследования отмечается мягкотканное образование с достаточно ровными контурами, неоднородной структуры, занимающее практически все заглоточное пространство, спускающееся в заднее средостение, вдоль пищевода, рамером до 137×49×72 мм, оттесняющее окружающие ткани, деформирующее гортань и трахею. Заключение: КТ-признаки могут соответствовать объемному образованию заглоточного пространства? Формирующийся абсцесс заглоточного пространства?
Пациенту предложена госпитализация. Получен отказ в письменной форме. На следующий день с явлениями выраженной дыхательной недостаточности пациент доставлен бригадой скорой медицинской помощи в приемное отделение ЦРБ Московской области, сразу госпитализирован в отделение реанимации. Попытки оротрахеальной интубации в связи с выраженным отеком и смещением гортани были неудачными, и пациенту выполнена экстренная крикоконикотомия, через которую установлена интубационная трубка, начата ИВЛ. При дальнейшем осмотре: уровень сознания – кома II степени, на ИВЛ. Имеются мелкие гематомы, ссадины лица, правого плеча. Шея диффузно увеличена в объеме, подкожной эмфиземы, крепитации не определяется. При фарингоскопии: задняя стенка глотки выбухает. При прямой ларингоскопии имеется смещение гортани кпереди с сужением ее просвета. За все время болезни температура тела в пределах нормы. В анализах крови: общий анализ крови от 16.10.2017 – WBC 58,42×109 /л; RBC 4,25×1012/л; HGB 122 г/л; PLT 770×109 /л; LY 14,4×109 /л; LY 27,97%; MO 28,82×109 /л; MO 53,39%; NE 15,2×109 /л; NE 18,64%. Биохимия крови – амилаза 50 ед/л; АЛТ 100,1 ед/л; АСТ 129,0 ед/л; мочевина 21,0 ммоль/л; билирубин общий 14,9 мкмоль/л; билирубин прямой 7,4 мкмоль/л; общий белок 43,8 г/л; глюкоза 8,0 ммоль/л.
Выполнена операция – ревизия и дренирование клетчаточных пространств шеи и заднего средостения передне-шейным доступом, в ходе которой вскрыта обширная гематома превертебрального пространства с распространением в заднее средостение, получено не менее 700 мл сформировавшихся кровяных сгустков под давлением. Интраоперационно подтекания свежей крови, источника кровотечения не выявлено. Рана дренирована двупросветными дренажами, туго тампонирована марлевой турундой.
Общий анализ крови от 18.10.2017 – WBC 61,14×109 /л; RBC 2,76×1012/л; HGB 79г/л; PLT 1521×109 /л; общий анализ крови от 19.10.2017 – WBC 53,54×109 /л; RBC 2,68×1012/л; HGB 75 г/л; PLT, 1372×109 /л.
Далее, несмотря на проводимую симптоматическую, антикоагулянтную, антибактериальную терапию, отмечалось умеренное кровотечение по дренажам, на фоне нарастающего отека ствола головного мозга пациент скончался.
Патоморфологический диагноз: основной – закрытый разрыв межпозвоночного диска между С6 и С7 с разрывом передней продольной связки позвоночника, массивным кровоизлиянием в прилежащие мягкие ткани шеи с формированием гематомы, распространением кровоизлияния в клетчатку средостения, кровоизлияние над твердой мозговой оболочкой спинного мозга в шейном отделе; осложнение – восходящий отек спинного мозга, отек ствола головного мозга.
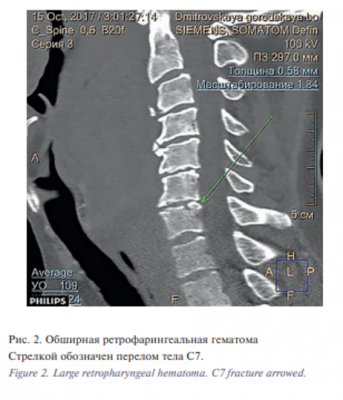
При более детальном рассмотрении снимков КТ выявлено (рис. 2): ограниченная превертебральная гематома неоднородной плотности; висцеральные органы смещены кпереди с сужением просвета гортани, особенно на уровне надскладкового отдела и верхних отделов пищевода; имеется краевой перелом верхних отделов С7 без смещения; выраженные признаки остеохондроза шейного отдела позвоночника. Не исключаются переломы массивных передних остеофитов. Сосудистое пространство смещено латерально, плохо дифференцируется. Оценить возможный источник кровотечения по бесконтрастному исследованию не представляется возможным.
Заключение гематолога после ретроспективного консультирования: судя по увеличению лейкоцитарных и тромбоцитарных ростков, у пациента имело место недиагностированное миелопролиферативное заболевание (хронический миелолейкоз, эссенциальная тромбоцитемия, полицитемия vera, миелофиброз). Представлен редкий случай обширной РФГ у возрастного пациента. Причиной гематомы была недиагностированная травма шейного отдела позвоночника с постепенным вовлечением в травматическую болезнь спинного мозга. Следует подчеркнуть, что диагностика РФГ представляет собой сложную задачу. Неверная интерпретация симптомов повреждения, трудность в трактовке лучевых методов исследования, слабая подготовка врачей и несвоевременное обращение больного за помощью – вот основные причины диагностических ошибок. Заболевание быстро прогрессировало с появлением обструкции дыхательных путей, что послужило причиной асфиксии у пациента и потребовало экстренной крикоконикотомии. В нашем случае от момента травмы до появления терминальной дыхательной недостаточности прошло 2 суток. Возможной причиной продолжающегося кровотечения явилось миелодиспластическое заболевание крови.
ЛИТЕРАТУРА/REFERENCES
- Dedouit F., Grill S., Guilbeau-Frugier C., Savall F., Rouge D., Telmon N. Retropharyngeal hematoma secondary to cervical spine surgery: report of one fatal case. J. Forensic. Sci. 2014;59(5):1427–1431. https://doi.org/10.1111/1556-4029.12518.
- Higa K., Hirata K., Hirota K., Nitahara K., Shono S. Retropharyngeal hematoma after stellate ganglion block: Analysis of 27 patients reported in the literature. Anesthesiology. 2006;105(6):1238–1245; discussion 5A-6A. https://doi. org/10.1097/00000542-200612000-00024.
- Paleri V., Maroju R.S., Ali M.S., Ruckley R.W. Spontaneous retro- and parapharyngeal haematoma caused by intra-thyroid bleed. J. Laryngol. Otol. 2002;116:854–858. https://doi.org/10.1258/00222150260293727.
- Penning L. Prevertebral hematoma in cervical spine injury: incidence and etiologic significance. AJR. Am. J. Roentgenol. 1981;136:553–561. https://doi. org/10.2214/ajr.136.3.553.
- Al Eissa S., Reed J.G., Kortbeek J.B., Salo P.T. Airway compromise secondary to upper cervical spine injury. J. Trauma. 2009;67:692–696. https://doi. org/10.1097/ta.0b013e31818a5d02.
- Thomas M.D., Torres A., Garcia-Polo J., et al. Life-threatening cervicomediastinal haematoma after carotid sinus massage. J. Laryngol. Otol. 1991;105(5):381–383. https://doi.org/10.1017/s0022215100116068.
- Ha D.H., Oh S.K. Cervical Prevertebral Hematoma – A Rare Complication of Acupuncture Therapy: A Case Report. J. Korean Soc. Spine Surg. 2009;16:290– 293. https://doi.org/10.4184/jkss.2009.16.4.290.
- Senthuran S., Lim S., Gunning K.E. Life-threatening airway obstruction caused by a retropharyngeal haematoma. Anaesthesia. 1999;54:674–678. https://doi. org/10.1046/j.1365-2044.1999.00890.x.
- O’Donnell J.J., Birkinshaw R., Harte B. Mechanical airway obstruction secondary to retropharyngeal haematoma. Eur. J. Emerg. Med. 1997;4:166–168. https://doi. org/10.1097/00063110-199709000-00010.
- Van Velde R., Sars P.R., Olsman J.G., Van De Hoeven H. Traumatic retropharyngeal haematoma treated by embolization of the thyrocervical trunk. Eur. J. Emerg. Med. 2002;9:159–161. https://doi.org/10.1097/00063110- 200206000-00011.
- Lazott L.W., Ponzo J.A., Puana R.B., Artz K.S., Ciceri D.P., Culp W.C. Severe upper airway obstruction due to delayed retropharyngeal haematoma formation following blunt cervical trauma. BMC Anesthesiol. 2007; 7: 2. https:// doi.org/10.1186/1471-2253-7-2.
- Capps R.B. Multiple parathyroid tumors with massive mediastinal and subcutaneous hemorrhage. Am. J. Med. Sci. 1934; 188: 800–805. 13. Haug R.H., Wible R.T., Lieberman J. Measurement standards for the prevertebral region in the lateral soft-tissue radiograph of the neck. J. Oral. Maxillofac. Surg. 1991;49(11):1149–1151. https://doi.org/10.1016/0278-2391(91)90405-b.
- Rojas C.A., Vermess D., Bertozzi J.C., Whitlow J., Guidi C., Martinez C.R. Normal thickness and appearance of the prevertebral soft tissues on multidetector CT. AJNR. Am. J. Neuroradiol. 2008;30(1):136–141. https://doi.org/10.3174/ ajnr.a1307.
- Tsai K, Huang YC. Traumatic retropharyngeal haematoma: case report. J. Trauma 1999; 46:715–716.
- Dingle AF, Clifford KMA, Flood LM. Retropharyngeal haematoma: a diagnosis for concern? Journal of Laryngology and Otology 1993;107: 356–358. PMID: 8320529.
- Bloom D.C., Haegen T., Keefe M.A. Anticoagulation and spontaneous retropharyngeal haematoma. J. Emergency Med. 2003;24:389–394. https://doi. org/10.1016/s0736-4679(03)00035-0.
- Mitchell R.O., Heniford B.T. Traumatic retropharyngeal haematoma – a cause of acute airway obstruction. J. Emerg. Med. 1995;13:165–167 PMID: 7775786.
- Baglin T., Kelling D., Watson H. British Committee for Standards in Haematology. Guidelines on oral anticoagulation (warfarin): third edition – 2005 update. Br. J. Haematol. 2006;132:277–285. https://doi.org/10.1111/j.1365- 2141.2005.05856.x
- Senel A.C., Gunduz A.K. Retropharyngeal hematoma secondary to minor blunt neck trauma: case report. Rev Bras Anestesiol. 2012;62(5):731–735. https://doi. org/10.1016/S0034-7094(12)70171-X.
- Duvillard C., Ballester M., Romanet P. Traumatic retropharyngeal hematoma: a rare and critical pathology needed for early diagnosis. Eur. Arch. Otorhinolaryngol. 2005;262:713–715 https://doi.org/ 10.1007/s00405-004-0767-3.
Поступила 01.06.18 Принята в печать 23.08.18
Received 01.06.18 Accepted 23.08.18
Сведения об авторе: Инкина А.В. – к.м.н., научный сотрудник ЛОР-клиники ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, Москва, Россия; e-mail: larynx07@rambler.ru
About the author:
Inkina A.V. – MD, PhD, researcher of LOR clinics, SBIH MRSRCI named after M.F.Vladimirski, Moscow, Russia