Для цитирования: Чернышева М.М., Егоров В.И., Голубовский Г.А. Клинический случай выраженной посттравматической деформации носа. Голова и шея Head and neck Russian Journal. 2018;6(3):44–47.
For citation: Chernysheva M.M., Egorov V.I., Golubovsky G.A. Clinical case of severe post-traumatic nose deformity. Head and neck Russian Journal. 2018;6(3):44–47 (in Russian).
Doi: 10.25792/HN.2018.6.3.44–47
Описан клинический случай пациентки с травмой средней трети лица, у которой в результате несвоевременного оказания медицинской помощи развилась выраженная обезображивающая деформация лица, потребовавшая технически сложного реконструктивного вмешательства.
Ключевые слова: травма носа, посттравматическая деформация носа, риносептопластика.
Авторы заявляют об отсутствии конфликта интересов.
Источник финансирования. Не указан.
Для цитирования: Чернышева М.М., Егоров В.И., Голубовский Г.А. Клинический случай выраженной посттравматической деформации носа. Голова и шея Head and neck Russian Journal. 2018;6(3):44–47.
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
A clinical case of a patient with the middle third of the face injury is described, in which, as a result of the late delivery of medical care, a pronounced disfiguring deformity of the face developed that required a technically complex reconstructive intervention.
Keywords: nasal trauma, post-traumatic deformity of the nose, rhinoseptoplasty
The authors declare no conflict of interest. Source of financing. Not specified.
For citation: Chernysheva M.M., Egorov V.I., Golubovsky G.A. Clinical case of severe post-traumatic nose deformity. Head and neck Russian Journal. 2018;6(3):44–47 (in Russian).
The authors are responsible for the originality of the data presented and the possibility of publishing illustrative material – tables, figures, photographs of patients.
Актуальность вопроса
Эстетическая и функциональная значимость наружного носа придает особенную актуальность вопросам его повреждений [1].
Пирамида носа представляет собой наиболее хрупкую и уязвимую часть лицевого черепа, поэтому переломы костей носа составляют значительную долю от всех травм опорно-двигательного аппарата и занимают третье место среди общего числа переломов человеческого скелета [2]. По данным разных авторов, до 2% в общей популяции пациентов занимают лица с травмами пирамиды носа, 43–53,3% повреждений ЛОРорганов приходится на травмы носа и околоносовых пазух [3].
Дефекты наружного носа чаще носят приобретенный характер и бывают следствием бытовых, транспортных, производственных травм, ожогов, могут возникать после хирургических вмешательств, бывают исходом заболеваний (сифилис, волчанка, нома) [4].
В связи с тем, что нос выступает над уровнем окружающих тканей, травмы носа встречаются чаще по сравнению с травмами других отделов лица и бывают, как правило, наиболее тяжелыми [5].
Деформация наружного носа может стать источником серьезных переживаний для пациента, а в сочетании с искривлением перегородки носа и нарушением носового дыхания к эмоциональным переживаниям присоединяются физические страдания, связанные с нарушением различных физиологических функций носа [6]. Нарушения дыхательной, обонятельной функций и работы цилиарного транспорта являются одними из наиболее часто встречающихся симптомов у пациентов с деформацией наружного носа [7].
По определению Всемирной организации здравоохранения, качество жизни – интегральная характеристика физического, социального, психического или эмоционального функционирования человека, основанная на субъективном восприятии. Этот показатель значительно изменяется при данной патологии [8].
«Важную роль в возникновении психической травмы при повреждении лица, в частности носа, играет осознание больным дефекта своей внешности, который препятствует его самореализации. Наиболее часто (у 53,3% таких пациентов) наблюдается невротическая симптоматика, сформировавшаяся под влиянием травмы, синдром навязчивых состояний (у 31,5% пациентов с психоастеническими чертами характера), реже – невыраженный астенодепресивный синдром» [3]. Зарубежные исследователи E.H. Huizing и J.M. Grut считали, что большинство деформаций носа, встречающихся в практике ринохирурга, связаны с неадекватным лечением свежих травм. Следовательно, при более рациональной тактике их можно было бы избежать [9]. Эти авторы рекомендуют проводить репозицию костей носа в ранние сроки после полученной травмы (до трех суток) при отсутствии противопоказаний. Данных рекомендаций придерживаются врачи нашей клиники. J.H. Koh, O. Bhatti рекомендуют проводить репозицию костей носа не позднее 14 дней, т.к. временны`е рамки влияют не только на эстетический результат, но определяют функциональный исход. В связи с этим приводим собственные наблюдения пациентки, которая обратилась за медицинской помощью спустя 7 суток после травмы.
Клинический случай
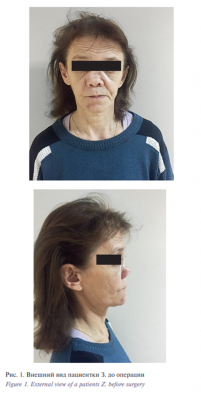
Пациентка З. в плановом порядке поступила в ЛОР-отделение Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского с жалобами на затруднение носового дыхания и деформацию наружного носа. Около года назад пациентка получила травму носа в быту. Обратилась в травмпункт на седьмые сутки после травмы, где был проведен общий осмотр и выполнено рентгенологическое исследование костей носа. Был установлен диагноз: «Перелом костей носа со смещением». Ввиду выраженного отека мягких тканей лица было рекомендовано выполнить репозицию костей носа в отсроченном порядке (через 6 дней после обращения). Однако данную операцию в связи с тяжестью деформации, а также по причине позднего обращения после получения травмы выполнить в достаточном объеме не удалось. Пациентке было рекомендовано хирургическое лечение в объеме риносептопластики.
По данным физикального обследования, состояние пациентки удовлетворительное, температура тела 36,6 °С. Оториноларингологический осмотр показал: наружный нос седловидной формы, спинка носа отклонена вправо, западение левого ската носа (рис. 1).
Носовое дыхание через левую половину носа отсутствует, через правую половину носа затруднено. Перегородка носа искривлена влево в виде гребня в нижних отделах от переднего конца нижней носовой раковины на всем протяжении. Общий носовой ход слева не прослеживается, слизистая оболочка бледно-розовая, отделяемого нет. При перкуссии и пальпации в проекции околоносовых синусов болезненности не отмечается. Другие ЛОР-органы без патологии. Компьютерная томография носа и околоносовых пазух: искривление перегородки носа, деформация наружного носа. Пациентка была обследована, лабораторные данные не выходили за референтные значения, ЭКГ и рентгенограмма органов грудной клетки в пределах нормы, соматической патологии не выявлено.
При поступлении в клинику пациентка была проконсультирована психиатром. Нарушений в области когнитивных процессов не выявлено. В эмоционально-личностной сфере наблюдались общая тревожность, напряженность, сочетающаяся с депрессивным эмоциональным фоном, неприятием себя и заниженной самооценкой в связи с полученной травмой. Перед хирургическим лечением была проведена медикаментозная седация: вечером, накануне операции и за 40 минут до операции – раствор диазепама 10 мг внутримышечно.
Операция проводилась в условиях комбинированной общей анестезии с искусственной вентиляцией легких (ИВЛ). Индукция анестезии производилась препаратами Профол и фентанил. После введения лекарств выполнялась оротрахеальная интубация, и пациентка была переведена на ИВЛ. Поддержание анестезии осуществлялось с помощью ингаляционного анестетика севофлуран и дробного введения анальгетика фентанил.
В процессе операции произведена гидроотсепаровка слизистой оболочки с надхрящницей перегородки носа раствором новокаина (20 мл 0,5% раствор). Выполнен дугообразный разрез слизистой оболочки с надхрящницей в преддверии носа слева. В связи с наличием рубцов, отсутствием на большом протяжении четырехугольного хряща были выделены с техническими трудностями хрящевой и костный отделы перегородки носа с обеих сторон, искривленная ее часть удалена, смоделирована. Ровные участки хряща реимплантированы между листками слизистой оболочки и надхрящницы. Выполнена инструментальная вазотомия нижних носовых раковин (отслойка распатором слизистой оболочки от костного основания на всем протяжении). После гидроотсепаровки 0,5% раствором новокаина (10 мл) был произведен разрез кожи в преддверии носа с переходом на колумеллу с обеих сторон. Кожа и мягкие ткани спинки носа отсепарованы тупым путем до лобной кости. Произведена остеотомия, спинка носа установлена в срединном положении. Для устранения седловидной деформации и западения левого ската носа установлены два фрагмента хряща и надхрящница, предварительно заготовленные из третьего правого ребра пациентки. Колумелла укреплена фрагментом хряща. Рана ушита узловыми швами из пролена. Произведена передняя тампонада носа пальцевыми тампонами. Наложена гипсовая повязка – лонгета.
В послеоперационном периоде проводилась антибактериальная терапия цефалоспоринами третьего поколения (1 г 2 раза в сутки в течение семи дней), а также противовоспалительная терапия (нестероидные противовоспалительные средства внутримышечно) при боли. Также ежедневно выполнялся туалет носа с применением деконгенсантов (после удаления тампонов). Интернозально, начиная с четвертых суток после проведения операции, пациентка три раза в сутки получала спрей Полидекса с фенилэфрином в течение восьми дней.
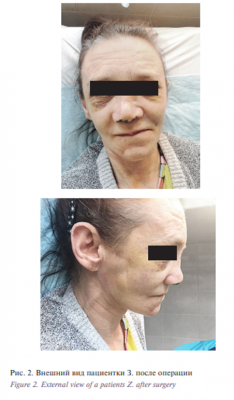
С первых суток после хирургического вмешательства с целью снижения рективных явлений и улучшения кровоснабжения в послеоперационной области проводилась NO-терапия.Тампоны удалены на третьи сутки после хирургического лечения, смена гипсовой повязки произведена на пятые сутки. На седьмые сутки пациентка выписана под наблюдение ЛОР-врача по месту жительства (рис. 2).
Трудоспособность восстановлена на двадцать пятые сутки.
Повторная консультация психиатра (на шестые сутки после хирургического лечения): нарушений когнитивных процессов (памяти, мышления) нет, после операции фон настроения ровный, эмоциональные реакции умеренно выраженные.
Обсуждение
По литературным данным, репозиция костей носа должна быть проведена в кратчайшие сроки после получения травмы, не позднее 10–14-х суток. В представленном клиническом случае эти сроки не были соблюдены, что привело к невозможности выполнения репозиции костей носа в момент обращения пациентки к врачу через 3 недели, как было рекомендовано предыдущими специалистами. Из-за этого развилась выраженная деформация наружного носа и искривление перегородки носа.
Для улучшения репаративного процесса в полости носа В.М. Эзрохин и А.А. Никитин применяли NO-терапию. Эффективность экзогенного оксида азота (NO) основана на свойствах открытого в конце ХХ века эндогенного NO как полифункционального физиологического регулятора. За данное открытие в 1998 г. присвоена Нобелевская премия по медицине. Установлено, что NO-терапия воздействует на все фазы единого воспалительно-регенераторного процесса. В процессе лечения данная терапия осуществлялась при помощи аппарата «ПЛАЗОН » [5].
Выводы
После получения травмы медицинская помощь должна быть оказана своевременно и качественно. В противном случае могут возникать стойкие деформации костного остова носа. Это в свою очередь может привести к косметическим дефектам и нарушению носового дыхания, что влияет на эмоциональный фон пациента: приводит к депрессии и снижает самооценку.
Для улучшения качества жизни требуется выполнение технически сложных и дорогостоящих операций, что лишает пациентов трудоспособности на более длительный срок.
ЛИТЕРАТУРА
- Русецкий Ю.Ю., Лопатин А.С. Травмы носа. М., 2012. 207 с.
- Murray J.M. Management of septal deviation with nasal fractures. Fasiall. Plast. Surg. 1989;6:88.
- Идрис М.И. Клиника, диагностика и оперативно лечение черепно-лицевой травмы с повреждением околоносовых пазух. Дисс. канд. мед. наук. 2012.
- Хитров Ф.М., Сергеев Ю.Н., Брусова Л.А., Гунько В.И. Применение филатовского стебля при устранении последствий обширных сочетанных ожогов лица. Acta Chirurg. 1988;1:18–26.
- Эзрохин В.М. Никитин А.А. Павлович В.А. Применение NO-терапиии при коррекции деформаций носа у пациентов с толстой пористой кожей. Стоматология. 2007;5:31–34.
- Пискунов Г.З. Клиническая ринология. М., 2002. 390 с.
- Носуля Е.В., Ким И.А Предоперационное обследование пациентов с деформациями наружного носа. Рос. ринология. 2000;3:17–19.
- WHOQOL GROUP. Development of the World Health Organization WHOQOL-BREF of life assessment. Psychological Med. 1998;28:551–558.
- Huizing E.H., Grut J.M. Functional Reconstructive Nasal Surgery. NewYork: Thieme. 2003:402–405.
- Koh J.H., Bhatti O., Mahmood A., Agar N. Traumatic nasal injuries in general practice. Aust. Fam. Physician. 2016;45(9):650–3.
Поступила 05.06.18
Принята в печать 23.08.18
REFERENCES
- Rusetsky Yu.Yu., Lopatin A.S. Injuries to the nose. M. «Prakticheskaya medicina». 2012. 207 р. (In Russ.).
- Murray J.M. Management of septal deviation with nasal fractures. Fasiall. Plast. Surg. 1989;6:88.
- Idris M.I. The clinic, diagnosis and surgical treatment of cranio-facial injury with damage to the paranasal sinuses. Author. Dis. Cand. sciences. 2012. р. 4–5. (In Russ.).
- Khitrov F.M., Sergeev Yu.N., Brusova L.A., Gunko V.I. The use of filatov stalk in eliminating the effects of extensive burns of the face. Acta Chirurg. 1988;1:18–26. (In Russ.).
- Ezrokhin V.M., Nikitin A.A., Pavlovich V.A. The use of NO-therapy in the correction of nasal deformities in patients with thick, porous skin. Stomatologiya. 2007;5:31–34. (In Russ.).
- Piskunov G.Z. Clinical rhinology. M. “MIKLOSH”. 2002: 390 р. (In Russ.).
- Nosulya E.V., Kim I.A. Preoperative examination of patients with deformities of the external nose. M.: Rossijskaya Rinologiya. 2000;3:17–19. (In Russ.).
- WHOQOL GROUP. Development of the World Health Organization WHOQOL-BREF of life assessment. Psychological Medicine. 1998;28:551–58.
- Huizing E.H., Grut J.M. Functional Reconstructive Nasal Surgery. NewYork: Thieme. 2003:402–405.
- Koh J.H., Bhatti O., Mahmood A., Agar N. Traumatic nasal injuries in general practice. 2016;45(9):650–653.
Received 05.06.18
Accepted 23.08.18
Сведения об авторах:
М.М. Чернышева – аспирант, врач-отоларинголог ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия; e-mail: shavishvili85@mail.ru
В.И. Егоров – д.м.н., профессор, зав. кафедрой оториноларингологии, заслуженный врач России, ГБУЗ МО «Московский областной научноисследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия; e-mail: evi.lor-78@mail.ru
Г.А. Голубовский – к.м.н., врач-оториноларинголог, ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия; e-mail: dr-grm@mail.ru
About the authors:
M.M. Chernysheva – post-graduate student, otolaryngologist, Moscow Regional Scientific and Research Clinical Institute named after M.F. Vladimirsky, Moscow, Russia; e-mail: shavishvili85@mail.ru
V.I. Egorov – Ph.D., professor, head. Department of Otorhinolaryngology, Honored Doctor of Russia, Moscow Regional Scientific and Research Clinical Institute named after M.F. Vladimirsky, Moscow, Russia; e-mail: evi.lor-78@mail.ru
G.A. Golubovsky – PhD, otorhinolaryngologist, Moscow Regional Research Clinical Institute named after M.F. Vladimirsky, Moscow, Russia; e-mail: dr-grm@mail.ru