Для цитирования: Кочурова Е.В., Ижнина Е.В., Николенко В.Н., Лапина Н.В., Сеферян К.Г., Лазарев Д.А. Стоматологическая реабилитация пациента с контрактурой височно-нижнечелюстного сустава: клинический случай. Голова и шея Head and neck Russian Journal. 2018;6(1):57–63
For citations: Kochurova E.V., Izhnina E.V., Nikolenko V.N., Lapina N.V., Seferyan K.G., Lazarev D.A. Dental rehabilitation of a patient with a temporomandibular joint contraction: a clinical case. Golova I Sheya Head and neck Russian Journal. 2018;6(1):57–63 (in Russian).
Doi: 10.25792/HN.2018.6.1.57–63
Введение.
Комплексная реабилитация пациентов со злокачественными новообразованиями (ЗНО) орофарингеальной зоны (ОФЗ) представляет большие трудности ввиду нарушения жизненно важных функций, таких как дыхание, глотание, жевание, речь, а также из-за отсутствия единого методологического подхода к лечению. Несмотря на появление новых и усовершенствование уже существующих методик, лечение пациентов со ЗНО ОФЗ остается сложной задачей ввиду поздней выявляемости заболеваний, сложной клинико-анатомической вариабельностью структур челюстно-лицевой области (ЧЛО), а также значительного числа сопутствующих осложнений. Помимо нарушения дыхания, глотания, речи, лечение ЗНО ОФЗ часто сопровождается постоперационной микростомией (сужением ротовой щели), а также ограничением движения нижней челюсти вследствие как временной, так и стойкой приобретенной контрактуры височно-нижнечелюстного сустава и тризма жевательной мускулатуры. В связи с этим возникает необходимость в оптимизации существующих этапов изготовления протетических конструкций и повышении эффективности ортопедической реабилитации пациентов со ЗНО ОФЗ.
Материал и методы. Представлено описание клинических и лабораторных этапов стоматологической ортопедической реабилитации пациентки с ограниченным открыванием рта, ассоциированным с хирургическим лечением ЗНО ОФЗ. В плане стоматологического лечения пациентке с пострезекционным дефектом предложено изготовление верхнечелюстного резекционного протеза с обтурирующей частью с оптимизацией некоторых этапов и применением вспомогательных устройств.
Заключение. Таким образом, модернизация этапов стоматологической реабилитации пациентки с пострезекционным верхнечелюстным дефектом обеспечила реализацию ортопедического лечения в полном объеме, что способствовало восполнению утраченных функций челюстно-лицевой области, таких как речь, дыхание, прием пищи и эстетики, и оказало положительное влияние на качество жизни пациентки со ЗНО ОФЗ.
Ключевые слова: челюстно-лицевое протезирование; стоматологическая реабилитация; злокачественные новообразования; контрактура височно-нижнечелюстного сустава; микростомия; оттискные ложки.
Авторы заявляют об отсутствии конфликта интересов.
Источник финансирования. Не указан.
Для цитирования: Кочурова Е.В., Ижнина Е.В., Николенко В.Н., Лапина Н.В., Сеферян К.Г., Лазарев Д.А. Стоматологическая реабилитация пациента с контрактурой височно-нижнечелюстного сустава: клинический случай. Голова и шея Head and neck Russian Journal. 2018;6(1):57–63
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Background. Complex rehabilitation of patients with malignant neoplasms of the oropharyngeal zone (OPZ) presumes great difficulties due to disruption of vital functions such as breathing, swallowing, chewing, speech, and also because of the lack of a single methodological approach to treatment. Despite the emergence of new methods and the improvement of existing ones, treatment of patients with OPZ malignancies remains a difficult task due to late detection of diseases, complicated clinical and anatomical variability in the structures of the maxillofacial region (MFR), as well as a significant number of concomitant complications. In addition to breathing, swallowing, speech disorders, the treatment of OPZ is often accompanied by postoperative microstomy (constriction of the oral slit), as well as the restriction of the mandible movement due to both temporary and persistent contracture of the temporomandibular joint and chewing musculature trismus. In this regard, there is a need to optimize the existing stages of prosthetics making and to increase the effectiveness of orthopedic rehabilitation of patients with OPZ tumors.
Material and methods. The description of clinical and laboratory stages of dental orthopedic rehabilitation for a patient with limited mouth opening associated with surgical treatment of OPZ is presented in the article. In terms of dental treatment, a patient with a post-exposure defect was offered to produce a maxillary resection prosthesis with an obturating part and optimization of some process steps and the use of auxiliary devices.
Conclusion. Thus, the modernization of dental rehabilitation of the patient with post-resectional maxillary defect ensured the implementation of orthopedic treatment in full, which contributed to the replacement of the lost functions of the maxillofacial area such as speech, breathing, eating and aesthetics, and had a positive impact on the patient’s quality of life.
Key words: maxillofacial prosthesis; dental rehabilitation; malignant neoplasms; contracture of the temporomandibular joint; microstomy; impression spoons
Authors declare no conflict of interests for this article.
Source of financing. Unspecified.
For citations: Kochurova E.V., Izhnina E.V., Nikolenko V.N., Lapina N.V., Seferyan K.G., Lazarev D.A. Dental rehabilitation of a patient with a temporomandibular joint contraction: a clinical case. Golova I Sheya Head and neck Russian Journal. 2018;6(1):57–63 (in Russian).
The authors are responsible for the originality of the presented data and the possibility of publishing illustrative material – tables, drawings, photographs of patients.
Введение
Комплексная реабилитация пациентов со злокачественными новообразованиями (ЗНО) орофарингеальной зоны (ОФЗ) представляет большие трудности ввиду нарушения жизненноважных функций, таких как дыхание, глотание, речь, а также из-за отсутствия единого методологического подхода к лечению [1–4]. Несмотря на появление новых и усовершенствование уже существующих методик лечения ЗНО ОФЗ, лечение пациентов является сложной задачей ввиду поздней выявляемости заболеваний, сложной клинико-анатомической организации структур челюстно-лицевой области – ЧЛО [5, 6], а также значительного числа сопутствующих осложнений [7, 8].
Помимо нарушения дыхания, глотания, речи, лечение ЗНО ОФЗ часто сопровождается постоперационной микростомией (сужением ротовой щели) [9], а также ограничением движения нижней челюсти вследствие как временной, так и стойкой приобретенной контрактуры височно-нижнечелюстного сустава (ВНЧС) и тризма жевательной мускулатуры [10, 11]. Возникновение нестойких контрактур челюстей обусловлено наличием воспалительного процесса в мягких тканях ЧЛО на ранних сроках послеоперационного периода (до двух недель) [1, 12]. Для стойких контрактур характерно развитие рубцовых деформаций структур ЧЛО как в ранние, так и отдаленные сроки после проведенного хирургического лечения [13, 14].
Ортопедическая реабилитация данной группы пациентов представляет большие трудности для стоматолога-ортопеда ввиду невозможности использования стандартных металлических ложек для получения оттисков челюстей, деформации восковых базисов с прикусными валиками при выведении их из полости рта, невозможности пользования протезами с масштабной обтурирующей частью [15].
В связи с этим возникает необходимость в оптимизации существующих этапов изготовления протетических конструкций и повышении эффективности ортопедической реабилитации пациентов со ЗНО ОФЗ.
В случаях с ограниченным открыванием рта и сужением ротового отверстия применяют разборные и складные оттискные ложки, ложки-трансформеры для получения анатомических оттисков верхних и нижних челюстей у пациентов данной группы [9, 16].
Степень ограничения открывания рта влияет на выбор конструкции планируемого протеза, в особенности, когда применение эндооссальных зубных имплантатов невозможно ввиду использования лучевой терапии для лечения ЗНО ОФЗ [1–19].
Клинический случай
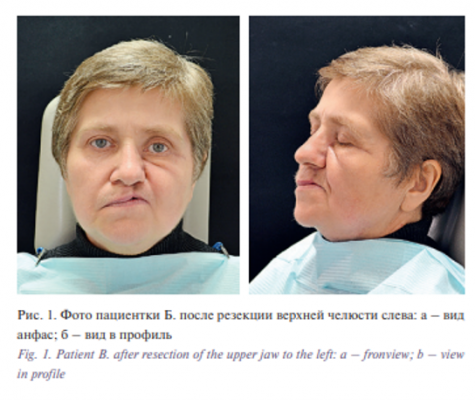
Пациентка Б., 1962 г.р. обратилась в отделение ортопедической стоматологии через 2 месяца после проведения резекции верхней челюсти слева по поводу злокачественного новообразования твердого неба с жалобами на нарушение функций жевания, глотания, речи и дыхания, тянущую боль в подглазничной области слева.
Пациентка считает себя больной с 2016 г., когда впервые заметила новообразование в области неба слева.
При поступлении общее состояние удовлетворительное; аллергологический анамнез без особенностей. Условия жизни и быта удовлетворительные. Со слов пациентки, наследственный анамнез не отягощен, наличие в анамнезе профессиональных вредностей отрицает. Туберкулезом, сифилисом не болела.
Объективно: кожный покров обычной окраски. Конфигурация лица изменена за счет деформации мягких тканей из-за выраженных рубцовых изменений слева (рис. 1). Регионарные лимфатические узлы не увеличены. Носовое дыхание затруднено, наблюдается постоянное самопроизвольное отделяемое серозного характера из носа слева, которое пациентка самостоятельно тампонирует ватной турундой. Слизистая оболочка полости рта бледно-розового цвета, умеренно увлажнена. Маргинальная часть десны отечна, гиперемирована. Имеется сообщение ротовой и носовой полостей, сопровождающееся ринофонией и ринолалией. Пальпация области дефекта болезнен DA ная. Движение суставных головок болезненное, синхронное. Открывание рта ограничено в пределах 2 см (приобретенная контрактура ВНЧС 2-й степени). Пальпация жевательных мышц слева болезненная, справа безболезненная.
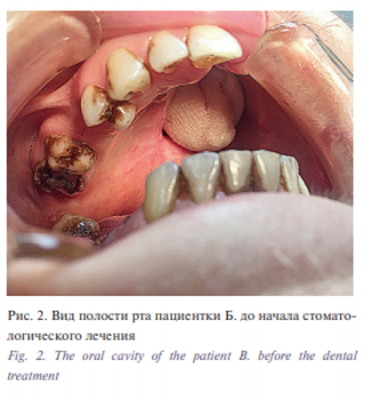
Стоматологический осмотр показал отсутствие зубов 1.6, 1.5, 2.1 – 2.8, 3.8, 3.6, 3.4, 4.6, 4.8; корни зубов 1.8, 4.4, 4.5; кариес коронковых частей зубов 1.7, 1.4, 4.7. Зубы 3.7, 3.5 покрыты функционально-неполноценным мостовидным коронковым протезом из-за деформации металлического каркаса. Наблюдаются твердые зубные отложения в области всех присутствующих зубов. Полость левой верхнечелюстной пазухи заполнена турундами с йодоформной эмульсией (рис. 2, таблица).
Клинический диагноз: Аденокистозный рак малой слюнной железы твердого неба слева Т3N0M0 (III стадия). Состояние после резекции верхней челюсти с опухолью слева (I класс по Арамани). Деформация лица слева в результате рубцовых изменений мягких тканей. Частичное отсутствие зубов верхней челюсти (II класс по Кеннеди), частичное отсутствие зубов нижней челюсти (III класс по Кеннеди). Жевательная эффективность рассчитана по таблице расчета жевательной эффективности по Оксману и составила 17%, что выражается формулой: 5% (1,7)+5% (4,7)+2%(1,3)+2%(4,3)+1%(1,2)+1%(4,2)+2%(1, 1)+1%(4,1)=17%. Приобретенная контрактура ВНЧС средней степени тяжести. Кариес зубов 1.7, 1.4, 4.7. Штампованнопаяный мостовидный протез 3.7–3.5, зубные отложения.
В плане стоматологической реабилитации пациентке Б. было предложено:
- Гигиена полости рта.
- Терапевтическая санация пораженных твердых тканей зубов.
- Хирургическое лечение пораженных зубов.
- Ортопедическое лечение с учетом ограничения открывания рта посредством изготовления протезов для обеспечения возможности введения протетической конструкции.
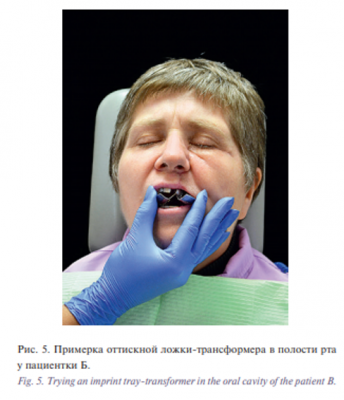
После проведенной санации полости рта (рис. 3) на этапе ортопедического лечения, ввиду невозможности получения оттисков челюстей стандартными металлическими ложками из-за послеоперационной контрактуры ВНЧС, использовали модифицированные стоматологические ложки-трансформеры [20, 21]. Такие ложки имеют фрагменты, соединенные между собой металлической петлей, и рукоятку со штырями (рис. 4).
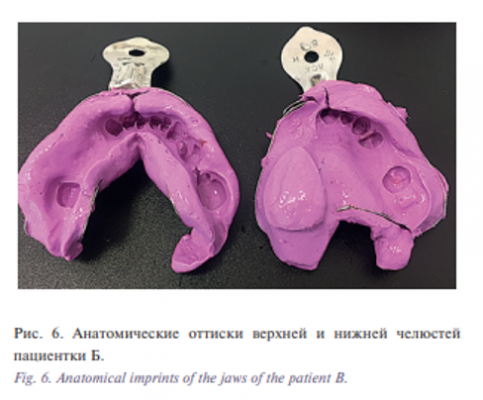
Для получения анатомических оттисков верхних и нижних челюстей при ограниченном открывании рта отсоединяли от основной части ручку, складывали ложку вдоль проекции небного шва с помощью петли (рис. 5), вводили в полость рта, где расправляли фрагменты ложки и наносили альгинатную массу (Hydrogum 5, Zhermack). Затем ручку фиксировали на штырях. После снятия оттиска действовали в обратном порядке: отсоединяли ручку, складывали фрагменты ложки, извлекали из полости рта пациентки вместе с анатомическим оттиском верхней челюсти и фиксировали ручку. Аналогично получали оттиск нижней челюсти (рис. 6).
В зуботехнической лаборатории стандартно отливали гипсовые модели челюстей для формирования восковых шаблонов планируемого резекционного протеза на верхнюю челюсть частичного съемного – на нижнюю челюсть. Восковые шаблоны с прикусными валиками, подбор цвета искусственных зубов с постановкой в восковой протез также получали стандартно.
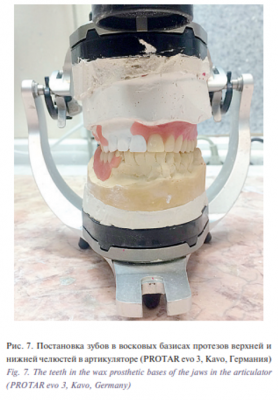
Далее была произведена разметка границ планируемого резекционного протеза верхней челюсти на гипсовой модели. С помощью метода параллелометрии определен путь введения протеза и затем произведена постановка искусственных зубов на восковом базисе (рис. 7).
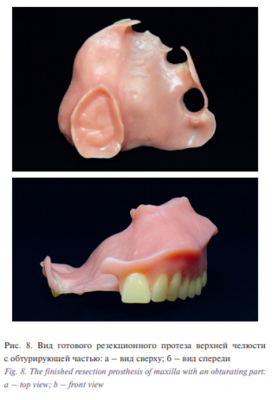
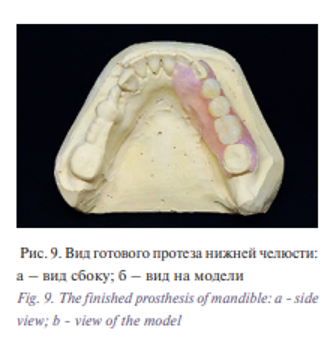
Протез на верхнюю челюсть изготавливали методом термопрессования из безмономерного гибкого термопластичного материала на основе полиамида Breflex (Bredent, Germany), цвет розовый, для обеспечения возможности введения протетической конструкции в полость рта пациентки с невыраженной обтурирующей частью (рис. 8); изготовление частичного съемного протеза на нижнюю челюсть методом термопрессования из безмономерного гибкого термопластичного материала на основе полиамида Breflex 2nd Edition (Bredent, Germany), цвет розовый с прожилками (рис. 9). После наложения протезов в полость рта при необходимости про водили коррекцию протезов в стандартные сроки адаптации. Пациентке даны рекомендации.
Результаты и обсуждение
Применение стоматологических ложек-трансформеров для получения анатомических оттисков челюстей при ограничении открывания рта обеспечило возможность оказания качественной ортопедической помощи пациентке с приобретенной контрактурой ВНЧС.
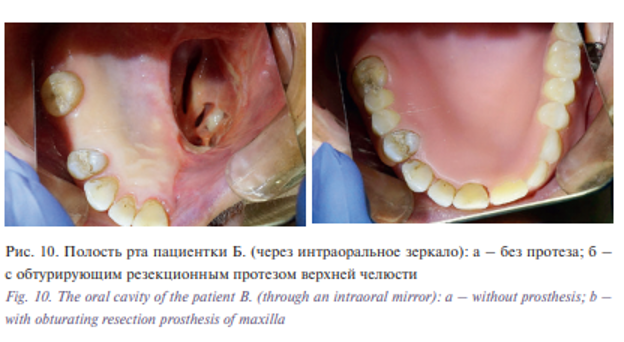
Использование безмономерной конструкции гибкого термопластичного материала на основе полиамида позволило введение и выведение протетической конструкции при ограниченном открывании рта пациентки (рис. 10). Мы предположили также, что безмономерный состав протеза снизил выделение серозного отделяемого из наружного носового прохода (со слов пациентки).
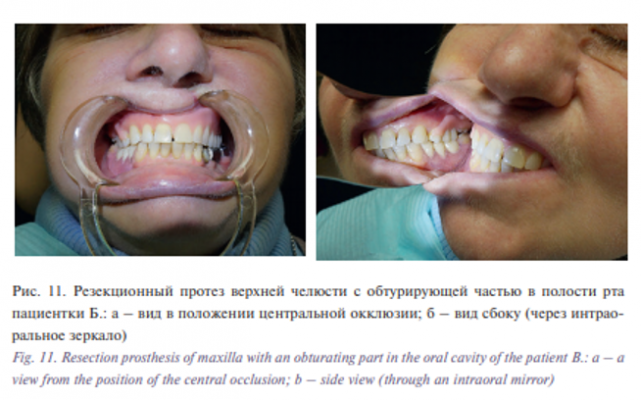
Опрос пациентки показал, что ортопедическое лечение способствовало нормализации эстетической функции, частичному восстановлению функций – жевательной, дыхания, глотания, речи (рис. 11). Жевательная эффективность по Оксману – 72%.
Для мониторинга качества жизни пациентки Б. была использована шкала оценки качества жизни OHIP-14 на этапах до лечения, после замещения дефекта резекционным протезом с обтурирующей частью и через 3 месяца после окончания ортопедической реабилитации (рис. 12). Проанализированные данные свидетельствуют о сопряженной зависимости общесоматического состояния и стоматологического здоровья от использования резекционного протеза с обтурирующей частью, что способствует частичной нормализации основных функций ОФЗ и в последующем повышает адаптационную способность к изготовлению постоянных восстанавливающих протетических конструкций.
Заключение
Таким образом, модернизация клинико-лабораторных этапов изготовления протеза-обтуратора для пациенткти с контрактурой ВНЧС, ассоциированной с хирургическим лечением по поводу ЗНО ОФЗ, способствовала частичной нормализации функций жевания, дыхания, глотания, речи, согласно оценке общесоматического состояния и стоматологического здоровья и повысила качество жизни пациентки.
ЛИТЕРАТУРА
- Каливраджиян Э.С., Лебеденко И.Ю., Брагин Е.А., Рыжова И.П. Ортопедическая стоматология. 2018. 800 c.
- Кулаков А.А., Чучков В.М., Мудунов А.М. и др. Ортопедическое лечение онкологических больных с дефектами в области ротоглотки. Сибирский онкологический журнал. 2016;15;1:90–91.
- Kranjčić J., Džakula N., Vojvodić D. Simplified Prosthetic Rehabilitation of a Patient after Oral Cancer Removal. Acta Stomatol. Croat. 2016;50(3):258– 264. PMID: 27847400.
- Арутюнов А.С., Шанидзе З.Л., Царева Е.В., Арутюнов С.Д. Особенности ортопедического лечения пациентов с полным отсутствием зубов и послеоперационными дефектами верхней челюсти онкологического генеза. Стоматология. 2018;97(1):54–58.
- Kalaskar R.R., Ganvir S. Oral mucormycosis in an 18-month-old child: a rare case report with a literature review. J. Korean Assoc. Oral. Maxillofac. Surg. 2016;42(2):105–110. doi: 10.5125/jkaoms.2016.42.2.105.
- Mantri S.S., Bhasin A.S., Shankaran G., Gupta P. Scope of prosthodontic services for patients with head and neck cancer. Indian J. Cancer. 2012;49(1):39–45. doi: 10.4103/0019-509X.98917.
- Seong D.J., Hong S.J., Ha S.R. Prosthetic reconstruction with an obturator using swing-lock attachment for a patient underwent maxillectomy: A clinical report. J. Adv. Prosthodont. 2016;8(5):411–416. doi: 10.4047/jap.2016.8.5.411.
- Кочурова Е.В. Значение онкомаркеров слюнной жидкости при плоскоклеточном раке органов полости рта. Дисс. Канд. мед. наук. М., 2009.
- Patil G., Nimbalkar-Patil S. Implant-Retained Obturator for an Edentulous Patient with a Hemimaxillectomy Defect Complicated with Microstomia. Publishing Corporation Case Reports in Dentistry. 2016;4618510. doi: 10.1155/2016/4618510.
- Yue-Zhong H., Zhi H., Hong-Qiang Y., Yong-Sheng Zh. Inflatable hollow obturator prostheses for patients undergoing an extensive maxillectomy: a case report. Int. J. Oral. Sci. 2012;4(2):114–118. doi: 10.1038/ijos.2012.22.
- Сеферян К.Г., Гришечкин С.Д., Гришечкин М.С., Ижнина Е.В., Скориков В.Ю., Сеферян Н.Ю., Перова М.Д. Роль и значение внедрения программы профилактики заболеваний височно-нижнечелюстного сустава у людей пожилого и старческого возраста. Кубанский научный медицинский вестник. 2016;1(156):125–129.
- Mundhe K., Pruthi G., Jain V. Prosthodontic rehabilitation of patient with marginal mandibular resection using attachment supported prostheses: A clinical report. Contemp. Clin. Dent. 2014;5(1):123–126.
- Carini F., Gatti G., Saggese V. Implant-supported denture rehabilitation on a hemimandibulectomized patient: a case report. Ann. Stomatol. (Roma). 2012;3:26–31.
- Arora V., Singh K., Agrawal K.K., Alvi H.A. Management of mandibular deviation after mandibulectomy by simplified approach. BMJ. Case Rep. 2013. doi: 10.1136/bcr-2012-008492.
- Kwon J., Young Eo M., Jae Park S. Newly designed retentive posts of mandibular reconstruction plate in oral cancer patients based on preliminary FEM study. World J. Surg. Kumar S., Arora A., Yadav R. Foldable denture: for microstomia patient. Case Rep. Dent. 2012. doi: 10.1155/2012/757025.
- Nooh N. Dental implant survival in irradiated oral cancer patients: a systematic review of the literature. Inter. J. Oral Maxillofac. Impl. 2013;28(5):1233–1242.
- Shugaa-Addin B., Al-Shamiri H.M., Al-Maweri S. The effect of radiotherapy on survival of dental implants in head and neck cancer patients. J. Clin. Exp. Dent. 2016;8(2);194–200.
- Решетов И.В., Святославов Д.С., Кудрин К.Г., Дуб В.А. Прецизионные металлические комплексы для имплантации в челюстно-лицевой области. Голова и шея. Head and neck. Rus. J. 2017;3:58–61.
- Ижнина Е.В., Кочурова Е.В., Лапина Н.В., Гришечкин С.Д., Скориков В.Ю. Стоматологическая ложка-трансформер для получения анатомических оттисков нижних челюстей у пациентов с контрактурой височнонижнечелюстного сустава. Патент на полезную модель RUS 172892. 14.04.2017. Бюл. №22. 2
- Ижнина Е.В., Кочурова Е.В., Лапина Н.В., Николенко В.Н., Гаврюшова Л.В. Стоматологическая ложка-трансформер для получения анатомических оттисков верхних челюстей у пациентов с контрактурой височнонижнечелюстного сустава. Патент на полезную модель RUS 175515. 03.10.2017. Бюл. №34.
Поступила 10.11.17 Принята в печать 20.02.18
REFERENCES
- Kalivradzhiyan E.S, Lebedenko I.Ju., Bragin E.A., Ryzhova I.P. Ortopedicheskaja stomatologija. 2018. 800 p. (in Russ.).
- Kulakov A.A., Chuchkov V.M., Mudunov A.M. Orthopedic treatment of oncological patients with defects in the oropharynx. Sibirskii onkologicheskii zhurnal. 2016;15;1:90–91 (in Russ.).
- Kranjčić J., Džakula N., Vojvodić D. Simplified Prosthetic Rehabilitation of a Patient after Oral Cancer Removal. Acta Stomatol. Croat. 2016;50(3):258– 264. PMID: 27847400 .
- Arutyunov A.S., Shanidze Z.L., Tsareva E.V., Arutyunov S.D. Prosthodontic treatment of edentulous patients with postoperative mandibular defects of oncological origin. Stomatologia. 2018;97(1):54–58 (in Russ.).
- Kalaskar R.R., Ganvir S. Oral mucormycosis in an 18-month-old child: a rare case report with a literature review. J. Korean Assoc. Oral Maxillofac. Surg. 2016;42(2):105–110. doI: 10.5125/jkaoms.2016.42.2.105.
- Mantri S.S., Bhasin A.S., Shankaran G., Gupta P. Scope of prosthodontic services for patients with head and neck cancer. Indian J Cancer. 2012;49(1): 39–45. DOI: 10.4103/0019-509X.98917.
- Seong D.J., Hong S.J., Ha S.R. Prosthetic reconstruction with an obturator using swing-lock attachment for a patient underwent maxillectomy: A clinical report. J. Adv. Prosthodont. 2016;8(5):411–416. doi: 10.4047/jap.2016.8.5.411.
- Kochurova E.V. Znachenie onkomarkerov sljunnoj zhidkosti pri ploskokletochnom rake organov polosti rta. Diss. k-ta med. nauk. M., 2009 (in Russ.).
- Patil G., Nimbalkar-Patil S. Implant-Retained Obturator for an Edentulous Patient with a Hemimaxillectomy Defect Complicated with Microstomia. Publishing Corporation Case Reports in Dentistry. 2016;4618510. doi: 10.1155/2016/4618510.
- Yue-Zhong H., Zhi H., Hong-Qiang Y., Yong-Sheng Zh. Inflatable hollow obturator prostheses for patients undergoing an extensive maxillectomy: a case report. Int. J. Oral. Sci. 2012;4(2):114–118. doi: 10.1038/ijos.2012.22. HEAD AND NECK 1 – 2018 63 CLINICAL EXPERIENCE
- Seferyan K.G., Grishechkin S.D., Grishechkin M.S., Izhnina E.V., Skorikov V.Ju., Seferyan N.Ju., Perova M.D. Importance of implementation disease prevention programs temporomandibular joint in elderly and senile. Kubanskij nauchnyj medicinskij vestnik. 2016;1(156):125–129 (in Russ.).
- Mundhe K., Pruthi G., Jain V. Prosthodontic rehabilitation of patient with marginal mandibular resection using attachment supported prostheses: A clinical report. Contemp. Clin. Dent. 2014;5(1):123–126.
- Carini F., Gatti G., Saggese V. Implant-supported denture rehabilitation on a hemimandibulectomized patient: a case report. Ann. Stomatol. (Roma). 2012;3:26–31.
- Arora V., Singh K., Agrawal K.K., Alvi H.A. Management of mandibular deviation after mandibulectomy by simplified approach. BMJ. Case Rep. 2013. doi: 10.1136/ bcr-2012-008492.
- Kwon J., Young Eo M., Jae Park S. Newly designed retentive posts of mandibular reconstruction plate in oral cancer patients based on preliminary FEM study. World J. Surg. Oncol. 2016;14;292. doi 10.1186/s12957-016-1043-x.
- Kumar S., Arora A., Yadav R. Foldable denture: for microstomia patient. Case Rep. Dent. 2012. doi: 10.1155/2012/757025.
- Nooh N. Dental implant survival in irradiated oral cancer patients: a systematic review of the literature. Inter. J. Oral Maxillofac. Impl. 2013;28(5):1233–1242.
- Shugaa-Addin B., Al-Shamiri H.M., Al-Maweri S. The effect of radiotherapy on survival of dental implants in head and neck cancer patients. J. Clin. Exp. Dent. 2016;8(2);194–200.
- Reshetov I.V., Svjatoslavov D.S., Kudrin K.G., Dub V.A. Precision metal complexes for implantation in the maxillofacial area. Golova I Sheya. Head and neck. Rus. J. 2017;3:58–61 (in Russ.).
- Izhnina E.V., Kochurova E.V., Lapina N.V., Grishechkin S.D., Skorikov V.Yu. Dental spoon-transformer for obtaining anatomical impressions of the lower jaws of patients with contracture of temporomandibular joint. Patent RU 172892; 2017 (in Russ.).
- Izhnina E.V., Kochurova E.V., Lapina N.V., Nikolenko V.N., Gavryushova L.V. Dental spoon-transformer for obtaining anatomical impressions of the upper jaws of patients with contracture of temporomandibular joint. Patent RU 175515; 2017 (in Russ.).
Received 10.11.17
Accepted 20.02.18
Сведения об авторах:
Е.В. Кочурова – д.м.н., доцент, профессор кафедры ортопедической стоматологии Первого МГМУ им. И.М. Сеченова (Сеченовский университет) Минздрава РФ, Москва, Россия; e-mail: evkochurova@ mail.ru
Е.В. Ижнина – аспирант кафедры ортопедической стоматологии Первого МГМУ им. И.М. Сеченова Сеченова (Сеченовский университет) Минздрава РФ, Москва; старший лаборант кафедры ортопедической стоматологии Кубанского государственного медицинского университета Минздрава РФ, Краснодар, Россия, e-mail: med_stomat@mail.ru
В.Н. Николенко – д.м.н., профессор, заведующий кафедрой анатомии человека Первого МГМУ им. И.М. Сеченова (Сеченовский университет) Минздрава РФ, Москва, Россия К.Г. Сеферян – к.м.н., доцент, доцент кафедры ортопедической стоматологии Кубанского государственного медицинского университета Минздрава РФ, Краснодар, Россия; e-mail: kgsefer@gmail.com
Н.В. Лапина – д.м.н., доцент, заведующая кафедрой ортопедической стоматологии Кубанского государственного медицинского университета Минздрава РФ, Краснодар, Россия; e-mail: kgma74@yandex.ru
Д.А. Лазарев – главный врач клиники ООО «Клиника Селадент», врач стоматолог хирург, ортопед; врач референт компании Bredent, Москва, Россия; e-mail: doctorlazarev@mail.ru About the authors:
E.V. Kochurova – MD, PhD, associate professor, professor of the Department of Orthopedic Dentistry of the First Moscow State Medical University named after I.M. Sechenov (Sechenovsky University), Ministry of Health of the Russian Federation, Moscow, Russia; e-mail: evkochurova@mail.ru
E.V. Izhnina – post-graduate student of the Department of Orthopedic Dentistry of the First Moscow State Medical University named after I.M. Sechenov Sechenov (Sechenov University), Ministry of Health of the Russian Federation, Moscow; senior laboratory assistant of the Department of Orthopedic Dentistry of the Kuban State Medical University of the Ministry of Health of the Russian Federation, Krasnodar, Russia, e-mail: med_stomat@mail.ru
V.N. Nikolenko – MD, professor, head of the human anatomy department of the First MSMU named after. I.M. Sechenov (Sechenov University), Ministry of Health of the Russian Federation, Moscow, Russia K.G. Seferyan – MD, Associate Professor of the Department of Orthopedic Dentistry of the Kuban State Medical University, Ministry of Health of the Russian Federation, Krasnodar, Russia; e-mail: kgsefer@gmail.com
N.V. Lapina – MD, associate professor, head of the Department of Orthopedic Dentistry of the Kuban State Medical University, Ministry of Health of the Russian Federation, Krasnodar, Russia; e-mail: kgma74@yandex.ru
D.A. Lazarev – the chief doctor of the clinic “Clinic Seladent”, head and neck surgeon, orthopedist; referent doctor of company Bredent, Moscow, Russia; e-mail: doctorlazarev@mail.ru