Для цитирования: Гусаров А.М., Иванов С.Ю., Митрошенков П.Н., Мураев А.А., Митрошенков П.П. Лечение пациентов с посттравматическими деформациями скуло-орбитального комплекса с использованием интраоперационной навигационной системы. Голова и шея Head and neck Russian Journal. 2018;6(1):35–41
For citations: Gusarov A.M., Ivanov S.Yu., Mitroshenkov P.N., Muraev A.A., Mitroshenkov P.P. Treatment of patients with posttraummatic deformations of the zygomatico-orbital complex with the intraoperative navigation system use. Golova I Sheya Head and neck. Russian Journal. 2018;6(1):35–41 (in Russian).
Doi: 10.25792/HN.2018.6.1.35–41
В настоящее время число пациентов с травмами челюстно-лицевой области по отношению к общему числу травматических повреждений колеблется в пределах от 3,2 до 15%. Среди травм челюстно-лицевой области 12–30% случаев составляют повреждения средней зоны лица. Для оптимизации реконструктивных вмешательств все чаще используются интраоперационные навигационные системы.
Целью данного исследования была оценка эффективности использования навигационных систем при устранении деформаций скуло-орбитального комплекса.
Материал и методы. В ходе исследования были прооперированы 9 пациентов с различными типами посттравматических деформаций скуло-орбитального комплекса. Для проведения предоперационного виртуального моделирования и интраоперационного контроля использовалась оптическая навигационная система «BrainLab 18070 Kick». Клинико-рентгенологический и цефалометрический анализ результатов лечения 9 пациентов показал высокую перспективность метода виртуального планирования оперативного вмешательства в комбинации с интраоперационной компьютерной навигацией.
Выводы. На основании результатов цефалометрического и рентгенологического обследований сделан вывод, что применение виртуального планирования и интраоперационной компьютерной навигации при устранении посттравматических деформаций позволяет увеличить точность хирургического вмешательства, а погрешность в позиционировании костных фрагментов и реконструктивных имплантатов составляет не более 0,3 мм.
Ключевые слова: компьютерная навигация, посттравматический дефект, челюстно-лицевая область, скуло-орбитальный комплекс, оптическая навигационная система.
Авторы заявляют об отсутствии конфликта интересов.
Источник финансирования. Не указан.
Для цитирования: Гусаров А.М., Иванов С.Ю., Митрошенков П.Н., Мураев А.А., Митрошенков П.П. Лечение пациентов с посттравматическими деформациями скуло-орбитального комплекса с использованием интраоперационной навигационной системы. Голова и шея Head and neck Russian Journal. 2018;6(1):35–41
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Background. Currently, the number of patients with maxillofacial region injuries in relation to the total number of traumas ranges from 3.2 to 15%. Among the maxillofacial area damages, 1230% of them are the middle face injuries. In order to optimize reconstructive interventions, intraoperative navigation systems are increasingly being used.
Aim. To evaluate the effectiveness of navigation systems use during the zygomatico-orbital complex deformations elimination.
Material and methods. Nine patients with different types of posttraumatic deformities of the zygomatico-orbital complex who underwent surgery were included into the study. For preoperative virtual modeling and intraoperative control, the authors used the optical navigation system “BrainLab 18070 Kick”. Clinical examination, X-ray and cephalometric analysis of treatment results showed high opportunities of this method for virtual planning of surgery in combination with intraoperative computer navigation.
Conclusions. Based on the results of cephalometric and radiologic examinations, the authors concluded that the use of virtual planning and intraoperative computer navigation in the posttraumatic deformations elimination makes it possible to increase the accuracy of surgical intervention, and the error in the positioning of bone fragments and reconstructive implants is no more than 0.3 mm.
Key words: computer navigation, posttraumatic defect, maxillofacial area, zygomatic-orbital complex, optical navigation system.
Authors declare no conflict of interests for this article.
Source of financing. Unspecified.
For citations: Gusarov A.M., Ivanov S.Yu., Mitroshenkov P.N., Muraev A.A., Mitroshenkov P.P. Treatment of patients with posttraummatic deformations of the zygomatico-orbital complex with the intraoperative navigation system use. Golova I Sheya Head and neck. Russian Journal. 2018;6(1):35–41 (in Russian).
The authors are responsible for the originality of the presented data and the possibility of publishing illustrative material – tables, drawings, photographs of patients.
Число пациентов с травмами челюстно-лицевой области (ЧЛО) по отношению к общему количеству травматических повреждений, по данным различных авторов, колеблется пределах от 3,2 до 15% [1–4]. Среди травм ЧЛО 12–30% случаев составляют повреждения средней зоны лица [2–7]. В свою очередь изолированные дефекты и деформации отдельных сегментов встречаются сравнительно редко, чаще речь идет о сочетанных деформациях [2–7]. Наличие пневматизированных полостей, образованных костными структурами малой толщины, и сложная пространственно-геометрическая конфигурация являются особенностями строения лицевого скелета, приводящими к возникновению сочетанных дефектов и деформаций.
В последнее время для проведения реконструктивного вмешательства в хирургии достаточно успешно используются интраоперационные навигационные системы. [1, 3, 8–12]. В отечественной и зарубежной литературе существуют немногочисленные публикации, освещающие возможности данного метода в ЧЛО [1, 3, 8–14].
Цель исследования: используя интраоперационную навигационную систему, оценить точность позиционирования костных структур и реконструктивных имплантатов при хирургическом лечении посттравматических деформаций скуло-орбитального комплекса (СОК).
Материал и методы
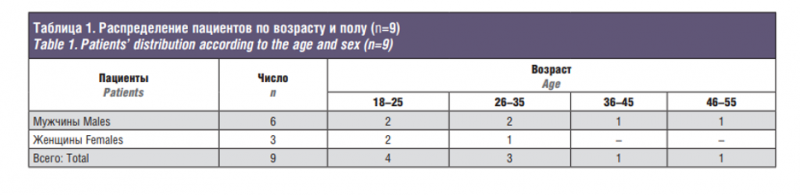
В данном исследовании проведен клинико-рентгенологический анализ лечения 9 пациентов с посттравматическими деформациями и дефектами СОК за период 2015–2017 гг. Среди обследуемых лиц преобладали мужчины (63,7%) в возрасте от 18 до 55 лет. Основную долю при этом составила группа пациентов в возрасте от 18 до 25 лет (44,4%) (табл. 1). Средние сроки госпитализации с момента травмы составили в среднем 612 месяцев. Таким образом, все обследуемые пациенты на момент госпитализации имели клинические и рентгенологические признаки посттравматических деформаций ЧЛО. В 77,3% клинических случаев возникшие деформации являлись следствием дорожно-транспортных происшествий.
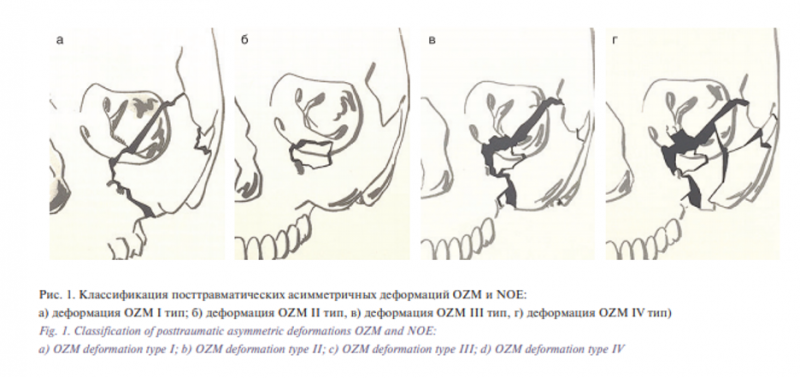
Для структурирования анатомических особенностей деформаций СОК и видов дислокации деформированных костных фрагментов в рамках нашего исследования, мы использовали классификацию B. Hammer (1995) [6]. В свою очередь группа деформаций СОК делится на подгруппы в зависимости от вида дислокации костных фрагментов (I, II, III и IV типы) (рис. 1). В рамках исследования были прооперированы 3 (33,3%) пациента с IV типом деформации СОК и 6 (66,6%) пациентов с III типом деформации СОК.
В предоперационном периоде всем пациентам выполнялась мультиспиральная компьютерная томография (МСКТ) лицевого скелета с шагом исследования в 0,51,0 мм. Для предоперационного планирования и интраоперационного контроля в 9 клинических случаях использовалась навигационная система «BrainLab 18070 Kick» (Германия) с оптическим типом регистрации.
Алгоритм лечения включал в себя обработку данных МСКТ на рабочей станции навигационной системы, которая позволяет создавать виртуальную модель перемещения костных фрагментов и локализации реконструктивных имплантатов относительно важных анатомических структур. Программное обеспечение iPlanCMF навигационной станции «BrainLab 18070 Kick» позволяет проводить «зеркальное» отображение неповрежденной стороны лицевого скелета на деформированную сторону относительно установленной оси симметрии и сегментировать отдельные анатомические области, учитывая усредненные анатомические параметры, что увеличивает точность моделирования зоны реконструкции.
После построения виртуальной модели результата хирургического вмешательства на рабочей станции в условиях операционной проводилась процедура бесконтактной регистрации пациента при помощи лазерного указателя. После проведения регистрации пациента проводилось хирургическое вмешательство по стандартной хирургической методике под интраоперационным контролем положения реперных точек на остеотомированных костных фрагментах и реконструктивных имплантатах относительно зоны реконструкции на виртуальной 3D-модели. В случае полного совпадения положения реперных точек на модели и непосредственно в операционной ране проводилась окончательная фиксация костных фрагментов и имплантатов.
В послеоперационном периоде с целью контроля позиционирования остеотомированных фрагментов и реконструктивных имплантатов всем пациентам выполнялась МСКТ лицевого отдела черепа в 1-е сутки и через 12 месяцев после оперативного вмешательства. Контрольные осмотры после выписки пациентов из стационара проводились через 1, 6 и 12 месяцев с обязательным фотодокументированием конфигурации лица на момент осмотра. Согласие пациентов на фотодокументирование получено.
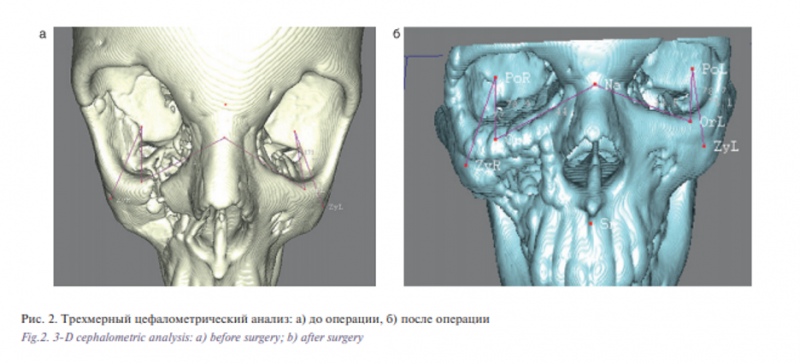
Помимо анализа результатов МСКТ лицевого отдела черепа проводились трехмерные антропометрические измерения по данным МСКТ в пред- и постоперационном периодах в программе ViSurgery (ООО «Новые технологии в хирургии», Москва) (рис. 2). Измерения проводили между точками orbitale справа и слева (OrR, OrL), porion справа и слева (PoR, PoL), zygion справа и слева (ZyR, ZyL), nasion (N). Расстановка точек производилась в 3D-режиме и корректировалась в ортогональных плоскостных срезах для более точного позиционирования. Сравнивали показатели до и через 6 месяцев после операции [15].
Результаты и обсуждение
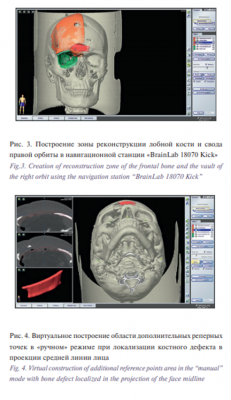
Клинико-рентгенологический анализ результатов лечения 9 пациентов с асимметричными деформациями СОК показал высокую перспективность метода виртуального планирования оперативного вмешательства в комбинации с интраоперационной компьютерной навигацией. В связи с тем, что все деформации были ассиметричными и локализовались в верхней и средней зонах лица сегментацию виртуальной модели черепа осуществляли только относительно средней саггитальной плоскости. Для планирования реконструкции лицевого скелета в области костных дефектов было достаточным использование только функции «зеркального» отображения неповрежденной стороны лицевого скелета на область деформации в автоматическом режиме. При этом зона реконструкции выполняла функцию реперных точек в виде виртуального реконструируемого сегмента лицевого скелета, выделяемого на 3D-модели определенным цветом, для интраоперационного контроля позиционирования орбитальных и краниальных имплантатов (рис. 3).
Однако применение данного метода имеет определенные особенности и показания в зависимости от локализации деформации и величины костных дефектов.
В то же время при локализации дефектов и деформаций в области средней линии лица использование функции «зеркального» отображения в автоматическом режиме не позволяло выполнить планирование реконструкции лицевого скелета в полном объеме. Данная проблема возникала у пациентов с дефектами и деформациями СОК IV типа (3 пациента). В таких клинических ситуациях после выполнения виртуальной реконструкции в автоматическом режиме дополнительно мы использовали функцию построения области реконструкции в «ручном» режиме путем нанесения дополнительных реперных точек по предполагаемому контуру костного дефекта, как показано на рис. 4.
В качестве иллюстрации приводим следующий клинический случай.
Клинический случай
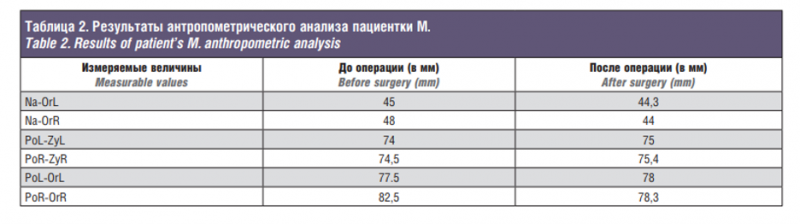
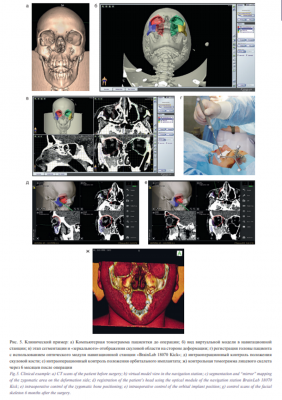
Пациентка М., 18 лет, поступила в клинику в плановом порядке с диагнозом – посттравматическая деформация СОК III типа. Травма получена 6 месяцев назад в результате дорожно-транспортного происшествия. При поступлении пациентка предъявляла жалобы на нарушение остроты зрения, двоение при крайнем положении взгляда вправо и вниз. Визуальный осмотр выявил наличие асимметрии лица за счет деформации скуловой области справа, смещение правого зрачка вниз на 5 мм и посттравматический правосторонний энофтальм. На этапе предоперационного планирования выполнена МСКТ лицевого отдела черепа и цефалометрический анализ (рис. 5а). Данные исследования были экспортированы в компьютерную навигационную станцию, где выполнено построение виртуальной предоперационной модели и симуляция оперативного вмешательства (рис. 5б, в). При этом реперные точки выставлены по восстановленному контуру дна правой орбиты и внешнему контуру скуловой кости и скуловой дуги. В качестве интраоперационного приложения использовался умеренный комплекс с контролем положения остеотомированных фрагментов скуловой кости и реконструктивного орбитального имплантата и использованием компьютерной навигации с оптическим бесконтактным модулем регистрации головы пациента (рис. 5г). На этапе операции после репозиции и фиксации скуловой кости с одномоментной реконструкцией дна орбиты стандартным реконструктивным орбитальным имплантатом контроль положения имплантата и степень симметричности скуловых костей проверяли по виртуальной модели черепа с помощью пойнтера, рабочая часть которого помещалась в операционной ране по контуру тела скуловой кости и внешнему контуру орбитального имплантата (рис. 5 д, е). На рис. 5ж показан послеоперационный контроль положения орбитального имплантата через 6 месяцев после операции. При контрольном осмотре пациентки отмечалось отсутствие асимметрии лица, симметричное положение зрачков и отсутствие энофтальма. Точность позиционирования скулоорбитального комплекса подтверждена данными антропометрического анализа, приведенного в табл. 2. Достигнута запланированная симметрия относительно неповрежденной стороны.
Выводы
Применение виртуального планирования и интраоперационной компьютерной навигации при устранении посттравматических ассиметричных деформаций позволяет увеличить точность хирургического вмешательства. Погрешность в позиционировании остеотомированных костных фрагментов и реконструктивных имплантатов по отношению к виртуальной модели составила 0,3 мм, что подтверждается результатами клинико-рентгенологического обследования и данными цефалометрического анализа.
ЛИТЕРАТУРА
- Давыдов Д.В., Левченко О.В., Михайлюков В.М. Реконструктивная хирургия посттравматических дефектов и деформаций глазницы с использованием интраоперационной безрамной навигации. Вестник офтальмологии. 2014;130(2):19–25.
- Митрошенков П.Н. Реконструктивная хирургия тотальных и субтотальных дефектов верхней, средней и нижней зон лицевого скелета. СПб., 2010. 416 с.
- Михайлюков В.М. Безрамная навигация в хирургическом лечении посттравматических дефектов и деформаций глазницы. Дисс. канд. мед. наук. М., 2014.
- Караян А.С. Одномоментное устранение посттравматических дефектов и деформаций скулоносоглазничного комплекса. Дисс. докт. мед. наук. М., 2008.
- Безруков В.М., Робустова Т.Г. Руководство по хирургической стоматологии и челюстно-лицевой хирургии. М., 2000;2:487.
- Hammer B. Orbital Fractures: diagnosis, operative treatment, secondary corrections. Bern: Hogrefe & Huber Publishers. 1995. 100 p.
- Horch H.H. Mund-Kiefer-Gesichtschirurgie. Munich: «Urban & Schwarzenberg», 1997; 1:436.
- Hongbo Y. The indication and application of computer-assisted navigation in oral and maxillofacial surgery — Shanghai’s experience based on 104 cases. J. Cranio.-Maxillofacial. Surg. 2013; 41:770–774.
- Novelli G. Virtual surgery simulation in orbital wall reconstruction of surgical navigation and stereolithographic models. J. Cranio.-Maxillofacial. Surg. 2014; 42:2025–2034.
- Bell R.B. Computer Planning and Intraoperative Navigation in Cranio.- Maxillofacial. Surg Oral Maxillofacial. Surg. Clin. North Am. 2010; 22:135–156.
- Bell W.H. Modern practice in orthognathic and reconstructive surgery. Philadelphia: W.B. Saunders company. 1992; 2:1769.
- Bobek S.L., et al. Applications of Navigation for Orthognathic Surgery. Oral Maxillofacial. Surg. Clin. North Am. 2014; 26:587–598.
- Sun Y. The Accuracy of Image-Guided Navigation for Maxillary Positioning in Bimaxillary Surgery. J. Craniofacial. Surg. 2014; 3:1095–1099.
- Chang H.-W., et al. Intraoperative navigation for single-splint two-jaw orthognathic surgery: From model to actual surgery. J. Cranio.-Maxillofacial. Surg. 2015;43:1119–1126.
- Проффит У.Р. Современная ортодонтия. М., 2006. 560 с.
Поступила 11.11.17 Принята в печать 20.02.18
REFERENCES
- Davydov DV, Levchenko OV, Mikhaylyukov V.М. Reconstructive surgery of posttraumatic defects and orbital deformities using intraoperative frameless navigation. Herald of Ophthalmology. 2014; 130 (2): 19–25 (in Russ.).
- Mitroshenkov PN Reconstructive surgery of total and subtotal defects of the upper, middle and lower zones of the facial skeleton. St. Petersburg, 2010. 416 p. (in Russ.).
- Mikhailov VM. Frameless navigation in the surgical treatment of posttraumatic defects and orbital deformities. Diss. Cand. med. sciences. M., 2014. (in Russ.).
- Karayan A.S. Simultaneous elimination of posttraumatic defects and deformations of the skeletal-coexisting complex: author’s abstract. Diss. Doct. med. sciences. M., 2008. (in Russ.).
- Bezrukov VM, Robustova TG Manual on surgical dentistry and maxillofacial surgery. M., 2000, 2: 487. (in Russ.).
- Hammer B. Orbital Fractures: diagnosis, operative treatment, secondary corrections. Bern: Hogrefe & Huber Publishers, 1995. 100 p.
- Horch H.H. Mund-Kiefer-Gesichtschirurgie. Munich: «Urban & Schwarzenberg», 1997; 1:436.
- Hongbo Y. The indication and application of computer-assisted navigation in oral and maxillofacial surgery — Shanghai’s experience based on 104 cases. J. Cranio.-Maxillofacial. Surg. 2013; 41:770–774.
- Novelli G. Virtual surgery simulation in orbital wall reconstruction of surgical navigation and stereolithographic models. J. Cranio.-Maxillofacial. Surg. 2014; 42:2025–2034.
- Bell R.B. Computer Planning and Intraoperative Navigation in Craniomaxillofacial Surgery. Oral Maxillofac. Surg. Clin. North Am. 2010; 22:135–156.
- Bell W.H. Modern practice in orthognathic and reconstructive surgery. Philadelphia: W.B. Saunders Company, 1992; 2:1769.
- Bobek S.L., et al. Applications of Navigation for Orthognathic Surgery. Oral Maxillofac. Surg. Clin. North Am. 2014; 26:587–598.
- Sun Y. The Accuracy of Image-Guided Navigation for Maxillary Positioning in Bimaxillary Surgery. J. Craniofac. Surg. 2014;3:1095–1099.
- Chang H.-W., et al. Intraoperative navigation for single-splint two-jaw orthognathic surgery: From model to actual surgery. J. Cranio-Maxillofacial. Surg. 2015;43:1119–1126.
- Proffit U.R. Modern orthodontics. Moscow, 2006. 560 p. (in Russ.).
Received 11.11.17
Accepted 20.02.18
Сведения об авторах:
А.М. Гусаров – ассистент кафедры челюстно-лицевой хирургии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), аспирант кафедры челюстно-лицевой хирургии и хирургической стоматологии ФГАОУ ВО «Российский университет дружбы народов», Москва, Россия; e-mail: e-mail: doc.gusaroff@gmail.com
С.Ю. Иванов – чл.-корр. РАН, д.м.н., профессор, заведующий кафедрой челюстно-лицевой хирургии и хирургической стоматологии ФГАОУ ВО «Российский университет дружбы народов»; заведующий кафедрой челюстно-лицевой хирургии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), Москва, Россия; e-mail: syivanov@yandex.ru
П.Н. Митрошенков – к.м.н., доцент кафедры челюстно-лицевой хирургии и хирургической стоматологии ФГАОУ ВО «Российский университет дружбы народов», Москва, Россия; e-mail: pmitroshenkov@mail.ru
А.А. Мураев – к.м.н., доцент кафедры челюстно-лицевой хирургии и хирургической стоматологии ФГАОУ ВО «Российский университет дружбы народов», Москва, Россия; e-mail: muraev@gmail.com
П.П. Митрошенков – клинический ординатор кафедры челюстнолицевой хирургии и хирургической стоматологии ФГАОУ ВО «Российский университет дружбы народов», Москва, Россия; e-mail: mitroshenkov27@ mail.ru
About the authors:
A.M. Gusarov – Assistant of the Department of Maxillofacial Surgery of the FSAEI the First Moscow State Medical University named after I.M. Sechenov of the Ministry of Health of Russia (Sechenovsky University), post-graduate student of the Department of Maxillofacial Surgery and Surgical Dentistry of People’s Friendship University of Russia, Moscow, Russia; e-mail: e-mail: doc.gusaroff@gmail.com
S.Yu. Ivanov – corr.member of RAS, MD, Professor, Head of the Department of Maxillofacial Surgery and Surgical Dentistry of the FSAEI “Peoples’ Friendship University of Russia”; Head of the Department of Maxillofacial Surgery FSAEI First Moscow State Medical University named after IM. Sechenov of the Ministry of Health of Russia (Sechenovsky University), Moscow, Russia; e-mail: syivanov@yandex.ru
P.N. Mitroshenkov – MD, Associate Professor of the Department of Maxillofacial Surgery and Surgical Dentistry of the FSAEI “Peoples’ Friendship University of Russia”, Moscow, Russia; e-mail: pmitroshenkov@mail.ru
A.A. Muraev – MD, Associate Professor of the Department of Maxillofacial Surgery and Surgical Dentistry of the FSAEI “Peoples’ Friendship University of Russia”, Moscow, Russia; e-mail: muraev@gmail.com P.P. Mitroshenkov – clinical resident of the Department of Maxillofacial Surgery and Surgical Dentistry of the FSAEI “Peoples’ Friendship University of Russia”, Moscow, Russia; e-mail: mitroshenkov27@mail.ru
Рецензия на статью
«ЛЕЧЕНИЕ ПАЦИЕНТОВ С ПОСТТРАВМАТИЧЕСКИМИ ДЕФОРМАЦИЯМИ СКУЛО-ОРБИТАЛЬНОГО КОМПЛЕКСА С ИСПОЛЬЗОВАНИЕМ ИНТРАОПЕРАЦИОННОЙ НАВИГАЦИОННОЙ СИСТЕМЫ». А.М. Гусаров, С.Ю. Иванов, П.Н. Митрошенков, Мураев А.А., П.П. Митрошенков
Цель работы – оценить точность позиционирования костных структур и реконструктивных имплантатов при хирургическом лечении посттравматических деформаций скуло-орбитального комплекса.
Клинико-рентгенологический анализ результатов лечения 9 пациентов с асимметричными деформациями скуло-орбитального комплекса показал высокую перспективность метода виртуального планирования оперативного вмешательства в комбинации с интраоперационной компьютерной навигацией.
Применение виртуального планирования и интраоперационной компьютерной навигации при устранении посттравматических ассиметричных деформаций позволяет увеличить точность хирургического вмешательства.
Review on the article
TREATMENT OF PATIENTS WITH POSTTRAUMMATIC DEFORMATIONS OF THE ZYGOMATICO-ORBITAL COMPLEX WITH THE INTRAOPERATIVE NAVIGATION SYSTEM USE A.M. Gusarov, S.Yu. Ivanov, P.N. Mitroshenkov, A.A. Muraev, P.P. Mitroshenkov
The main aim of the work was to evaluate the bone structures and reconstructive implants positioning accuracy in the surgical treatment of posttraumatic deformities of the zygomatico-orbital complex.
Clinical and X-ray analysis of treatment results of 9 patients with asymmetric zygomatico-orbital complex deformations showed promising effectiveness of virtual planning of surgery in combination with intraoperative computer navigation.
The use of virtual planning and intraoperative computer navigation while eliminating post-traumatic asymmetric deformities allows to increase the accuracy of surgical intervention.