Для цитирования: Саакян С.В., Гусев Г.А., Мякошина Е.Б., Алиханова В.Р. Кавернозная гемангиома орбиты малых размеров: диагностика и тактика ведения. Голова и шея Head and neck Russian Journal. 2019;7(2):18–27
For citation: Saakyan S.V., Gusev G.A., Myakoshina E.B., Alihanova V.R. Small cavernous hemangioma of the orbit: diagnosis and treatment tactics. Head and neck Russian Journal. 2019;7(2):18–27 (in Russian).
Doi: 10.25792/HN.2019.7.2.18–27
Актуальность. Кавернозные гемангиомы орбиты – наиболее часто встречающиеся доброкачественные новообразования, методом лечения которых являются только хирургические операции. Однако до настоящего времени не разработана тактика ведения пациентов с малыми кавернозными гемангиомами орбиты, которые являются, как правило, случайной находкой.
Цель работы. Разработка оптимальной тактики ведения больных малыми кавернозными гемангиомами орбиты.
Материал и методы. За период с 2015 по 2017 г. в отделении офтальмоонкологиии радиологии ФГБУ МНИИ ГБ им. Гельмгольца Минздрава России обследованы и пролечены 92 пациента с кавернозными гемангиомами орбиты в возрасте в среднем 46,4±3,6 года. Малые опухоли выявлены у 17 (18,5%) пациентов (3 мужчины, 14 женщин), они локализовались во внутреннем хирургическом пространстве параневрально. До операции проводили комплексное ультразвуковое исследование (УЗИ) с режимом цветового допплеровского картирования (ЦДК), компьютерную томографию (КТ) и/или магнитно-резонансную томографию (МРТ) орбиты. Спектральную оптическую когерентную томографию сетчатки (морфометрию) осуществляли до и после операции. Проведены трансконъюнктивальная (11) и транскутанная (6) орбитотомия. Диагнозы гистологически верифицированы. Сроки наблюдения – в среднем 1,8±0,6 года.
Результаты. Клиническая симптоматика отсутствовала у 13 из 17 больных. При этом на томограммах выявлено ограниченное гетерогенное образование с четкими контурами округлой или овальной формы, плотностью в среднем 46,77±11,7 HU, диаметром в среднем 6,0±1,8 мм параневральной локализации, расположенное у заднего полюса глаза, в средних отделах и у вершины орбиты. Объем кавернозной гемангиомы, при котором зафиксирован кровоток в ткани новообразования по УЗИ с режимом ЦДК, составил 1 см3 (13x12x12 мм). Сравнительный анализ допплеровских характеристик регионарного кровотока не выявил асимметрии в показателях больной и здоровой орбит при опухолях малых размеров (р>0,05). Морфометрические показатели до операции – в норме. После проведения орбитотомии (транскутанной – 3 больным и трансконъюнктивальной – 5 пациентам) в раннем послеоперационном периоде у 8 из 17 пациентов подвижность глазного яблока была сохранена во все стороны, верхнее веко поднималось, зрительные функции сохранены. Морфометрически отмечали утолщение сетчатки макулы в среднем до 230±18 мкм (р>0,05) и перипапиллярного слоя нервных волокон в среднем до 120±14 мкм (р>0,05) во всех квадрантах. В те же сроки после транскутанной (2) и трансконъюнктивальной (1) орбитотомии у 3 из 17 больных наблюдали отклонение и ограничение подвижности глаза, птоз верхнего века, морфометрически отмечалось увеличение толщины сетчатки макулы (в среднем до 234±19 мкм; р>0,05) и перипапиллярного слоя нервных волокон (в среднем 122±16 мкм; р>0,05) во всех квадрантах. Нарушение функций глаза в виде мидриаза, снижение остроты зрения в среднем на 0,4±0,02 наблюдали у 6 из 17 больных после орбитотомии (4 трансконъюнктивальных и 2 транскутанных). На глазном дне диагностировали макулярный отек сетчатки с увеличением ее толщины в среднем до 326±12,8 мкм (p<0,001), утолщение перипапиллярного слоя нервных волокон в среднем до 230±19 мкм (p<0,001) во всех квадрантах. Учитывая параневральную локализацию опухоли всем больным во время операции и в раннем послеоперационном периоде проводили интенсивную нейропротекторную, противовоспалительную и дегидратационную терапию. После проведения курса интенсивной медикаментозной терапии через 3 месяца отмечалось улучшение показателей остроты зрения и морфометрических критериев.
Заключение. Показанием к орбитотомии при кавернозной гемангиоме орбиты параневральной локализации является наличие клинической симптоматики, размер опухоли по данным инструментальных методов – 1 см3 (13x12x12 мм), подтвержденный КТ и МРТ, снижение всех скоростных характеристик кровотока и повышение индексов периферического сопротивления сосудов. Показано применение морфометрических исследований до операции и в раннем и отдаленном послеоперационных периодах после орбитотомии кавернозных гемангиом параневральной локализации с целью прогноза зрительных функций. Персонализированное планирование лечения кавернозных гемангиом орбиты с использованием современных высокотехнологичных методов исследования имеет большое значение для зрительного прогноза и качества жизни больных.
Ключевые слова: кавернозная гемангиома орбиты малых размеров, орбитотомия, цветовое допплеровское картирование, ультразвуковое исследование, спектральная оптическая когерентная томография
Авторы заявляют об отсутствии конфликта интересов.
Источник финансирования. Не указан.
Для цитирования: Саакян С.В., Гусев Г.А., Мякошина Е.Б., Алиханова В.Р. Кавернозная гемангиома орбиты малых размеров: диагностика и тактика ведения. Голова и шея Head and neck Russian Journal. 2019;7(2):18–27
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц
Background. Cavernous hemangiomas are the most common benign neoplasms of the orbit, whose treatment is surgery only. However, the optimal management of patients with small cavernous hemangiomas, which most often are an occasional finding, has not been developed to date. Purpose. To develop an optimal treatment tactics for patients with small cavernous orbital hemangiomas. Material and methods. From 2015 to 2017 92 patients with cavernous hemangiomas of orbit (average age 46.4±3.6 years) were examined and treated in the department of ophthalmic oncology and radiology of the Helmhotz Moscow Research Institute of Eye Diseases. Seventeen (18.5%) patients (3 men, 14 women) had small lesions localized in the internal surgical space perineurally. Before surgery, all patients underwent a complex examination: ultrasound with a color Doppler mapping mode, computed tomography and / or a magnetic resonance imaging of the orbit, while spectral optical coherence tomography (morphometry) was performed before and after the operation. Transconjunctival (11) and transcutaneous (6) orbitotomy were performed. Diagnoses were histologically confirmed. The observation period was 1.8±0.6 years. Results. Clinical symptoms were absent in 13 of 17 patients. CT and MRI scans showed a local heterogeneous lesion with distinct contours of a round or oval shape with an average density of 46.77±11.7 HU with an average diameter of 6±1.8 mm, located paraneurally at the posterior pole of the eye, in the central part and at the apex of orbit. The volume of cavernous hemangioma defined by Doppler was 1 cm3 (13x12x12 mm). Comparative analysis of Doppler characteristics of regional blood flow did not reveal asymmetry in the parameters between the lesion and normal orbital tissue (p>0.05). Morophometric parameters before surgery were normal. In the postoperative period 8 patients showed good mobility of the eyeball in all directions, the upper eyelid was raised, the visual functions were preserved. Morphometry revealed thickening of macular retina (up to 230±18 μm, in average, p>0.05) and the peripapillary layer of nerve fibers (on average 120±14 μm, p>0,05) in all quadrants. Deviation and limitation of eye mobility, ptosis of the upper eyelid were seen in 3 of 17 patients in the early postoperative period, morphometry showed increased thickness of the macular retina (up to 234±19 μm, in average, p>0.05) and peripapillary layer of nerve fibers (122±16 microns, p>0,05) in all quadrants. Dilation of the pupil and decreased visual acuity by 0.4±0.02 were detected in 6 of 17 patients. Macular edema of the retina with an increased thickness to an average of 326±12.8 μm (p<0.001) was found in the ocular fundus, with thickening of the peripapillary layer of nerve fibers (average 230±19 μm; (p<0.001) in all quadrants. Improvement in visual acuity and morphometric criteria was observed at 3 months after intensive therapy.
Conclusion. 1. Patients with small orbital paraneural cavernous hemangiomas are subjected to orbitotomy in case of the presence of clinical symptoms, tumor size of 1 cm3 (13x12x12mm), confirmed by CT and MRI, decreased blood flow velocity characteristics and increased peripheral vascular resistance indices. 2. The use of morphometry before the operation and in the early and late postoperative period after orbitotomy may preserve visual functions. 3. Personalized planning of treatment using modern visualization methods is essential for patients with cavernous hemangiomas of the orbit.
Keywords: small cavernous hemangioma, orbitotomy, color Doppler mapping, ultrasound, spectral optical coherence tomography
The authors declare no conflict of interest. Source of financing: not specified.
For citation: Saakyan S.V., Gusev G.A., Myakoshina E.B., Alihanova V.R. Small cavernous hemangioma of the orbit: diagnosis and treatment tactics. Head and neck Russian Journal. 2019;7(2):18–27 (in Russian).
The authors are responsible for the originality of the data presented and the possibility of publishing illustrative material – tables, figures, photographs of patients.
Введение
Опухоли орбиты подразделяются на доброкачественные и злокачественные [1–6]. Сосудистые опухоли орбиты, являясь по своей сути гамартомами, развивающимися из элементов сосудистого ложа в результате аномальной закладки сосудистой системы, встречаются в 25% доброкачественных новообразований орбиты и среди них наиболее частыми являются кавернозные гемангиомы (69%) [1].
Клиническая картина опухолей средних и больших размеров связана с локализацией. При ее расположении во внутреннем хирургическом пространстве наблюдается постепенно нарастающий осевой экзофтальм (93%), затруднение репозиции в конце (100%), зрительный дискомфорт, снижение зрения (41%), уменьшение близорукости или возникновение гиперметропии за счет ослабления рефракции в результате компрессии заднего полюса глаза и укорочения его переднезадней оси. Кроме того, диагностируют изменения глазного дна, представленные складчатостью мембраны Бруха и дистрофическими изменениями парамакулярной зоны (57%).
При расположении гемангиомы у вершины орбиты может возникать застойный диск зрительного нерва или его атрофия, болевой синдром, связанный с компрессией зрительного нерва (21%).
В случае расположения опухоли вне мышечной воронки развивается экзофтальм со смещением с ограничением подвижности глазного яблока в сторону ее локализации (46%). Также встречаются отек век (17%), рецидивирующие кровоизлияния под конъюнктиву и кожу век (8%) [1, 6–10].
Лечение кавернозных гемангиом орбиты должно быть только хирургическим и представлено орбитотомиями с разными доступами (транскутанным, трансконъюнктивальным, костно-пластическим) в зависимости от локализации опухоли. По мнению акад. А.Ф. Бровкиной, «нет оснований выжидать прогрессирования клинических симптомов, т.к. их проявление может привести к невосполнимой утрате зрительных функций»[1].
Однако до настоящего времени не разработана оптимальная тактика ведения пациентов с маленькими опухолями (до 1 см3 ), протекающими бессимптомно и являющимися случайными находками при проведении лучевых методов диагностики.
Цель – разработать оптимальную тактику ведения пациентов с малыми кавернозными гемангиомами орбиты.
Материал и методы
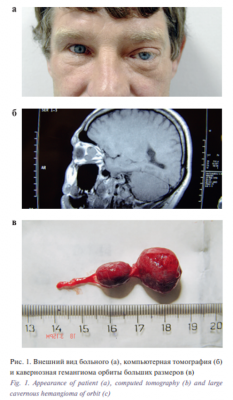
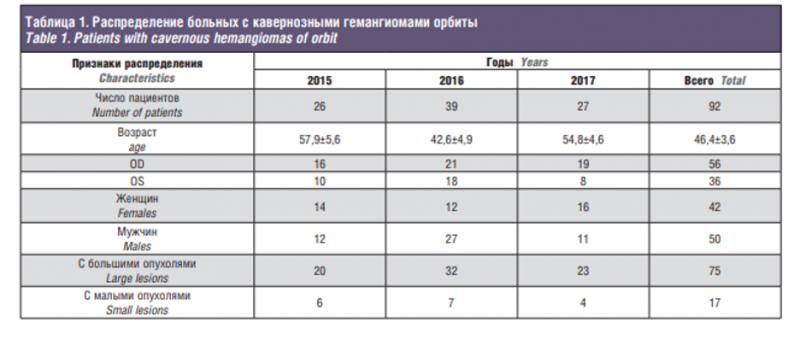
За период 2015–2017 гг. в отделе офтальмоонкологии и радиологии ФГБУ МНИИ ГБ им. Гельмгольца Минздрава России обследованы и пролечены 92 больных (42 женщины, 50 мужчин) с кавернозной гемангиомой орбиты разных размеров в возрасте от 22 до 68 (в среднем 46,4±3,6) лет (рис. 1 а–в). Распределение пациентов представлено в табл. 1.
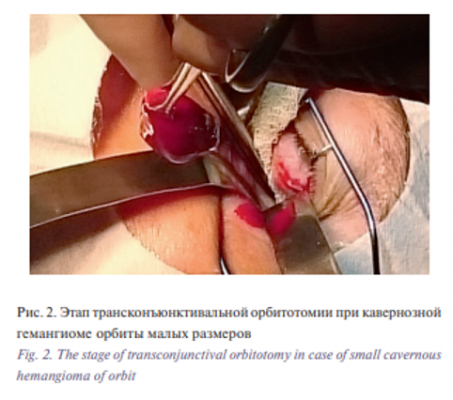
В группу нашего анализа вошли малые кавернозные гемангиомы орбиты, диагностированные у 17 (18,5%) пациентов (3 мужчины, 14 женщин) (рис. 2). Новообразование выявлено в качестве случайной находки при компьютерной томографии – КТ (13) или магнитно-резонансной томографии – МРТ (4), рекомендованной невропатологом, как правило, при головной боли неясного генеза.
До операции пациентам с малыми гемангиомами орбиты были проведены стандартные общеофтальмологические методы, исследование орбитального статуса. В качестве инструментальных методов осуществляли комплексное ультразвуковое исследование (УЗИ) с режимом цветового допплеровского картирования (ЦДК) на многофункциональной диагностической системе с возможностями объемного сканирования Voluson® 730PRO (GE Healthcare, Austria). Определяли акустическую плотность, эхоплотность и объем опухоли, а также внутриопухолевый артериальный и регионарный (в глазной артерии, центральной артерии и вене сетчатки) кровоток в режиме ЦДК при малых гемангиомах орбиты по сравнению с большими.
Спектральную оптическую когерентную томографию (СОКТ) осуществляли на приборе SOCT Copernicus+ (Польша) до и после операции (на следующие сутки и через 3 месяца). При этом проводили анализ количественных показателей: среднюю толщину перипапиллярного слоя нервных волокон сетчатки (норма 88–153 мкм), среднюю толщину сетчатки фовеа (норма 190–210 мкм) в височном, носовом, нижнем и верхних квадрантах.
Все опухоли локализовались во внутреннем хирургическом пространстве в параневральной области. Трансконъюнктивальную орбитотомию выполняли у 11 пациентов в случае локализации опухоли между зрительным нервом и нижней (6), внутренней (4) и верхней (1) прямой мышцами у вершины орбиты, транскутанную – у 6 при расположении гемангиомы между зрительным нервом и наружной прямой мышцей в средней трети орбиты. Опухоли были гистологически верифицированы, в результате подтверждена кавернозная гемангиома орбиты. Срок наблюдения составил от 0,5 до 3 (в среднем 1,8±0,6) лет. Статистический анализ проводили с помощью компьютерных программ Microsoft Excell, «Statistica», версия 8.0 (StatSoftInc., США).
Результаты
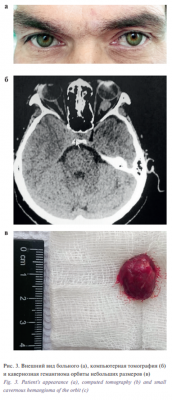
Изучение анамнеза пациентов, показало, что выявление опухоли в орбите у большинства больных стало случайной находкой после проведения КТ или МРТ по рекомендации невролога, к которому больные обращались по поводу головной боли неясного генеза. Анализ клинической картины показал, что у 13 из 17 пациентов с малыми кавернозными гемангиомами орбиты полностью отсутствовала симптоматика в виде отека век, периорбитальных тканей, экзофтальма, ограничения подвижности глаза, изменения рефракции (рис. 3 а). Осевой экзофтальм (3 мм) наблюдали в 4 случаях. Несмотря на параневральную локализацию, офтальмоскопически не наблюдали изменений на глазном дне ни в одном из случаев. КТ, МРТ орбит демонстрировали ограниченное гетерогенное образование с четкими контурами округлой или овальной формы средней плотности (в среднем 46,77±11,7 HU) диаметром от 7 до 13 (в среднем 6±1,8) мм параневральной локализации, расположенное у заднего полюса глаза, в средних отделах и у вершины орбиты (рис. 3 б, в).
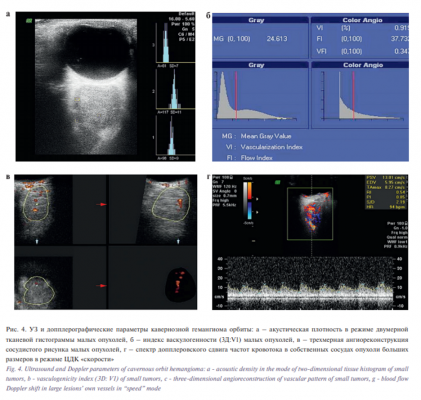
УЗИ в В-режиме показало, что кавернозные гемангиомы малых размеров изоэхогенны (n=17), однородной структуры, с четким, гиперэхогенным контуром. Акустическая плотность кавернозной гемангиомы в режиме двумерной тканевой гистограммы соответствовала медиане 92 усл.ед. [73,5–115 усл.ед.], (рис. 4а), а эхоплотность ее контура соответствовала медиане 150 усл.ед, [108–176 усл.ед], что подтверждает наличие собственной капсулы образования.
В режиме ЦДК в 2 из 17 случаев регистрировали внутриопухолевый артериальный кровоток низкоскоростной (Vps:Ме= 7,85 см/сек [5,95–10,29]) и высокорезистентный (R1: Ме=0,86 [0,63–1,0], PI: Ме=1,65 [1,15–2,31]). Объем кавернозной гемангиомы, при котором зафиксирован кровоток в ткани новообразования, составил 1 см3 (13x12x12 мм) (рис. 4 б, в).
Сравнительный анализ допплеровских характеристик регионарного кровотока (в глазной артерии, центральной артерии и вене сетчатки) не выявил ассиметрии в показателях больной и здоровой орбит при опухолях малых размеров (р>0,05) в отличие от таковых при опухолях с объемом больше 1 см3 .
СОКТ до операции была проведена пациентам с малыми гемангиомами орбиты и показала нормальную толщину сетчатки макулы (в среднем 200±11 мкм) и перипапиллярного слоя нервных волокон (в среднем 109±12 мкм) во всех квадрантах.
Всем 17 пациентам с малыми кавернозными гемангиомами орбиты провели орбитотомию. Трансконъюнктивальную орбитотомию выполняли у 11 пациентов в случае локализации опухоли между зрительным нервом и нижней (6), внутренней (4) и верхней (1) прямой мышцами, транскутанную – у 6 при расположении гемангиомы между зрительным нервом и наружной прямой мышцей. Учитывая параневральную локализацию опухоли всем больным во время операции и в раннем послеоперационном периоде проводили интенсивную нейропротекторную, противовоспалительную и дегидратационную терапию.
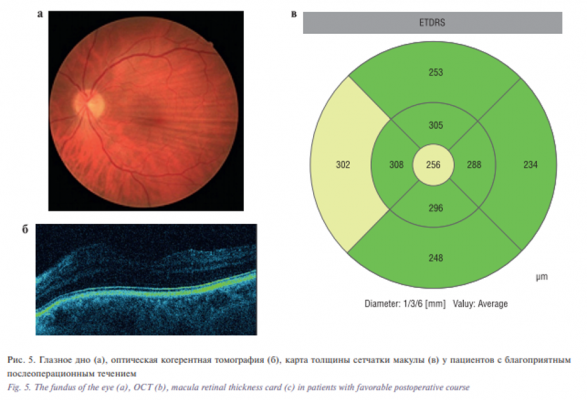
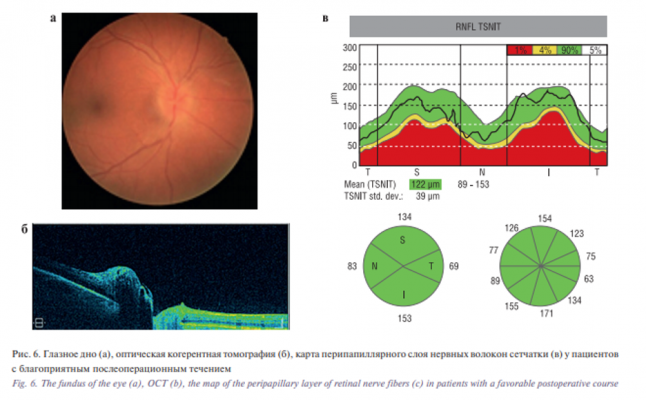
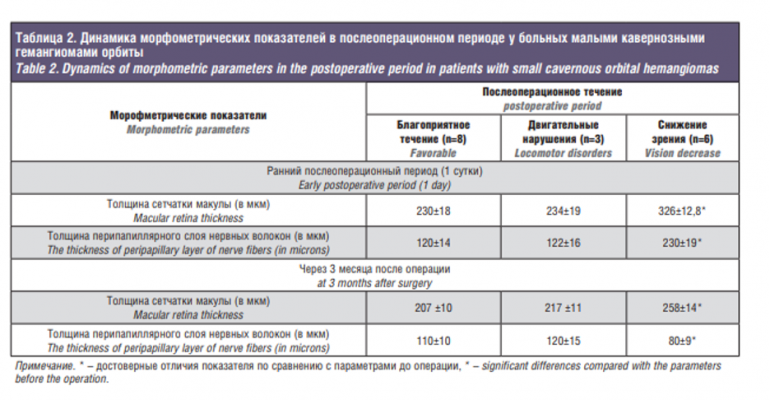
Послеоперационный период у 8 пациентов (после транскутанной орбитотомии – у 3, после трансконъюнктивальной – у 5 пациентов) протекал благоприятно, при этом подвижность глазного яблока была сохранена во все стороны, верхнее веко поднималось, зрительные функции были сохранены. При этом в раннем послеоперационном периоде (на следующий день после операции) у 8 из 17 пациентов СОКТ показала увеличение толщины сетчатки макулы в среднем до 230±18 мкм (р>0,05), (рис. 5 a–в) и перипапиллярного слоя нервных волокон в среднем 120±14 мкм (р>0,05),
(рис. 6 а–в) во всех квадрантах. Через 3 месяца после интенсивной медикаментозной терапии морфометрические показатели восстанавливались до нормальных.
Однако анализ протоколов орбитотомии показал имеющиеся трудности при операции, вызванные индивидуальными особенностями ретробульбарной жировой клетчатки (повышенной дольчатостью), положением опухоли и ее близостью к зрительному нерву и вершине орбиты. Вследствие чего у 9 из 17 больных операция продолжалась дольше в среднем на 28±7,8 минуты, чем у пациентов с гемангиомами больших размеров. Глазодвигательные нарушения диагностировали у 3 из 17 больных как после транскутанной (2), так и трансконъюнктивальной (1) орбитотомии. СОКТ показала увеличение толщины сетчатки макулы в среднем до 234±19 мкм (р>0,05) и перипапиллярного слоя нервных волокон в среднем 122±16 мкм (р>0,05) во всех квадрантах. Через 3 месяца после терапии морфометрические показатели восстанавливались до нормальных.
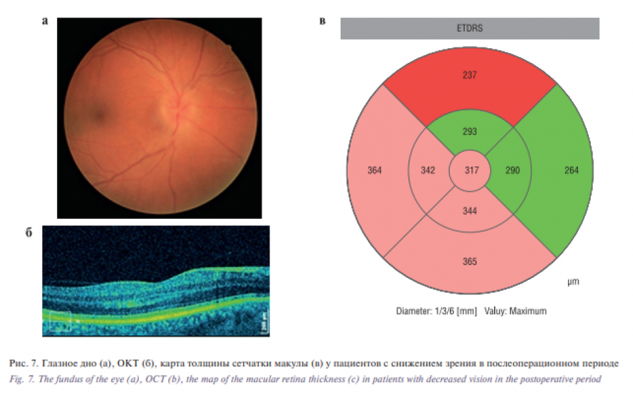
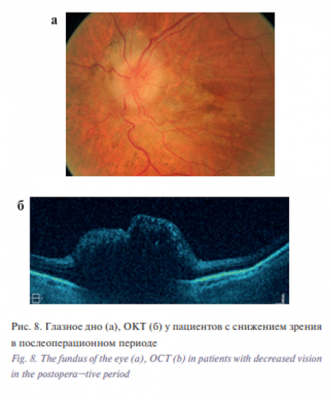
Нарушение функций глаза в виде снижения зрения на следующий день после операции отмечали 6 из 17 больных (в среднем на 0,4±0,02) с локализацией опухоли у вершины орбиты, трудностью доступа и удаления опухоли. При этом у них на глазном дне офтальмоскопически отмечали макулярный отек сетчатки с увеличением ее толщины, по данным СОКТ, в среднем до 326±12,8 мкм (p<0,001) , (рис. 7 а–в), кроме того, отмечали утолщение перипапиллярного слоя нервных волокон в среднем до 230±19 мкм (p<0,001) (рис. 8 а–в) во всех квадрантах.
После проведения курса интенсивной сопроводительной терапии через 3 месяца отмечалось относительное улучшение показателей остроты зрения и морфометрических критериев. Так, острота зрения улучшалась на 0,1±0,02, толщина сетчатки макулы составила в среднем 258±14 мкм (p<0,001) , кроме того, отмечали уменьшение толщины перипапиллярного слоя нервных волокон в среднем до 80±9 мкм ( (p<0,001) во всех квадрантах (табл. 2).
Обсуждение
Доброкачественные образования орбиты являются наиболее распространенной группой и составляют, по данным литературы, до 4/5 всей орбитальной патологии [1–10]. Кавернозная гемангиома, являясь гамартомой, очень медленно увеличивается в объеме, но в результате может приводить как к нарушению функций глаза, так и к косметическим дефектам [1, 6–10].
Выбор оптимального хирургического доступа зависит от локализации и размера опухоли [11, 12]. Одним из распространенных доступов является трансконъюнктивальный. Его используют при небольших новообразованиях, расположенных параневрально во внутреннем хирургическом пространстве, в т.ч. и у вершины орбиты [13–15]. Вертикальная транспальпебральная передняя орбитотомия обеспечивает доступ к медиальному интракональному пространству. Эта техника была впервые описана B. Smith [16] в 1962 г. для доступа к переднему верхнемедиальному отделу орбиты. R. Kersten и D. Kulwin [17] описали серию клинических случаев, в которых транскутанный медиальный доступ использовали для удаления опухолей медиального интраконального пространства. Преимуществами транспальпебральной орбитотомии являются широкое операционное поле, отсутствие необходимости интраоперационного смещения глаза и массивного рассечения тканей. Однако в этой зоне кавернозные гемангиомы локализуются достаточно редко.
Существует также костно-пластический вид орбитотомий (способ Кренлейна), заключающийся в формировании доступа к содержимому глазницы через наружную стенку орбиты, которая временно резецируется. Показаниями к этому методу операций является локализация опухоли, главным образом, в наружном отделе орбиты. При крупных сосудистых новообразованиях в области вершины орбиты используют транскраниальный доступ. Описанные доступы сопряжены с большой вероятностью возникновения тяжелых осложнений, инвалидизирующих больных, что ограничивает их применение в орбитальной хирургии [18]. В подавляющем большинстве случаев кавернозная гемангиома, по мнению отечественных и зарубежных авторов, подлежит хирургическому удалению [1–10]. Однако возникает вопрос о целесообразности немедленной орбитотомии при самых малых, бессимптомно протекающих опухолях. Как и любая орбитотомия, удаление опухоли сопряжено с риском осложнений, самым тяжелым из которых является потеря зрения. По по данным G. Rose [19], более высокая частота потери зрения отмечается после удаления больших новообразований орбиты.
Исследованиями, проведенными в отделе офтальмоонкологии и радиологии ФГБУ МНИИ ГБ им. Гельмгольца Минздрава РФ на большой кагорте больных, доказано, что снижение гемодинамики в сосудах глаза и, соответственно, угроза ишемических расстройств и потери зрения возникает при объеме параневральной опухоли от 1,1 см3 (при диаметре опухоли от 13 мм) [20], что должно быть показанием к орбитотомии, т.к. нарушение гемодинамики является угрозой слепоты. Динамическому наблюдению могут подлежать пациенты с сосудистыми доброкачественными опухолями размерами менее 13 мм, не вызывающими какой-либо клинической симптоматики, отсутствия кровотока в опухоли и нарушения кровоснабжения зрительного нерва. В зарубежной литературе авторы также отмечали отсутствие кровотока в кавернозных гемангиомах орбиты небольших размеров [21, 22]. Кроме того, симметричный кровоток в глазной артерии, центральной артерии и вене сетчатки в здоровой орбите и парной с малой гемангиомой свидетельствовал о нормальной гемодинамике с обеих сторон и являлся дополнительным критерием отсроченности операции.
Результаты операций по удалению малых кавернозных гемангиом орбиты, локализованных у вершины орбиты, показали, что в половине случаев (9 из 17) развивались осложнения в виде снижения зрения (6), нарушений функций экстраокулярных мышц и леватора (3). Однако своевременное проведение интенсивной нейропротекторной, противовоспалительной, дегидратационной терапии во время операции и в раннем послеоперационном периоде дало возможность сохранить зрение, трудоспособность и качество жизни, предотвратить инвалидизацию больных.
Проведенные нами впервые морфометрические исследования состояния макулы и слоя нервных волокон перипапиллярной области после орбитотомий по поводу кавернозных гемангиом орбиты малых размеров имеют большое значение для прогнозирования зрительных функций в раннем и отдаленном послеоперационных периодах. Так, несмотря благоприятный исход операция у 8 пациентов отмечали увеличение указанных параметров сетчатки, что продиктовало необходимость симптоматической терапии после операции, ведущей к восстановлению показателей до нормальных значений. Помимо того, у пациентов с клинически сниженным зрением (6) выявляли более глубокое угнетение сетчатки и после проведения адекватного медикаментозного лечения отмечали относительное улучшение показателей. Все вышесказанное диктует необходимость проведения морфометрических исследований до и после орбитотомий. Таким образом, анализ собственных результатов удаления малых кавернозных гемангиом орбиты, локализующихся параневрально и у ее вершины, диктует необходимость персонифицированного подхода к определению показаний к хирургическому лечению.
Выводы
- Показанием к орбитотомии при кавернозной гемангиоме орбиты параневральной локализации является наличие клинической симптоматики, размер опухоли, по данным КТ и УЗИ – 1 см3 (13x12x12 мм) и выше, снижение всех скоростных характеристик кровотока и повышение индексов периферического сопротивления в центральной артерии сетчатки (р<0,001), в задних коротких цилиарных артериях (р<0,05) и в центральной вене сетчатки (р<0,05). При опухолях менее 13 мм без клинической симптоматики следует рекомендовать динамическое наблюдение.
- Показано применение СОКТ для исследования морфометрических показателей до операции и прогнозирования зрительных функций в раннем и отдаленном послеоперационных периодах после орбитотомии кавернозных гемангиом параневральной локализации.
- Персонализированное планирование лечение кавернозных гемангиом орбиты с использованием современных высокотехнологичных методик исследования имеет большое значение для зрительного прогноза и качества жизни больных.
ЛИТЕРАТУРА
- Бровкина А.Ф. Офтальмоонкология. М., Медицина, 2002.
- Вальский В.В. Диагностика сосудистых заболеваний с помощью компьютерной томографии. Офтальмологический журнал. 2000;3:25–7.
- Азнабаев М.Т., Габдурахманова А.Ф. и др. Комплексная ультразвуковая диагностика объемных образований орбиты. Актуальные вопросы офтальмологии. 2000;2:109–10.
- Саакян С.В., Вальский В.В., Мякошина Е.Б., Пантелеева О.Г., Жильцова М.Г., Хорошилова-Маслова И.П., Захарова Г.П. Неходжкинские лимфомы орбиты. Опухоли головы и шеи. 2012;(2):45–7. doi:10.17650/2222-1468- 2012-0-2-45-47
- Саакян C.B., Пантелеева О.Г., Шашлов М.А. Анализ отдаленных результатов лечения опухолей зрительного нерва. Российский офтальмологический журнал 2012;5(4): 69–73.
- Саакян С.В. Клиническая онкология органа зрения. Эффективная фармакотерапия. 2015;30:20–6.
- Rosca T.I., Pop M.I., Curca M., Vladescu T.G., Tihoan C.S., Serban A.T., Bontas E.A., Gherghescu G. Vascular tumors in the orbit – capillary and cavernous hemangiomas. Ann. Diagn. Pathol. 2006;10(1):13–9. doi: 10.1016/j. anndiagpath.2005.07.008.
- Meena M., Naik M., Honavar S. Acute recurrence of orbital cavernous hemangioma in a young man: a case report. Ophthal. Plast. Reconstr. Surg. 2012;28(4):93–5.
- Yan J., Wang X. Cavernous hemangioma with rapidly developing proptosis. Int. Ophthalmol. 2008;28(2):125–6. doi:10.1007/s10792-007-9115-0.
- Yan J., Wu Z. Cavernous hemangioma of the orbit: analysis of 214 cases. Orbit. 2004;23(1):33–40. doi:10.1076/orbi.23.1.33.28992.
- Brusati R., Goisis M., Biglioli F., Guareschi M., Nucci P., Gianni A.B. Surgical approaches to cavernous haemangiomas of the orbit. Br. J. Oral. Maxillofac. Surg. 2007;45:457–62.
- Schick U., Dott U., Hassler W. Surgical treatment of orbital cavernomas. Surg. Neurol. 2003;60:234–44.
- Gdal-On M., Gelfand Y.A. Surgical outcome of transconjunctival cryosurgical extraction of orbital cavernous hemangioma. Ophthalmic. Surg. Lasers. 1998;29:969–73.
- Hassler W., Schaller C., Farghaly F., Rohde V. Transconjunctival approach to a large cavernoma of the orbit. Neurosurg. 1994;34:859–61.
- Fay A., Rodgers I.R. Vascular anomalies of the eyelid and orbit. In: A. Jacobiec’s principles and practice of ophthalmology. 3rd ed. Elsevier. 2008;3005–19.
- Smith B. The anterior surgical approach to orbital tumors. Trans. Am. Acad. Ophthalmol. Otolaryngol. 1966;70:607–11.
- Kersten R.C., Kulwin D.R. Vertical lid split orbitotomy revisited. Ophthal. Plast. Reconstr. Surg 1999;15:425–8.
- Scheuerle A.F., Steiner H.H., Kolling G., Kunze S., Aschoff A. Treatment and long-term outcome of patients with orbital cavernomas. Am. J. Ophthalmol. 2004;138(2):237–44.
- Rose G.E. The «Devil’s Touch»; Visual Loss and Orbital Surgery. A Synopsis of the Mustard? Lecture, 2006. Orbit. 2007;26(3):147–58.
- Алиханова В.Р., Саакян С.В., Амирян А.Г., Рамазанова К.А. Комплексная цифровая ультразвуковаядиагностика параневральных новообразований орбиты и опухолей зрительного нерва. IX Российский общенациональный форум: сб. науч. тр. науч.-практ. конф. с междунар. участием: в 2 т. М., 2016;2:514–8.
- Zhang W., Zhao H., Song G. The value of color Doppler imaging ultrasound in diagnosis of orbital diseases Zhonghua Yan KeZaZhi. 2001;37(6):447–50.
- Wang X., Yan J. Concomitant multiple cavernous hemangiomas and venous angioma of the orbit. J. Craniofac. Surg. 2014;25(4):356–8.
Поступила 16.02.19
Принята в печать 01.04.19
REFERENCES
- Brovkina A.F. Ophthalmooncology. M., Medicine, 2002 (In Russ.).
- Valsky V.V. Diagnosis of vascular diseases using computed tomography. Ophthalmological journal. 2000; 3: 25–7 (In Russ.).
- Aznabaev M.T., Gabdurakhmanova A.F. and others. Integrated ultrasound diagnostics of volumetric formations of the orbit. Topical issues of ophthalmology. 2000; 2: 109–10 (In Russ.).
- Saakyan S.V., Valsky V.V., Myakoshina E.B., Panteleeva O.G., Zhiltsova M.G., Khoroshilova-Maslova I.P., Zakharova G.P. Non-Hodgkins orbits of orbit. Head and neck tumors. 2012; (2): 45–7. doi: 10.17650 / 2222-1468-2012-0-2-45-47. (In Russ.).
- Sahakyan C.B., Panteleeva OG, Shashlov MA Analysis of the long-term results of treatment of tumors of the optic nerve. Russian Journal of Ophthalmology 2012; 5 (4): 69–73. (In Russ.).
- Sahakyan S.V. Clinical oncology of the organ of vision. Effective pharmacotherapy. 2015; 30: 20–26. (In Russ.).
- Rosca T.I., Pop M.I., Curca M., Vladescu T.G., Tihoan C.S., Serban A.T., Bontas E.A., Gherghescu G. Vascular tumors in the orbit – capillary and cavernous hemangiomas. Ann. Diagn. Pathol. 2006;10(1):13–9. doi: 10.1016/j. anndiagpath.2005.07.008.
- Meena M., Naik M., Honavar S. Acute recurrence of orbital cavernous hemangioma in a young man: a case report. Ophthal. Plast. Reconstr. Surg. 2012;28(4):93–5.
- Yan J., Wang X. Cavernous hemangioma with rapidly developing proptosis. Int. Ophthalmol. 2008;28(2):125–6. doi:10.1007/s10792-007-9115-0.
- Yan J., Wu Z. Cavernous hemangioma of the orbit: analysis of 214 cases. Orbit. 2004;23(1):33–40. doi:10.1076/orbi.23.1.33.28992.
- Brusati R., Goisis M., Biglioli F., Guareschi M., Nucci P., Gianni A.B. Surgical approaches to cavernous haemangiomas of the orbit. Br. J. Oral. Maxillofac. Surg 2007;45:457–62.
- Schick U., Dott U., Hassler W. Surgical treatment of orbital cavernomas. Surg. Neurol 2003;60:234–44.
- Gdal-On M., Gelfand Y.A. Surgical outcome of transconjunctival cryosurgical extraction of orbital cavernous hemangioma. Ophthalmic. Surg. Lasers. 1998;29:969–73.
- Hassler W., Schaller C., Farghaly F., Rohde V. Transconjunctival approach to a large cavernoma of the orbit. Neurosurg. 1994;34:859–61.
- Fay A., Rodgers I.R. Vascular anomalies of the eyelid and orbit. In: A. Jacobiec’s principles and practice of ophthalmology. 3rd ed. Elsevier. 2008;3005–19.
- Smith B. The anterior surgical approach to orbital tumors. Trans. Am. Acad. Ophthalmol. Otolaryngol 1966;70:607–611.
- Kersten R.C., Kulwin D.R. Vertical lid split orbitotomy revisited. Ophthal. Plast. Reconstr. Surg 1999;15:425–8.
- Scheuerle A.F., Steiner H.H., Kolling G., Kunze S., Aschoff A. Treatment and long-term outcome of patients with orbital cavernomas. Am. J. Ophthalmol. 2004;138(2):237–44.
- Rose G.E. The «Devil’s Touch»; Visual Loss and Orbital Surgery. A Synopsis of the Mustard? Lecture, 2006. Orbit. 2007;26(3):147–58.
- Alikhanova V.R., Sahakyan S.V., Amiryan A.G., Ramazanova K.A. Comprehensive digital ultrasound diagnostics of paraneral neoplasms of the orbit and tumors of the optic nerve. IX Russian National Forum: materials of scientific and practical conf. with int. participation: in 2 issues. M., 2016; 2; 514–18 (In Russ.).
- Zhang W., Zhao H., Song G. The value of color Doppler imaging ultrasound in diagnosis of orbital diseases Zhonghua Yan Ke Za Zhi. 2001;37(6):447–50.
- Wang X., Yan J. Concomitant multiple cavernous hemangiomas and venous angioma of the orbit. J Craniofac Surg. 2014;25(4):356–8.
Received 16.02.19
Accepted 01.04.19
Cведения об авторах:
Саакян С.В. – д.м.н., проф., руководитель отдела офтальмоонкологии и радиологии ФГБУ «МНИИ ГБ им. Гельмгольца» Минздрава России Москва, Россия; e-mail: svsaakyan@yandex.ru.
Мякошина Е.Б. – к.м.н., научный сотрудник отдела офтальмоонкологии и радиологии ФГБУ «МНИИ ГБ им. Гельмгольца» Минздрава России Москва, Россия; e-mail: myakoshina @mail.ru.
Гусев Г.А. – к.м.н., врач-офтальмолог отдела офтальмоонкологии и радиологии ФГБУ «МНИИ ГБ им. Гельмгольца» Минздрава России Москва, Россия; e-mail: georg.gusev@gmail.com.
Алиханова В.Р. – к.м.н., врач-офтальмолог отдела офтальмоонкологии и радиологии радиологии ФГБУ «МНИИ ГБ им. Гельмгольца» Минздрава России Москва, Россия; e-mail: validaalikhanova@mail.ru.
About the authors:
S.V. Saakyan – MD, professor, head of the department of ophthalmic oncology and radiology, FSBI MSRI named after Helmholtz ”of the Ministry of Health of Russia Moscow, Russia; e-mail: svsaakyan@yandex.ru.
E.B. Myakoshina – MD, Researcher of the Department of Ophthalmological Oncology and Radiology, FSBEI MSRI named after Helmholtz ”of the Ministry of Health of Russia Moscow, Russia; e-mail: myakoshina @ mail.ru.
G.A. Gusev – MD, ophthalmologist of the department of ophthalmic oncology and radiology FSBI MSRI named after Helmholtz ”of the Ministry of Health of Russia Moscow, Russia; e-mail: georg.gusev@gmail.com.
V.R. Alikhanova – MD, ophthalmologist of the department of ophthalmic oncology and radiology FSBI MSRI named after Helmholtz ”of the Ministry of Health of Russia Moscow, Russia; e-mail: validaalikhanova@mail.ru