Для цитирования: Лекишвили М.В., Рябов А.Ю., Панкратов А.С., Акатов В.С., Юрасова Ю.Б. Использование частично деминерализованного аллогенного имплантата свода черепа для возмещения дефектов костей средней и верхней зон лица. Голова и шея Head and neck Russian Journal. 2018;6(1):29–34
For citations: Lekishvili M.V., Ryabov A.Yu., Pankratov A.S., Akatov V.S., Yurasova Yu.B. Using the partially demineralized allogene implant in the skull construction for defects of bone compensation in the middle and upper facial zone. Golova I Sheya Head and neck. Russian Journal. 2018;6(1):29–34 (in Russian).
Doi: 10.25792/HN.2018.6.1.29–34
Цель работы: разработка аллогенного имплантата свода черепа, обладающего остеоиндуктивным эффектом, и оценка его клинической эффективности для возмещения дефектов костей верхней и средней зон лицевого скелета.
Материал и методы. В клиническое исследование были включены 39 пациентов с дефектами и деформациями верхней и средней зон лицевого скелета, в хирургическом лечении которых использовался частично деминерализованный имплантат свода черепа. У 5 пациентов имплантат был использован для реконструкции фрагментов лобной и скуловых костей, у 34 человек – для восстановления стенок глазницы в поздние сроки после травмы при наличии атрофических изменений параорбитальной клетчатки.
Результаты. Полученный в результате обработки по описанной выше схеме аллогенный имплантат свода черепа соответствовал требованиям, предъявляемым к деминерализованному костному матриксу, легко моделировался по форме дефекта непосредственно во время оперативного вмешательства. Полученные результаты расценены нами как удовлетворительные.
Ключевые слова: деминерализованный аллогенный имплантат, свод черепа, дефекты костей лица, дефекты костей орбиты.
Авторы заявляют об отсутствии конфликта интересов.
Источник финансирования. Не указан.
Для цитирования: Лекишвили М.В., Рябов А.Ю., Панкратов А.С., Акатов В.С., Юрасова Ю.Б. Использование частично деминерализованного аллогенного имплантата свода черепа для возмещения дефектов костей средней и верхней зон лица. Голова и шея Head and neck Russian Journal. 2018;6(1):29–34
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Aim: the development of an allogenic implant of the cranial vault with an osteoinductive effect, and the evaluation of its clinical effectiveness for bony defects of the upper and middle facial zones compensation.
Material and methods: the clinical study included 39 patients with defects and deformations of the upper and middle zones of the facial skull; a partially demineralized implant of the cranial vault was used in their surgical treatment. In 5 patients, the implant was used to reconstruct fragments of the frontal and zygomatic bones, in 34 patients – to restore the orbital walls late after the trauma, with atrophic changes present in the paraorbital tissues.
Results: The allogenic implant of the cranial vault obtained in a way as described above fit all the requirements for the demineralized bone matrix, it was easily modeled according to the defect shape directly during the surgical intervention. The obtained results were considered satisfactory.
Key words: demineralized allogenic implant, cranial vault, defects of facial bones, defects of orbital bones.
Authors declare no conflict of interests for this article.
Source of financing. Unspecified.
For citations: Lekishvili M.V., Ryabov A.Yu., Pankratov A.S., Akatov V.S., Yurasova Yu.B. Using the partially demineralized allogene implant in the skull construction for defects of bone compensation in the middle and upper facial zone. Golova I Sheya Head and neck. Russian Journal. 2018;6(1):29–34 (in Russian).
The authors are responsible for the originality of the presented data and the possibility of publishing illustrative material – tables, drawings, photographs of patients.
Возмещение дефектов костей средней и верхней зон лицевого скелета по сей день остается до конца нерешенной задачей. Во-первых, это связано со сложностью топографо-анатомического строения данных областей, вследствие чего адекватно возместить утраченный костный фрагмент оказывается весьма проблематично. Во-вторых, эти дефекты нередко вызывают развитие функциональных нарушений. Чаще всего с ними приходится сталкиваться при повреждениях стенок глазницы, которые бывают чреваты формированием гипо-, энофтальма, ограничением подвижности глазного яблока, диплопией и рядом других осложнений. Для лечения пациентов с этим видом травмы широко применяются титановые металлоконструкции, обладающие необходимой степенью биоинертности к окружающим тканям, простотой в обращении, они легко моделируются и устанавливаются во время оперативного вмешательства, создавая необходимую жесткость фиксации. Однако их эффективность не является 100%-ной. Особые сложности возникают при необходимости искусственно уменьшить объем орбиты, для того, чтобы выдвинуть глазное яблоко в его естественное положение, что происходит при проведении оперативного вмешательства в поздние сроки после травмы. Разумеется, и в этом случае можно предварительно смоделировать сетчатую пластину таким образом, чтобы она обеспечивала выдвижение глазного яблока в правильное положение. Но при таком подходе между пластиной и костью появится пустое пространство, которое со временем будет заполняться рубцовой тканью, что увеличивает риск функциональных нарушений в отдаленном послеоперационном периоде. Таким образом, возникает необходимость в замещении образующегося дефекта биосовместимым материалом [1–3].
В настоящее время для этих целей часто используются стандартные или индивидуальные (изготавливаемые по компьютерным шаблонам) полимерные имплантаты из силикона, политетрафторэтилена, полиэтилена ультравысокого молекулярного веса, полиметилметакрилата и т.д. [4]. Но данный путь нельзя назвать оптимальным, поскольку эти материалы не замещаются новообразованной костной тканью и отделяются от окружающих структур соединительнотканной капсулой.
Оптимальным решением является использование аутотрансплантатов свода черепа (лобной и теменной костей). Их степень кривизны соответствует таковой у лицевых костей. Общность эмбрионального происхождения (эндесмальный тип окостенения) обусловливает высокую совместимость таких трансплантатов с тканями воспринимающего ложа. Они в меньшей степени подвержены резорбтивным процессам по сравнению с образцами, полученными из костей, развивающихся энхондрально [5]. В то же время забор такого пластического материала связан с достаточно инвазивным хирургическим вмешательством. Устранение данного недостатка было бы возможно с помощью соответствующего аллогенного костного материала [6], однако в ассортименте продукции, предлагаемой в настоящее время тканевыми банками, такой тип имплантата не представлен.
Цель работы: разработка аллогенного имплантата свода черепа, обладающего остеоиндуктивными свойствами, и оценка его клинической эффективности для возмещения дефектов костей верхней и средней зон лицевого скелета.
Материал и методы
Образцы свода черепа для изготовления имплантатов забирали у доноров, умерших в возрасте 19–44 лет от случайных травм. Такое требование обусловлено тем, что у лиц более старшего возраста уменьшается число стволовых клеток, что ставит под сомнение остеоиндуктивный потенциал будущего имплантата [7]. Проводились необходимые обследования доноров с целью исключения инфекционного носительства, наличия онкологических и хронических системных заболеваний.
Дальнейшая обработка костного материала проводилась по методике ЦИТО, разработанной для изготовления частично деминерализованных имплантатов и позволяющей сохранять остеоиндуктивный потенциал кости, что доказано в соответствующих экспериментальных исследованиях на животных [8]. Под остеоиндукцией понимали способность материала вызывать феномен эктопического остеогенеза после имплантации в мягкотканные структуры. Полученные образцы костной ткани подвергали тщательной механической очистке, обезжиривали (в смеси хлороформа с этиловым спиртом в соотношении 1:1), после чего проводили деминерализацию в растворе 0,6 Н соляной кислоты при комнатной температуре. Далее материал погружали в раствор тиосульфата натрия для нейтрализации кислоты и быстро охлаждали до температуры -35 °С. Лиофилизацию проводили в сублимационной установке LZ 9.2, в течение 48 часов путем постепенного нагрева плит установки до +40 °С, каждые 2 часа повышая температуру на 10 °С. Стерилизация осуществлялась потоком быстрых электронов с дозой поглощения 25 кГр, что позволяет эффективно уничтожать микробный компонент, не подавляя активности костных морфогенетических протеинов. Для инактивации свободных радикалов, образующихся после радиационной стерилизации, предварительно вводится антиоксидант йонол.
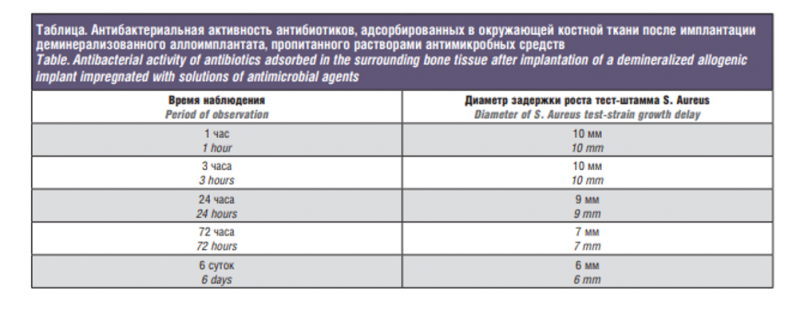
Непосредственно перед клиническим использованием проводили регидратацию материала в растворах антибиотиков в течение 1 часа. Для оценки эффективности этой манипуляции измельченный до уровня стружки фрагмент имплантата погружали на 60 минут в смесь антибактериальных препаратов, состоящую из 2 мл гентамицина сульфата (80 мг) и линкомицина гидрохлорида (600 мг) в соотношении 1:1, вводили в стандартный дефект нижней челюсти экспериментальных животных (крысы) и заклеивали медицинским клеем. Животные выводились из эксперимента через 1 час, 3 часа, 24 часа, 6 суток по 2–3 особи на каждый срок наблюдения. Выпиливали участок костной ткани на границе с дефектом толщиной 2 мм и помещали на поверхность питательного агара с засеянной 36-часовой культурой Staphylococcus aureus. Посевы инкубировали в термостате при температуре 37 °С в течение 24 часов. После инкубации определяли диаметр задержки роста тест-штамма.
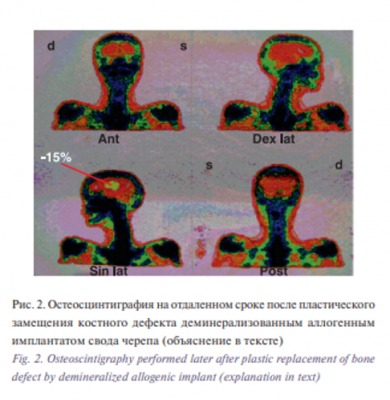
Для подтверждения жизнеспособности регенерата в области, занятой аллогенным имплантатом, у нескольких пациентов с обширными дефектами свода черепа производились исследования с использованием радиофармпрепаратов – 99мТспертехнетата. Препарат вводили внутривенно в количестве 2 мл, что соответствует дозе активности 370 МБк. Радиометрию над исследуемой областью проводили через 3 часа, что соответствует периоду полувыведения изотопа.
В клиническое исследование были включены 39 пациентов с дефектами и деформациями верхней и средней зон лицевого скелет, в хирургическом лечении которых использовался частично деминерализованный имплантат свода черепа. У 5 пациентов имплантат был использован для реконструкции фрагментов лобной и скуловых костей, у 34 человек – для восстановления стенок глазницы в поздние сроки после травмы, при наличии атрофических изменений параорбитальной клетчатки. В этом случае при наличии обширных, сложных по конфигурации дефектов, материал использовался в комбинации с титановыми пластинами. Имплантаты устанавливались поверх пластин как биологическая прокладка, перекрывая площадь поверхности металла. При сравнительно небольших дефектах использовался только аллогенный имплантат, что предпочтительнее, т.к. при этом создается более плотный его контакт с костью, окружающей дефект.
Результаты и их обсуждение
Полученный, в результате обработки по описанной выше схеме аллогенный имплантат свода черепа (рис. 1) соответствует требованиям, предъявляемым к деминерализованному костному матриксу, легко моделируется по форме дефекта непосредственно во время оперативного вмешательства.
Данные по изучению активности антибиотиков, адсорбированных в костной ткани, окружающей имплантат, представлены в таблице. Представленные результаты, свидетельствуют о том, что исследуемый материал способен обеспечивать длительное высвобождение противомикробного компонента за счет своего депонирующего эффекта и адсорбции его в окружающие ткани на протяжении не менее 6 суток.
Радиоизотопные исследования подтверждают жизнеспособность регенерата в области, занятой аллогенным имплантатом свода черепа. На рис. 2 представлен случай, когда данное исследование выполнено через 3 года после замещения трепанационного дефекта частично деминерализованным имплантатом свода черепа. Обращает на себя внимание, что уровень накопления радиофармпрепарата на 15% меньше, чем в окружающей костной ткани. Это свидетельствует о том, что полная органотипичность регенерата не достигнута, но, тем не менее, он представляет собой совершенно полноценную ткань, хорошо васкуляризованную на всем протяжении.
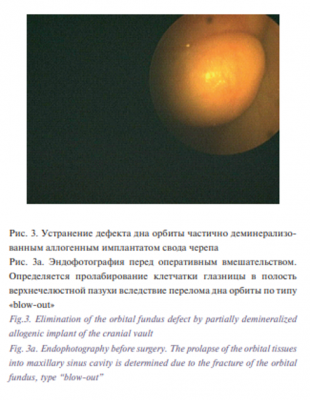
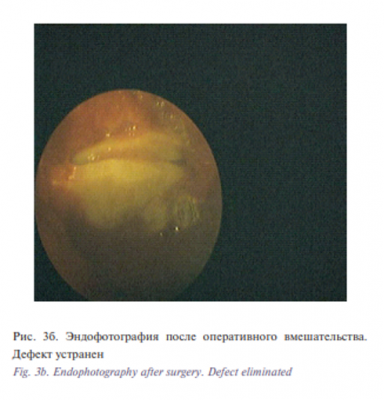
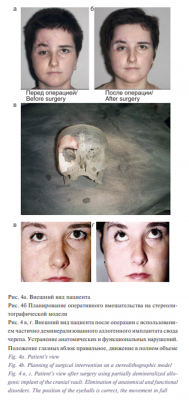
На рис. 3 и 4 представлены примеры использования частично деминерализованного аллогенного имплантата свода черепа для восстановления контуров лобной кости и замещения дефекта дна орбиты. Осложнений, непосредственно связанных с материалом имплантат, мы не наблюдали. У 5 пациентов сохранялась резидуальная диплопия в крайних отведениях взора, что существенно не влияет на качество жизни пациентов и не требует дополнительной хирургической коррекции. Эти результаты расценены нами как удовлетворительные. В остальных случаях достигнуто полное восстановление функции и анатомических контуров лица, что позволило нам трактовать результаты как хорошие. Неудовлетворительных результатов в группе исследования не наблюдалось.
ЛИТЕРАТУРА
- Ипполитов В.П., Федорова С.В. Ретроспективный анализ лечения больных с посттравматическими дефектами и деформациями основания орбиты. Медицинский алфавит. 2004;3(1):20–21.
- Jatrou I., Theologie-Lygidakis N., Angelopoulos A. Use of membrane and bone graft in the reconstruction of orbital fractures. Oral Surg. Oral Med. Oral Pathol. 2001;1(3):281–286;
- Joseph J.M., Glavas I.P. Orbital fractures: a review. Clin. Ophthalm. 2011;5: 95–100.
- Yaremchuk M.J. Facial implants. Saunders Elsevier. 2007. 234 p.
- Zins J., Whitaker L.A., Rise W.H. Presented at the annual meeting of the plastic surgery research council. Richmond, Virginia. 1978. 323 p.
- Boyette J.R., Pemberton J.O., Bonilla-Velez J. Management of orbital fractures: challenges and solutions. Clin. Ophthalm. 2015;9:2127–2137.
- Лекишвили М.В., Матвейчук И.В., Розанов В.В., Литвинов Ю.Ю. Научнометодические основы оптимизации изготовления костных имплантатов. Актуальные вопросы тканевой и клеточной трансплантологии. Материалы VII Всероссийского симпозиума с международным участием. Астрахань, 2017. С. 5–8.
- Лекишвили М.В. Технологии изготовления костного пластического материала для применения в восстановительной хирургии. Дисс. докт. мед. наук, 2005.
Поступила 15.12.17 Принята в печать 20.02.18
REFERENCES
- Ippolitov VP, Fedorova S.V. A retrospective analysis of the treatment of patients with posttraumatic defects and deformations of the base of the orbit. Medical alphabet. 2004;3 (1):20–21 (In Russ.).
- Jatrou I., Theologie-Lygidakis N., Angelopoulos A. Use of membrane and bone graft in the reconstruction of orbital fractures. Oral Surg., Oral Med., Oral Pathol. 2001;1(3):281–286;
- Joseph J.M., Glavas I.P. Orbital fractures: a review. Clin. Ophthalm. 2011;5:95– 100.
- Yaremchuk M.J. Facial implants. Saunders Elsevier. 2007. 234 p.
- Zins J., Whitaker L.A., Rise W.H. Presented at the annual meeting of the plastic surgery research council. Richmond, Virginia. 1978. 323p.
- Boyette J.R., Pemberton J.O., Bonilla-Velez J. Management of orbital fractures: challenges and solutions. Clin. Ophthalm. 2015;9:2127–2137.
- Lekishvili MV, Matveychuk IV, Rozanov VV, Litvinov Yu.Yu. Scientific and methodological foundations for optimizing the production of bone implants. Topical issues of tissue and cell transplantology. Materials of the VII All-Russian Symposium with International Participation. Astrakhan: 2017. S. 5–8 (In Russ.)
- Lekishvili M.V. Technologies for producing bone plastic material for use in reconstructive surgery. Diss. Doct. med. Sciences, 2005. 289 p. (In Russ.)
Received 15.12.17 Accepted 20.02.18
Сведения об авторах:
М.В. Лекишвили – д.м.н., профессор, руководитель лаборатории консервации костной ткани ФГБУ НМИЦ ТО им. Н.Н. Приорова Минздрава России, Президент Российской Ассоциации тканевых банков
А.Ю. Рябов – к.м.н., доцент кафедры челюстно-лицевой хирургии и хирургической стоматологии ФУВ ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, Москва, Россия
А.С. Панкратов – д.м.н. профессор кафедры челюстно-лицевой хирургии ФГБОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский университет), Москва, Россия, профессор кафедры стоматологии ФГБОУ ДПО РМАНПО Минздрава России, Москва, Россия; e-mail: stomat-2008@mail.ru
В.С. Акатов – профессор д.м.н. заместитель директора по науке ФГБУН ИТЭБ Российской Академии наук, Московская область, Пущино, Россия Ю.Б. Юрасова – к.м.н. и.о. руководителя лаборатории консервации костной ткани ФГБУ НМИЦ ТО им. Н.Н. Приорова Минздрава России, Москва, Россия
About the authors:
M.V. Lekishvili – MD, PhD, professor, head of the bone tissue preservation laboratory, FSBI SMRC named after N.N. Priorov, Ministry of Health of Russia, President of the Russian Association of Tissue Banks
A.Yu. Ryabov – MD, associate professor of the Department of Maxillofacial Surgery and Surgical Dentistry FSBIH MRSRCI named after M.F. Vladimirsky, Moscow, Russia
A.S. Pankratov – MD, Ph.D. Professor of the Department of Maxillofacial Surgery FSAEI First Moscow State Medical University named after I.M. Sechenov, Ministry of Health of Russia (Sechenov University), Moscow, Russia, Professor of the Department of Stomatology of the State Pedagogical University of Russia, Moscow, Russia; e-mail: stomat-2008@mail.ru
V.S. Akatov – MD, PhD, Professor, Deputy Director for Science FSBIS ITEB Russian Academy of Sciences, Moscow region, Pushchino, Russia
Yu.B. Yurasova – Ph.D. substitute of the head of the bone tissue preservation laboratory of the FSBI SMRC named after N.N. Priorov, Ministry of Health of Russia, Moscow, Russia
Рецензия на статью
«ИСПОЛЬЗОВАНИЕ ЧАСТИЧНО ДЕМИНЕРАЛИЗОВАННОГО АЛЛОГЕННОГО ИМПЛАНТАТА СВОДА ЧЕРЕПА ДЛЯ ВОЗМЕЩЕНИЯ ДЕФЕКТОВ КОСТЕЙ СРЕДНЕЙ И ВЕРХНЕЙ ЗОН ЛИЦА». Лекишвили М.В., Рябов А.Ю., Панкратов А.С., Акатов В.С., Юрасова Ю.Б
Цель работы. Изучение возможности применения аллогенного трансплантата, полученного из свода черепа, для возмещения травматических дефектов костей верхней и средней зон лицевого скелета. Основанием для разработки такого материала явились следующие положения: во-первых, общность эндесмального происхождения в эмбриогенезе большинства костей мозгового и лицевого отделов черепа, что предполагает меньшую резорбцию трансплантата, по сравнению с образцами, полученными из костей, развивающихся энхондрально. Во-вторых – степень кривизны костей свода черепа совпадает с таковой у костей верхней и средней зон лица, что удобно в клинической практике. Клинические исследования с использованием радиофармпрепаратов показали, что в области занятой аллогенным трансплантатом свода черепа образуется хорошо васкуляризованная жизнеспособная ткань.
В клинических условиях частично деминерализованный трансплантат свода черепа использовался в хирургическом лечении 39 пациентов. Из них, у 5 пациентов он был использован для реконструкции фрагментов лобной и скуловых костей, у 34 человек – для восстановления глазницы при необходимости уменьшения ее объема, вследствие атрофических изменений клетчатки на поздние сроки после травмы. У 5 пациентов сохранялась резидуальная диплопия, в крайних отведениях взора, что не влияет на их качество жизни и не требует дополнительной хирургической коррекции. Эти результаты расценены как удовлетворительные. В остальных случаях, достигнуто полное восстановление функции и анатомических контуров лица, что позволило рактовать результаты как хорошие. Неудовлетворительных результатов в группе исследования не наблюдалось. Полученные экспериментальные и клинические результаты имеют научную ценность.
Review on the article
USING THE PARTIALLY DEMINERALIZED ALLOGENE IMPLANT IN THE SKULL CONSTRUCTION FOR DEFECTS OF BONE COMPENSATION IN THE MIDDLE AND UPPER FACIAL ZONE
M.V. Lekishvili, A.Yu. Ryabov, A.S. Pankratov, V.S. Akatov, Yu.B. Yurasova The main objective of the study was to examine the possibility of applying an allogeneic graft obtained from the cranial vault for traumatic defects compensation in the upper and middle zones of the facial skeleton. The basis for this work was the following: first, the commonality of endesmal origin in the most of bones embryogenesis of the brain and facial sections of the skull, which implies less resorption of the graft, as compared to samples obtained from bones developed endochondrially. Secondly, the degree of curvature of the bones of the cranial vault coincides with that of the bones of the upper and middle zones of the face, which is more convenient in clinical practice. Clinical studies using radiopharmaceuticals have shown that a well-vascularized viable tissue forms in the area occupied by the allogeneic graft of the cranial vault.
In a clinical setting, a partially demineralized skull vault transplant was used for the surgical treatment of 39 patients; in 5 of them it was used to reconstruct fragments of the frontal and zygomatic bones, in 34 people — to restore the orbit and reduce its increased volume, due to atrophic changes after the injury. Residual diplopia persisted in 5 patients and did not affect their quality of life and did not require additional surgical correction. These results were conidered as satisfactory. In other cases, complete restoration of the function and anatomical contours of the face was achieved, which also provided good results. Unsatisfactory results were not registered. The obtained experimental and clinical results are of great scientific value.