Для цитирования:
Рещиков Д.А., Лопатин А.В., Холин А.А., Ясонов С.А., Васильев И.Г., Кугушев А.Ю. Диагностика и лечение сагиттального краниосиностоза у детей старше 2 лет. Голова и шея. Российский журнал=Head and neck. Russian Journal. 2021;9(1):10–19
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Doi: 10.25792/HN.2021.9.1.10–19
Изолированный сагиттальный краниосиностоз является наиболее распространенной формой крани- осиностозов. Характерный внешний вид пациентов, быстрое появление признаков интракраниальной гипертензии позволяет довольно быстро установить диагноз и провести хирургическое лечение в оптимальные сроки – первый год жизни ребенка. Несмотря на обилие информации, довольно часто за помощью обращаются родители детей со скафоцефалией старше 2 лет. Особенности течения заболе- вания в этом возрасте, структурные изменения костей свода черепа и, связанные с этим особенности хирургии, позволяют выделить таких пациентов в особую группу.
Цель исследования: Определение оптимальной диагностической тактики, оценка эффективности существующих хирургических методик лечения изолированного сагиттального краниосиностоза у детей старше 2 лет.
Материал и методы: За период с 2015 по 2020 г. проанализированы результаты лечения 36 детей с изолированным сагиттальным краниосиностзом в возрасте от 2 до 7 лет. Распределение по гендерному признаку: мальчики 27 (75%), девочки 9 (25%). В диагностике использовали компьютерную томографию (КТ) головы с трехмерной реконструкцией черепа, офтальмоскопическое исследования на аппарате RetCam, оценку неврологического статуса, прямое мониторирование интракраниального давления при помощи имплантации микросенсора Codman проведена в 27 случаях.
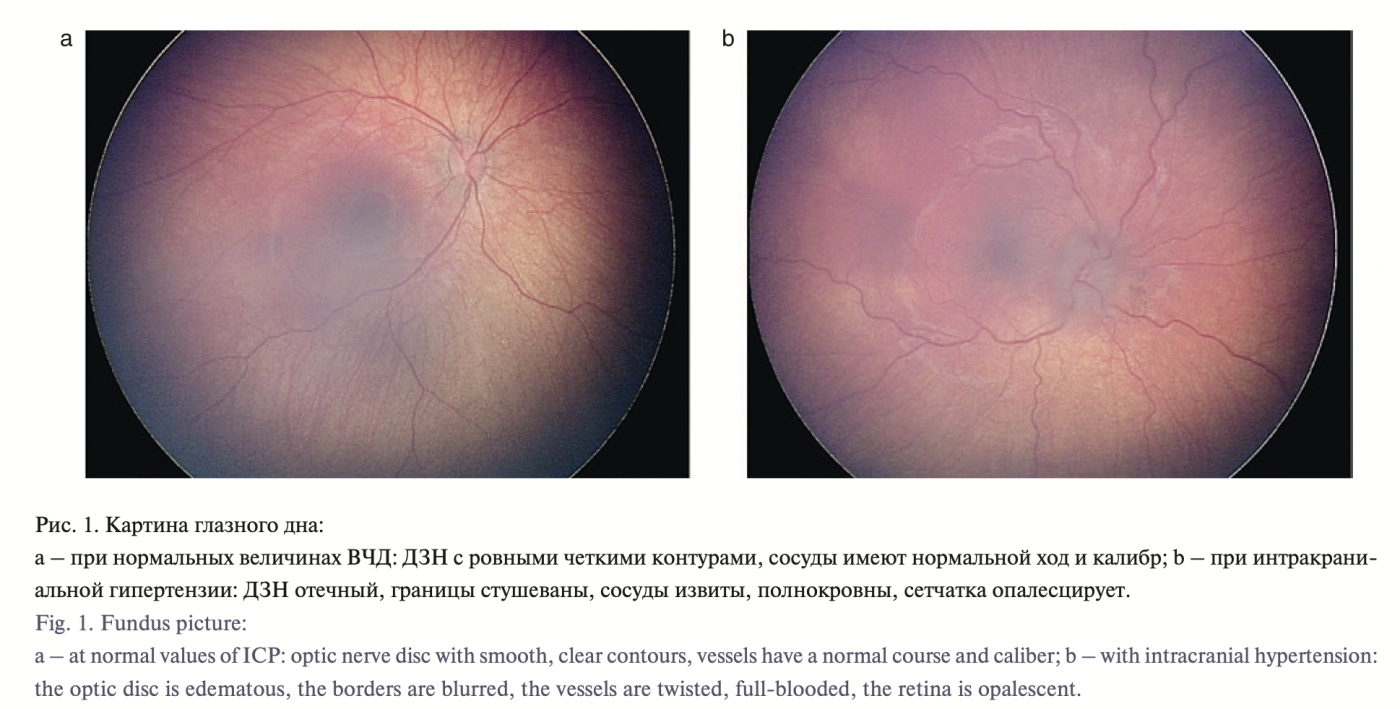
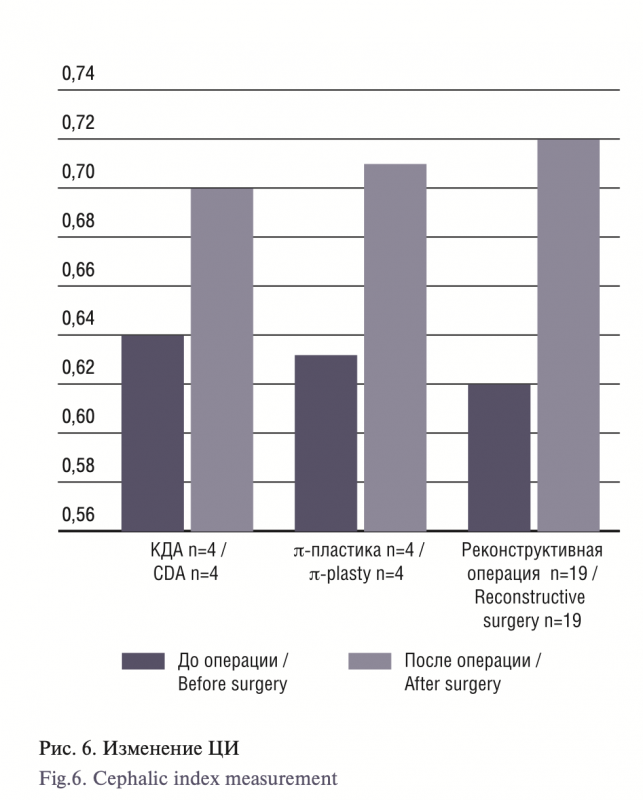
Результаты. Характерные изменения со стороны костей черепа, по данным КТ, были выявлены у всех пациентов. У 8 пациентов выявлены признаки интракраниальной гипертензии по данным мониторинга внутричерепного давления (ВЧД). В 15 случаях мониторирование ВЧД не дало возможности подтвер- дить наличие внутричерепной гипертензии. По данным офтальмоскопии у 24 детей выявлены признаки негрубого повышения ВЧД: 2 случая застойных ДЗН и у 10 пациентов ДЗН соответствовали норме. Оперированы 27 детей. Одномоментная реконструктивная краниопластика проведена в 19 случаях, у 4 пациентов лечение проводилось с использованием компрессионно-дистракционных аппаратов (КДА), π-образная краниотомия выполнена 4 раза. Результат оценивали по измерению цефалического индекса (ЦИ) до и после операции, оценка косметического результата проводилась как хирургами, так и родителями пациентов. Во всех случаях отмечено увеличение значений ЦИ, но наилучшие результаты были достигнуты при проведении реконструктивной краниопластики.
Выводы. У детей старше 2 лет, страдающих сагиттальным краниосиностозом, может не наблюдаться клинических проявлений внутричерепной гипертензии. Применение методики инвазивного монитори- рования ВЧД, оценка состояния глазного дна позволяют достоверно оценить стадию заболевания. Что касается методики хирургии, то наилучший результат как эстетический, так и физиологический, дости- гается, по нашему мнению, в результате применения одномоментной реконструктивной краниопластики. Однако использование пи-пластики или методики КДА тоже позволяют достичь неплохого результата. Ключевые слова: сагиттальный краниосиностоз, скафоцефалия, мониторинг ВЧД, поздние кранио- синостозы
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Работа выполнена без спонсорской поддержки.
Isolated sagittal craniosynostosis is the most common form of craniosynostosis. The characteristic appearance of patients, and the rapid development of the intracranial hypertension signs allow to quickly establish a diagnosis and carry out surgical treatment at the optimal time period — the first year of a child’s life. Despite the abundance of information, parents of children with scaphocephaly over 2 years of age often seek help. The peculiarities of the course of the disease at this age, structural changes in the bones of the cranial vault and, associated with this, the peculiarities of surgery make it possible to distinguish such patients as a special group.
Objective of the study. Determination of the optimal diagnostic tactics, assessment of the effectiveness of existing surgical techniques for the treatment of isolated sagittal craniosynostosis in children over 2 years of age.
Material and methods. For the period from 2015 to 2020, the results of treatment of 36 children with isolated sagittal craniosynostosis at the age from 2 to 7 years were analyzed. The distribution by gender was as follows: boys 27 (75%), girls 9 (25%). The diagnostic methods used included: computed tomography of the head with three- dimensional reconstruction of the skull, ophthalmoscopic examination on the RetCam apparatus, assessment of the neurological status; direct monitoring of intracranial pressure using the implantation of a Codman microsensor was performed in 27 cases.
Results: Characteristic changes in the skull bones according to CT were found in all patients. Eight patients showed signs of intracranial hypertension according to ICP monitoring data. In 15 cases, monitoring of intracranial pressure did not make it possible to confirm the presence of intracranial hypertension – the average value of ICP was no higher than 10 mm Hg and no pathological waves were detected. According to ophthalmoscopy data, 24 children showed signs of a mild increase in ICP; 2 cases presented with congestive optic discs and in 10 patients the optic discs were normal. Operation was performed in 27 children. Simultaneous reconstructive cranioplasty was performed in 19 cases; treatment with CDA was chosen in 4 patients; and the π-shaped craniotomy was performed 4 times. The result was assessed by measuring the cephalic index before and after surgery; the assessment of the cosmetic result was carried out by both surgeons and the parents of the patients. In all cases, increased cephalic index values were noted, but the best results were achieved with reconstructive cranioplasty. Conclusions. In children over 2 years of age with sagittal craniosynostosis, clinical manifestations of intracranial hypertension may not be observed. The use of the invasive monitoring of intracranial pressure, examination of the ocular fundus allows one to reliably establish the stage of the disease. As for the surgical technique, the best result, both aesthetic and physiological, is achieved, in our opinion, after the use of one-stage reconstructive cranioplasty. However, the use of pi-plastics or the KDA technique also allows achieving good results.
Key words: sagittal craniosynostosis, scaphocephaly, ICP monitoring, late craniosynostosis Conflicts of interest. Funding. There was no funding for this study. For citation: Reshchikov D.A., Lopatin A.V., Kholin A.A., Yasonov S.A., Vasiliev I.G., Kugushev A.Yu. Diagnosis and treatment of sagittal craniosynostosis in children over 2 years of age. Head and neck. Russian Journal. 2021;9(1):10–19 (In Russian). The authors are responsible for the originality of the data presented and the possibility of publishing illustrative material – tables, figures, photographs of patients.
Несиндромальный изолированный сагиттальный кранио- синостоз – самая распространенная форма преждевремен- ного зарастания черепных швов с распространенностью от 1 случая на 2000 до 5000 живорожденных [1, 2], имеющая как спорадический характер, так и до 6% случаев передаются по аутосомно-доминантному типу наследования [3]. При несвоевре- менной диагностике заболевания и, соответственно, запоздалом проведенном хирургическом лечении заболевание переходит в краниостеноз – неспецифическое повреждение головного мозга, возникающее вследствие недостаточного расширения полости черепа в период наиболее активного роста мозга [7]. На сегодняшний день эти два понятия четко разделены, хотя еще 20 лет назад они были эквивалентны друг другу.
Лечение сагиттального краниосиностоза только хирурги- ческое и преследует две главные цели: увеличение объема мозгового черепа для создания физиологических условий роста мозга ребенка и улучшение внешнего вида пациента [8, 9]. Накопление опыта и знаний в плане лечения сагиттального краниосиностоза, позволило определить оптимальные сроки его коррекции [10–14].
По мере развития нашего понимания процесса болезни и с совершенствованием хирургического инструментария и техники, оперативные подходы к ведению пациентов с сагиттальным изо- лированным краниосиностозом значительно изменились. Также применяются малоинвазивные методики хирургии, ортотическая коррекция, используются металлические пластины с памятью формы; дистракционные аппараты [15–21, 22].
Достаточно часто за помощью обращаются родители детей с изолированным сагиттальным краниосиностозом старше 2 лет. Особенности течения заболевания в эти сроки, «возрастные» изменения костей свода черепа и связанные с этим особенности хирургии послужили причиной более пристального внимания с нашей стороны, и мы постарались определить адекватную так- тику диагностики таких состоянии и проанализировать эффек- тивность предложенных на сегодняшний день хирургических вмешательств у детей данной возрастной группы.
Материал и методы
В соответствие с целями исследования были проанали- зированы результаты лечения 36 детей с несиндромальным изолированным сагиттальным краниосиностозом, госпита- лизированных в отделение челюстно-лицевой хирургии ОСП Российская детская клиническая больница ФГАОУ ВО РНИМУ им. Н.Н. Пирогова за период с января 2015 по декабрь 2020 г. Объектом исследования стали дети в возрасте от 2 до 7 лет. Все пациенты проходили комплексное обследование с применени- ем клинических, параклинических и нейровизуализационных методик обследования. Распределение по гендерному признаку выглядело следующим образом: мальчики 27 (75%), девочки 9 (25%).
Всем пациентам была проведена компьютерная томография (КТ) головы с трехмерной реконструкцией черепа. Для опре- деления выраженности интракраниальной гиперетензии мы использовали метод прямого мониторирования внутричерепного давления (ВЧД). Двадцати семи пациентам был имплантирован пьезоэлектрический датчик Codman. Мониторирование ВЧД начиналось спустя 3 часа после имплантации и проводилось в течение не менее 1 суток с фиксированием его величин каждые 15 минут.
Всем детям проводилось исследование состояния глазно- го дня на аппарате RetCam. В 24 наблюдениях исследование глазного дна показало наличие негрубых изменений гипертензионного характера: повышенная извитость сосудов, венозное полнокровие, отсутствие венного пульса, снижение макулярного рефлекса, 2 случая застойных явлений на глазном дне с отеком диска зрительного нерва, у 10 пациентов не было выявлено изменений на глазном дне (рис. 1).
Показанием к оперативному лечению являлись характерная деформация черепа, сопровождающаяся данными КТ головы с трехмерной реконструкцией черепа, на которой выявлялось частичное или полное заращение сагиттального шва; принимались во внимание результаты мониторирования ВЧД, клиническая картина заболевания.
Показания к операции выставлены во всех случаях. Однако оперативное лечение проведено у 27 (75%) пациентов, 9 (25%) детей не оперированы: при мониторировании ВЧД не получено данных за интракраниальную гипертензию, состояние глазного дна без изменений, клинически не было обнаружено проявлений хронического повышения ВЧД и родители от проведения пред- ложенной операции с целью коррекции только косметического дефекта отказались.
Согласно данным проведенного обследования, дети, пере- несшие хирургическую коррекцию, объединены в три группы: 1. Пациенты с доказанной внутричерепной гипертензией по результатам ВЧД мониторинга (8 человек);
2. Пациенты с нормальными величинами ВЧД, но с гипертензионными изменениями на глазном дне и клиническими признаками хронической интракраниальной гипертензии (6 человек) 3. Пациенты, которым измерение ВЧД не проводилось, однако выявлялись гипертензионные изменения на глазном дне и в клинической картине были признаки хронической интракра- ниальной гипертензии (13 человек)
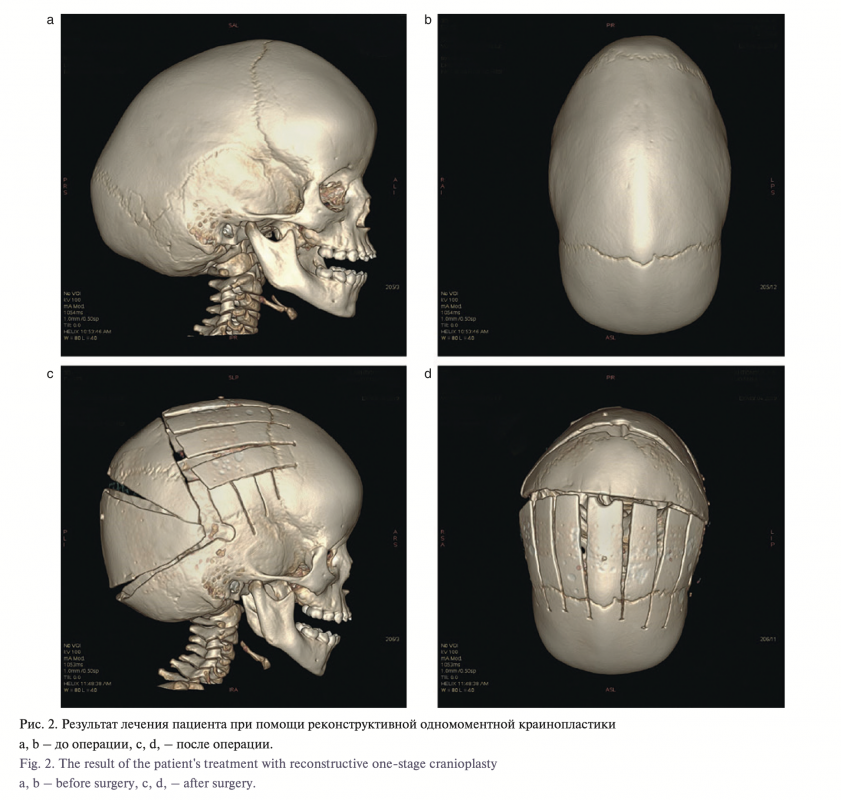
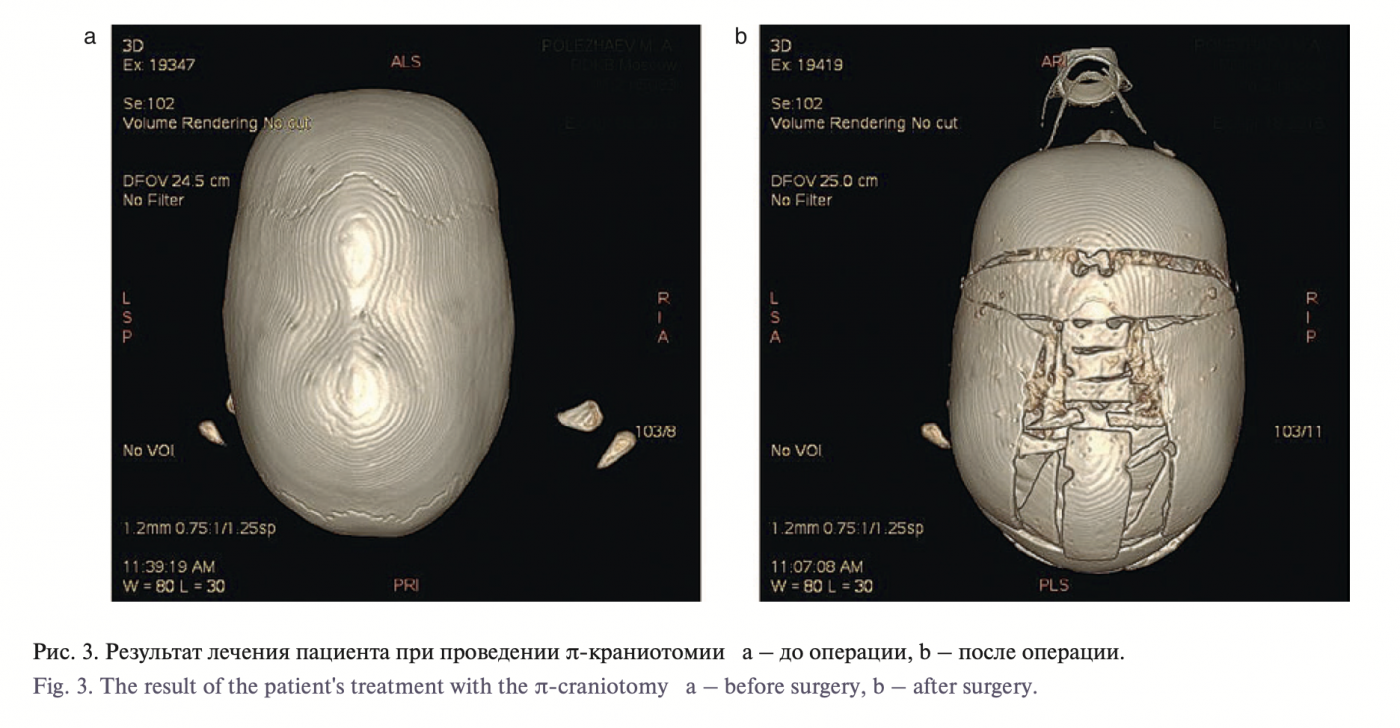
В 19 случаях проведена одномоментная реконструктивная краниопластика (рис. 2), проведение ð-образной краниотомии выполнено 4 раза (рис. 3), у 4 пациентов лечение проводилось с использованием КДА (рис. 4).
Оценка результатов лечения
Оценка проведенного лечения проводилась путем анализа клинических данных, результатов 3D КТ на до- и послеопера- ционном этапах, определения динамики краниометрических показателей. Результаты лечения считались положительными при отсутствии признаков рецидива краниосиностоза и соот- ветствующем косметическом результате, регресса клинических, офтальмологических, КТ признаков краниосиностоза, а также отсутствии необходимости повторной хирургической коррекции.
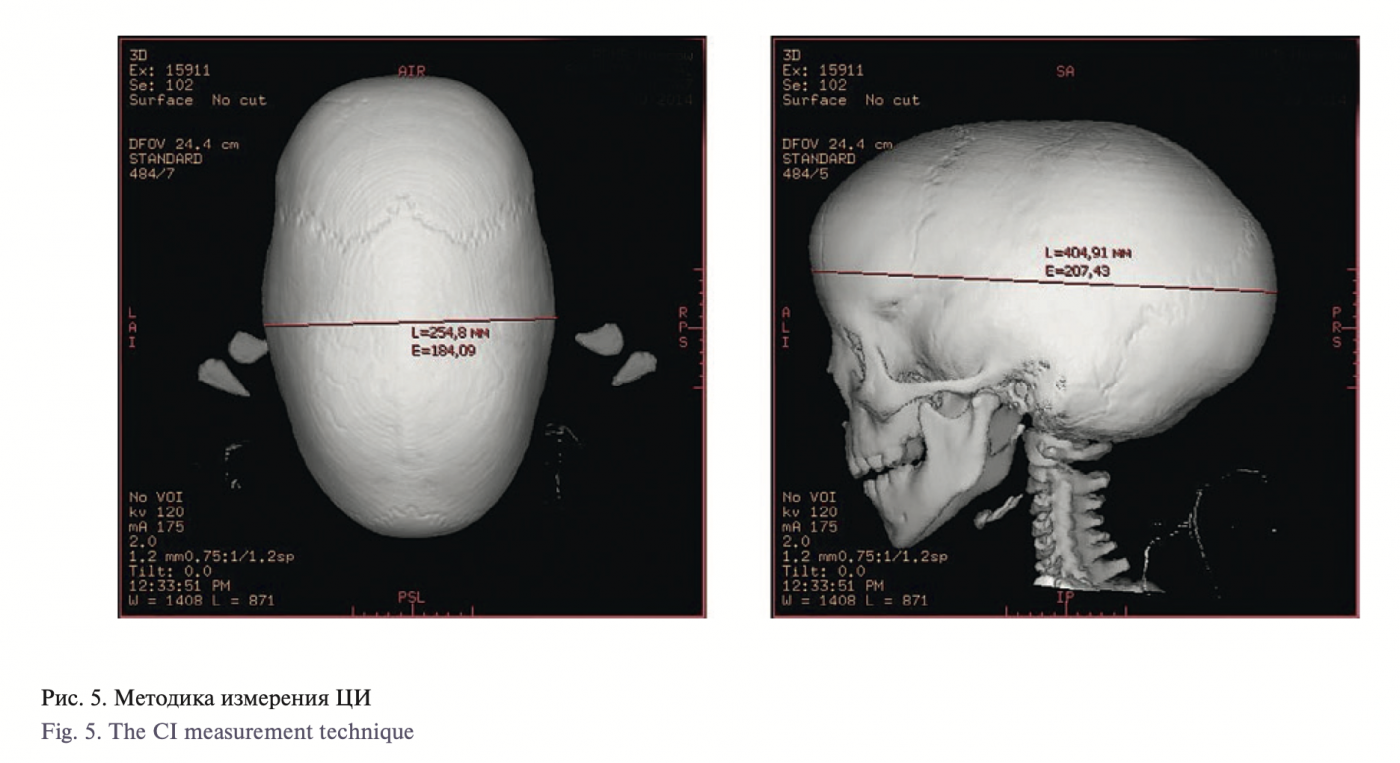
Мы использовали в качестве метода количественной оценки эффективности лечения определение цефалического индекса (ЦИ) на до- и послеоперационном этапах. [23].
ЦИ – это отношение максимальной ширины мозгового отдела черепа к ее максимальной длине. Выполняется измерение про- дольного диаметра (длины) черепа от точки глабелла (glabella) до точки опистокранион (opisthokranion). Затем выполняет- ся измерение поперечного диаметра (ширины) черепа между точками эурион (euryon) (рис. 5). Производится вычисление отношения поперечного диаметра черепа (бипариентального размера) к продольному (лобно-затылочному) [24]. ЦИ больше 70 может не выявить грубую деформацию, в то время как у пациентов с ЦИ 66 или меньше скафоцефальная деформация более выражена и заметна
Обсуждение
Впервые термин скафоцефалия («ладьевидная голова») был предложен в 1860 г. von Baer [25] и используется для описания сагиттального краниосиностоза [26]. По различным литератур- ным, данным частота выявления данной патологии составляет до 60% от всех сообщенных случаев краниосиностозов [27–31].
Диагноз сагиттального краниосиностоза может быть выстав- лен исходя только из внешнего вида пациента: дети имеют длинный и узкий череп, сужения наблюдается в теменных и височных областях, а передне-задний его размер характери- зуется удлинением, что является результатом компенсатор- ного роста костей свода черепа в коронарных, метопическом и лямбдовидных швах. Часто можно наблюдать срединный костный гребень в области отсутствующего сагиттального шва [4, 5], нависание затылочной области и довольно выраженные лобные бугры [6, 32–34].
Наличие косметического дефекта не всегда дает возможность обосновать показания к хирургическому лечению. Проводя углубленное обследование пациента, мы имеем возможность оценить степень страдания головного мозга, исходя из этого определять необходимость хирургии.
Основным методом диагностики является КТ головы с трех- мерной реконструкцией изображений черепа. По данным КТ выявляется отсутствие сагиттального шва, во фронтальной пло- скости отмечается резкое сужение свода черепа в межвисочных и межтеменных интервалах. В боковой проекции отмечается удлинение свода черепа.
При прогрессировании заболевания происходят структурные изменения кости. В результате происходит перестройка костной ткани с преобладанием лакунарной резорбции на ее внутренней поверхности, что приводит к истончению кости [35]. После про- веденного хирургического лечения происходит нормализация структуры и восстановление гистоархитектоники кости
Повышение ВЧД у детей с краниосиностозами было довольно хорошо описано в литературе [36–40]. В случаях синдромальных краниосиностозов интракраниальная гипертензиия наблюдается в 30–40% [41], реже , в 15–20% случаев, данное состояние можно выявить у пациентов с изолированными формами забо- левания. [42].
Зачастую, повышение ВЧД у таких пациентов протекает бес- симптомно и становится клинически заметным уже на поздних стадиях заболевания. В своем исследовании G.F. Tuite и соавт. [43] показал, что довольно много пациентов, имеющих значения ВЧД выше 15 мм рт.ст. имеют застойные явления на глазном дне. И данная 100% корреляция характерна для детей старше 8 лет. Однако с начала 1990-х гг. некоторые авторы показали отсутствие достоверной коррелляции между внутричерепным объемом и уровнем ВЧД.
Долгое время основной проблемой при мониторировании ВЧД у детей с краниосиностозами являлось отсутствие общеприня- тых шкал. R. Minnes предложил разделять шкалы для младен- цев, детей и взрослых [44]. Многие авторы утверждали, что в этом нет необходимости [45, 46]. Однако предложенные методы не позволяют учитывать назначительное повышение ВЧД [45].
На сегодняшний день оценка степени выраженности интра- краниальной гипертензии проводится исходя из определения среднего давления и подсчета числа максимумов ВЧД (волн Лундберга А).
Полученные нами результаты соответствуют современным представлениям:
• У 8 пациентов выявлены признаки интракраниальной гипертензии. Отмечено повышение средних величин ВЧД до 15 мм рт.ст. Кроме того, наблюдалось появление пик-волн свыше 20 мм рт.ст. длительностью около 1–2 минут с последующим падением до средних величин с частотой до 9–11 раз в сутки. Подъемов свыше 50 мм рт.ст. не было ( волн В не наблюда- лось).
- В 15 случаях мониторирование ВЧД не дало возможности подтвердить наличие внутричерепной гипертензии – среднее значение ВЧД составляло не выше 10 мм рт. ст. и не обнаруживалось патологических волн.
Выводы
План обследования детей старше 2 лет с изолированным сагитальным краниосиностозом должен состоять из клиниче- ского осмотра, КТ головы с трехмерной реконструкцией черепа, офтальмологического обследования и прямого мониториро- вания интракраниального давления. Что касается методики хирургии, то наилучший результат как эстетический, так и физи- ологический, достигается, по нашему мнению, в результате применения одномоментной реконструктивной краниопластики. Однако использование ð-пластики или методики КДА тоже позволяют достичь неплохого результата. В любом случае, выбор осуществляется исходя из степени выраженности дефор- мации, возможностей хирурга и согласия родителей ребенка.