Рещиков Д.А., Пальм В.В., Васильев И.Г., Рассказчикова И.В. Цервико-медул- лярная компрессия у детей с ахондроплазией: диагностика и лечение. Голова и шея. Российский журнал=Head and neck. Russian Journal. 2021;9(1):45–53
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Doi: 10.25792/HN.2021.9.1.45–53
Наиболее тяжелые состояния у детей с ахондроплазией связаны с цервико-медуллярной компрессией, вызванной стенозом большого затылочного отверстия (БЗО) и гидроцефалией. Вероятность возник- новения синдрома внезапной смерти во сне на первом году жизни составляет до 7,5%. Очень важной представляется задача своевременной и полной диагностики таких состояний и при необходимости – хирургического лечения.
Цель работы. Выбор диагностических методик, определение показаний к хирургическому лечению и оценка результатов проведенного лечения.
Материал и методы. На сегодняшний день с 2015 г. обследован 51 ребенок с ахондроплазией. У всех детей диагноз подтвержден молекулярно-генетическим методом. В диагностике использовались: магнитно-резонансная томография (МРТ) головного мозга в стандартных режимах+фазоконтрастная МРТ, полисомнография, нейроофтальмологическое обследование, оценка неврологического статуса. Результаты. Стеноз БЗО с цервико-медуллярной компрессией выявлен у 31 пациента. В ряде случаев выявлялась зона дисциркуляторных изменений в цервико-медуллярном регионе. Застойные явления на глазном дне были только у 1 пациента. Мышечная гипотония присутствовала у всех пациентов. В 26 случаях имелся тетрапарез от 3,5 до 4,0 баллов. Гидроцефалия обнаружена в 29 случаях. Проведено 14 полисомногорафических исследований. Оперированы 19 пациентов. Выполнена костная декомпрес- сия кранио-вертебрального перехода. Катамнез от 3 месяцев до 3,5 года. Рецидивов не наблюдалось. Все результаты удовлетворительные – отсутствие стеноза и цервико-медуллярной компрессии, ис- чезновение зоны миелопатии, восстановление ликворотока, снижение внутричерепной гипертензии, уменьшение степени выраженности пареза.
Обсуждение. При ахондроплазии происходит нарушение формирования костной ткани. В результате возникают сужения естественных отверстий основания черепа. Сужение БЗО приводит к появлению ишемических нарушений в цервико-медуллярной зоне, а распространение повреждения на каудаль- ные отделы ствола приводит к поражению ядер дыхательного центра. В конечном итоге развиваются центральные апное сна, что и является причиной развития синдрома внезапной смерти во сне. Степень выраженности компрессии определяется согласно методике Y. Yamada – низкая, высокая компрессия и отсутствие компрессии. Генез гидроцефалии связан в основном с нарушением венозного оттока по яремным венам в области суженных яремных отверстий. Но в дополнение к этому и нарушение пасса- жа ликвора через стенозированное БЗО играет значительную роль в ее патогенезе. Восстановление ликворотока снижает степень выраженности гидроцефалии и позволяет избежать установки шунти- рующей системы.
Выводы. Предложенная диагностическая тактика позволяет в полном объеме определить наличие жизнеугрожающих состояний у детей с ахондроплазией. А вовремя проведенное нейрохирургическое лечения полностью исключает возможность развития синдрома внезапной смерти во сне и уменьшает проявления внутричерепной гипертензии
Ключевые слова: ахондроплазия, стеноз большого затылочного отверстия, цервико-медуллярная ком- прессия, центральные апное сна, декомпрессия краниовертебрального перехода, шейная миелопатия Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Работа выполнена без спонсорской поддержки.
The most severe conditions in children with achondroplasia are associated with cervicomedullary compression caused by foramen magnum stenosis and hydrocephalus. The probability of a sudden death syndrome in sleep in the first year of life is up to 7.5%. The timely and complete diagnosis of such conditions and, if necessary, surgical treatment are of great importance.
Aim of the study: to choose complex diagnostic procedures, determine the indications for surgical treatment and evaluate the results of the treatment.
Material and methods. Since 2015, 51 children with achondroplasia have been examined. The diagnosis was confirmed by molecular genetic testing for all the children. We used MRI with SagFlow Vizualization, polysomnography, neuroophthalmological examination, and assessment of neurological status.
Results. Foramen magnum stenosis with cervicomedullary compression was detected in 31 patients. In some cases, we detected a myelopathy zone with extensions to caudal zone of brain stem. Papilledema was observed in only 1 patient. Muscular hypotension was present in all patients. In 26 cases, there was a tetraparesis from 3.5 to 4 points. Hydrocephalus was detected in 29 cases. We conducted 14 polysomnographic studies. Nineteen 19 underwent surgery. Foramen magnum decompression with C1-laminectomy without duraplasty was used. The follow-up duration was from 6 to 24 month. The apnea frequency reduced both clinically and according to the polysomnography results. The hydrocephalus degree decreased, with recovering CSF flow at the foramen magnum level, and the paresis degree decreased. Until now, vp-shunt has not been used in practice. Discussion. Children with achondroplasia suffer from narrowing of the natural openings of the skull base. The foramen magnum stenosis leads to the ischemic disorders in the cervicomedullary region, while the spread of a lesion to the caudal parts of the brainstem damages respiratory center. Ultimately, central sleep apnea develops, which is the reason for the development of sudden death syndrome in sleep. The degree of compression is determined according to the Y. Yamada methodology — low, high compression and no compression. The genesis of hydrocephalus is mainly associated with a violation of the venous outflow through the jugular veins in the area of narrowed foramen jugularis. But, in addition to this, violation of the passage of cerebrospinal fluid through a narrow foramen magnum is important. Recovery of cerebrospinal fluid movement reduces the severity of hydrocephalus and allows to avoid the installation of a shunt system.
Conclusions. The proposed diagnostic tactics allows us to fully determine the presence of life-threatening conditions in children with achondroplasia. Timely neurosurgical treatment completely eliminates the possibility of developing sudden death syndrome in sleep and reduces the manifestations of intracranial hypertension. Key words: achondroplasia, foramen magnum stenosis, cervicomedullary compression, central sleep apnea, decompression of the cranio-vertebral junction, cervical myelopathy
Conflicts of interest. The authors have no conflicts of interest to declare.
Funding. There was no funding for this study.
Введение
Ахондроплазия – довольно часто встречающаяся скелет- ная аномалия. В результате нарушения остеогенеза пациенты имеют характерный фенотип. Наряду с нарушением строения костей конечностей имеется аномалия развития основания черепа, в результате которой могут развиваться патологические состояния, приводящие к инвалидизации и смерти пациента. Разработка диагностической тактики, определение показаний к оперативному лечению и выбор методологии хирургии явля- ются довольно важными задачами в комплексном лечении таких пациентов.
Термин «ахондроплазия» впервые был использован Жюлем Поротом в 1878 г., а в 1900 г. Пьер Мари описал основные фенотипические особенности у детей и взрослых [2]. Хотя генетический дефект, вызывающий ахондроплазию, был иден- тифицирован только в 1994 г., археологические свидетельства этого расстройства были обнаружены в древнем Египте (2500 г. до н.э.) и в древних американских (300 г. до н.э.) популяциях [3]. Обнаружение скелетов, по-видимому, хондродистрофических индивидуумов в период между 7000 и 3000 г. до н.э. в Англии и в Соединенных Штатах показывает, что эта генетическая аномалия восходит, по крайней мере, к периоду неолита [4], что делает ахондроплазию древнейшей скелетной дисплазией в истории человечества.
В 2015 г. был пересмотрен перечень генетических наруше- ний строения скелета. Было зарегистрировано 436 различных скелетных дисплазий, и это число продолжает расти [1]. Ахондроплазия входит в это перечень. Более того, ахондро- плазия считается редким заболеванием. К категории редких заболеваний относятся те патологические состояния, которые составляют менее 1 на 2000 в общей популяции. На сегодняшний день выявлено более 7000 редких заболеваний, до 80% которых составляют те, которые имеют генетическое происхождение и часто являются хроническими и опасными для жизни.
Ахондроплазия встречается с одинаковой частотой в обоих полах и во всех этнических группах [5]. Глобальная распро страненность, согласно данным Orphanet от 2017 г., составляет приблизительно 1 из 25 тыс. живорождений.
Данная патология является аутосомно-доминантным рас- стройством. Причина связана с мутацией в трансмембранном домене гена рецептора фактора роста фибробластов 3 типа (FGFR3), что приводит к замещению аминокислоты глицина аргинином в положении 380 (p.Gly380Arg или p.G380R) в 98% случаев. FGFR3 представляет собой рецептор к тирозинкина- зе, которая играет важную роль в развитии костей [7]. В 80% случаев данная мутация возникает спонтанно. Группу риска составляют пары, в которых возраст отца более 35 лет [8].
FGFR3 передает сигналы клеточному механизму, который регулирует пролиферацию, созревание и выживание хондроци- тов, клеток, ответственных за рост костей, которые обнаружи- ваются в ростковых зонах. В результате происходит снижение их пролиферативной активности, что ведет к замедлению темпа роста костей, развивающихся по эндохондральному типу, что приводит к характерным фенотипическим проявлениям [9].
Подозрение на ахондроплазию может возникнуть при прове- дении пренатальной ультразвуковой диагностики в III триместре беременности. Отмечается некоторое укорочение конечностей, увеличение бипариетального размера головы, западение перено- сицы. После рождения ахондроплазия клинически проявляется короткими конечностями, особенно за счет проксимального сегмента, вытянутым туловищем с суженной грудной клеткой, макрокранией, западением носа, гипоплазией средней зоны лица, которая связана с замедленным ростом основания черепа.
Основные неврологические расстройства у таких пациентов связаны с цервикомедуллярной компрессией, вызванной сте- нозом большого затылочного отверстия (БЗО).
Еще в 1987 г. было проведено, пожалуй, самое масштабное исследование у больных этой категории, где на основе анализа более 700 пациентов с ахондроплазией различных возрастных групп было доказано, что основной причиной развития син- дрома внезапной смерти во сне является цервикомедуллярная компрессия. Частота возникновения от 7,5% на первом году жизни и снижается до 2,5% к 5 годам жизни [10].
Материал и методы
С 2015 по 2019 г. в нейрохирургическом отделении Российской детской клинической больницы был обследован 51 пациент с ахондроплазией. Возраст пациентов составил от 6 до 24 месяцев, 1 ребенок был в возрасте 7,5 года. Практически не было разницы по половому признаку – 26 мальчиков, 25 девочек.
План обследования включал в себя молекулярно-генетиче- ское исследование, внешний осмотр, оценку неврологического статуса пациента, офтальмологическое обследование, про- ведение МРТ головного мозга, также применялась полисом- нография.
При внешнем осмотре отмечались характерные фенотипиче- ские проявления ахондроплазии, В первую очередь – низкорос- лость. У всех детей выявляли укорочения верхних и нижних конечностей. Макроцефалия, значительное преобладание моз- гового черепа над лицевым, гипоплазия средней зоны лица, высокое готическое твердое небо, широкая кисть типа трезубца, брахидактилия наблюдались во всех случаях.
При неврологическом осмотре обращала на себя внимание расширенная венозная сеть на голове, при плаче происходило ее напряжение. Запрокидывание головы во сне наблюдалось в 24 случаях. У всех пациентов черепно-мозговая иннервация была сохранена. Снижение мышечного тонуса отмечено во всех случаях. При этом у 11 детей уровень пареза достигал 3,5 балла, а у 13 пациентов 4,0 баллов. В той или иной степени наблю- далась задержка моторного развития. В некоторых случаях родители предъявляли жалобы на кратковременные эпизоды задержки дыхания как во сне, так и в состоянии бодрствования.
Исследование глазного дна проводилось всем пациентам. И только у одного мальчика были выявлены застойные явления на глазном дне. Во всех остальных случаях картина глазного дна соответствовала норме.
В плане нейровизуализации во всех случаях использо- валась МРТ головного мозга – стандартные Т1 и Т2 режи- мы в аксиальной, коронарной и сагиттальной плоскостях. В 34 случаях исследование было дополнено фазоконтрастной МРТ в сагиттальной плоскости. В 100% случаев обнаружено, что большая затылочная цистерна была крайне маленькой или вообще не визуализировалась. У 24 (49%) пациентов наблю- далось довольно значительное расширение супраселляр- ной цистерны. Расширение субарахноидальных пространств конвекса в той или иной степени выраженности обнаружено у всех обследуемых детей.
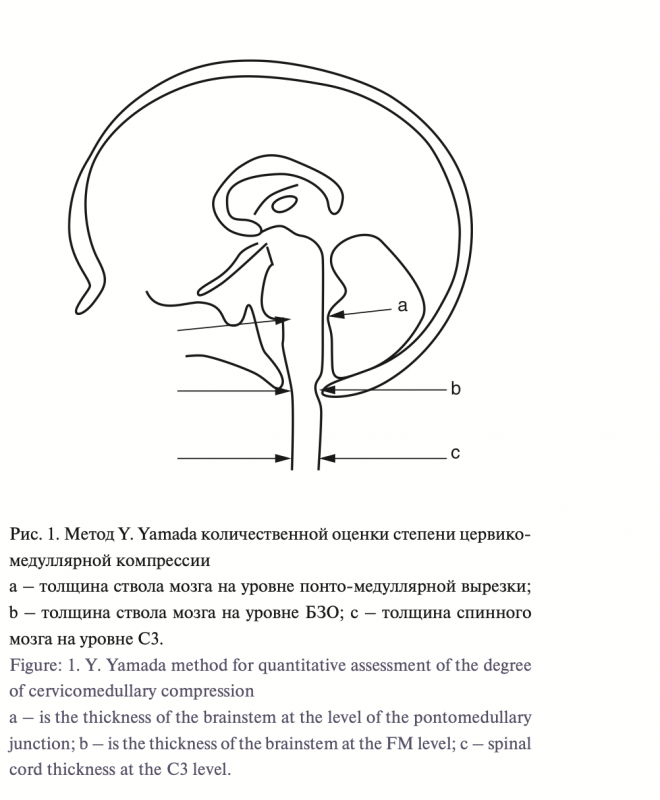
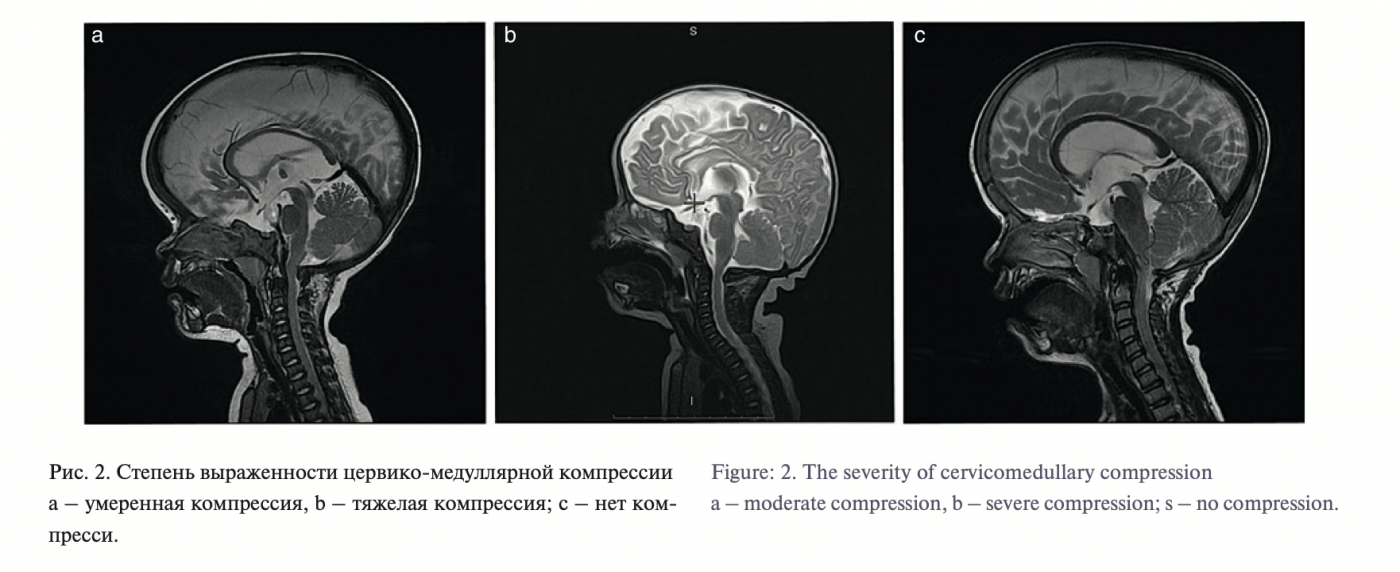
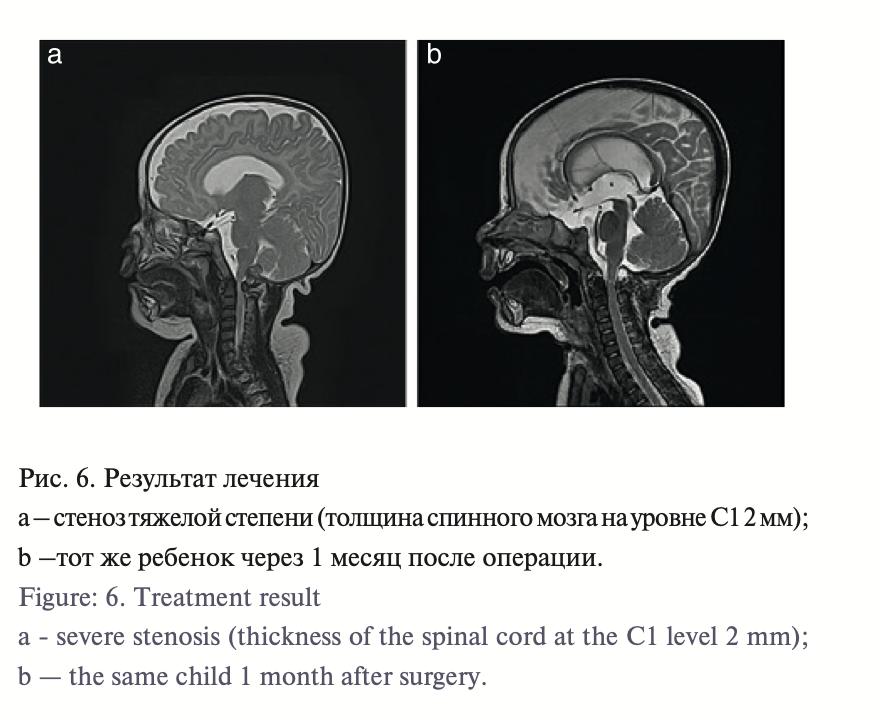
Вентрикуломегалия выявлена в 29 (57%) случаях. У 31 (60%) пациента обнаружен стеноз БЗО и верхнешейного сегмента вертебрального канала на уровне С1 с признаками цервикомедуллярной компрессии. Градация степени компрессии основывалась на методе, предложенном Y. Yamada [11]: на Т2-сагитальных срезах оценивалось соотно- шение диаметра ствола мозга на уровне БЗО (в областиbстеноза), в области мосто-мозжечковой вырезки и шейного сегмента спинного мозга на уровне С3, где его диаметр обычно нормальный. На основе соотношений b/а и b/с выделено 3 варианта состо- яний: тяжелая компрессия b/а<0,6 или b/с<1,0; компрессия средней степени выраженности b/а>0,6 и b/с>1,0; отсутствие компрессии b/a>1,0 и b/c>1,0 (рис. 1, 2)
В 13 (25%) исследованиях было выявлено наличие дисцир- куляторной зоны в области верхнешейного сегмента спинного мозга с ее распространением в каудальные отделы ствола.
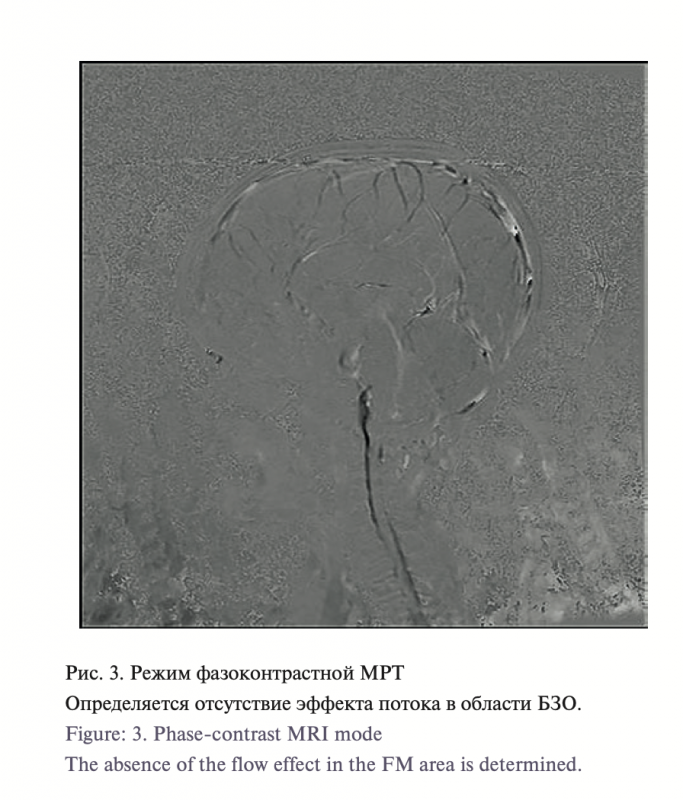
Что касается фазоконтрастной МРТ, то во всех случаях ее применения выявлено затруднение потока ликвора в области БЗО (рис. 3).
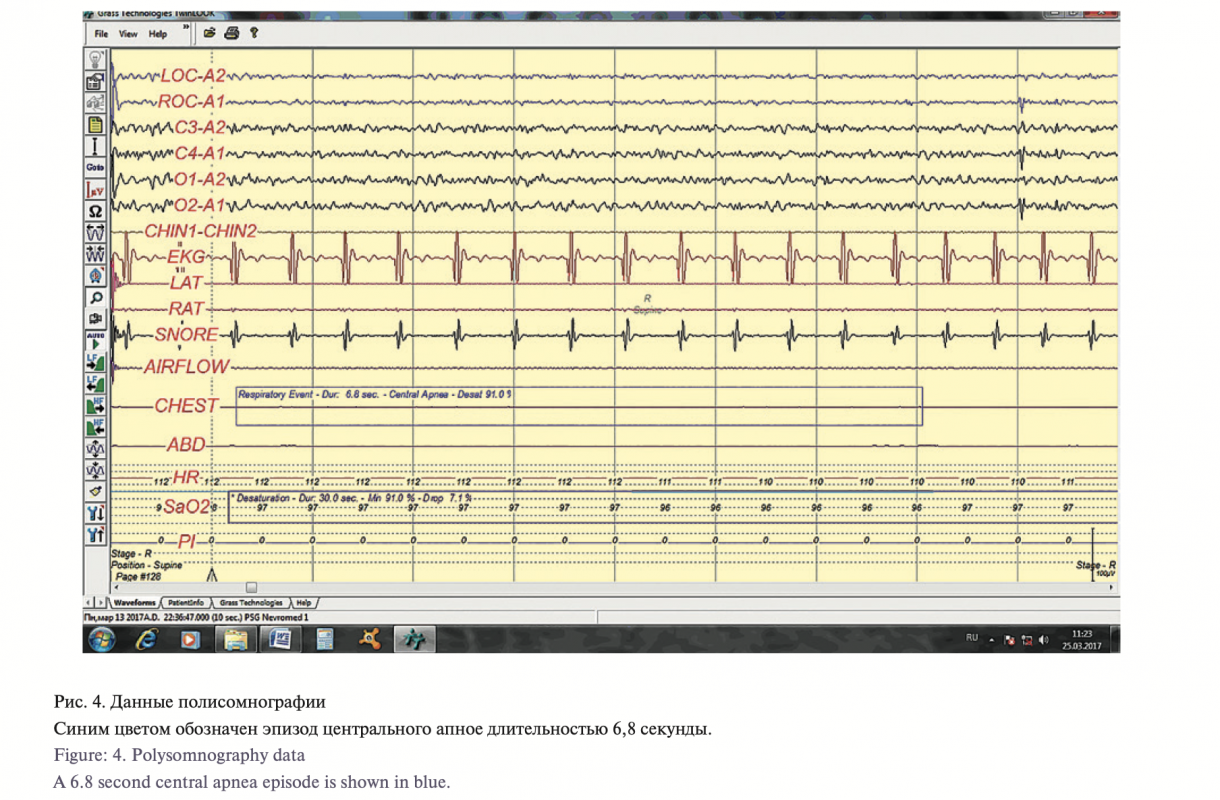
Полисомнография в виду ее специфичности и малодоступ- ности была проведена не всем пациентам. Всего было выпол- нено 14 исследований. Стандартная полисомнографическая запись выполнялась во время ночного сна. Среднее время запи- си составляло 505 минут, среднее время сна – 483 минуты. Параметры включали билатеральную электроокулографию, электроэнцефалографию в центральных и затылочных отведе- ниях, поверхностную электронейромиографию подбородочной мускулатуры, движения конечностей билатерально с m. anterior tibialis, оро-назальный воздушный поток, грудные и брюшные дыхательные движения, электрокардиографию, пульс-оксиме- трию, интенсивность храпа. Критерием апное служило умень- шение амплитуды дыхательного потока до 20% и ниже или пол- ное его отсутствие продолжительностью 10 секунд или более. В итоге мы получили в 12 случаях наличие центральных апное сна от 31 до 45 событий за ночь длительностью от 7,5 до 18,0 секунд, что соответствует легкой и средней степеням нарушений ритма сна. В 2 случаях отмечено нарушение обструктивного характера без наличия центральных апное (рис. 4).
На основе анализа полученных результатов обследования у 31 пациента имелись показания к оперативному вмешатель- ству. В 19 случаях проведена декомпрессия кранио-вертебраль- ного перехода. В 12 случаях родители по разным причинам отказались от лечения.
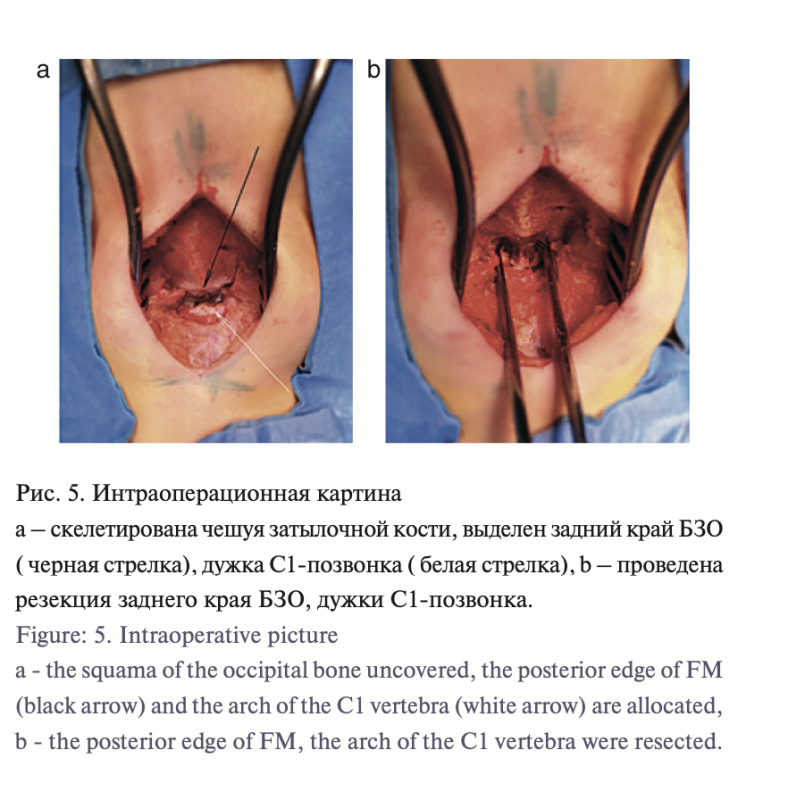
Техника хирургического вмешательства была следующей: положение ребенка на животе с фиксацией головы в положе- нии максимальной флексии, проводили срединный кожный разрез от середины затылочной кости до остистого отростка С3. В среднем длина разреза не превышала 5 см. Скелетировали чешую затылочной кости, заднюю дужку С1-позвонка. Далее осуществляли краевую резекцию затылочной кости с удалением заднего полукольца БЗО, резекцию дужки С1-позвонка. Затем рассекали атланто-окципитальную мембрану с обнажением твердой мозговой оболочки. Пластику твердой мозговой обо- лочки не проводили. Осуществляли гемостаз по ходу операции и окончательный. Накладывали послойные швы. Длительность операции составляла от 60 до 70 минут и операция не сопрово- ждалась каким-либо значительным кровотечением.
Катамнез составил от 4 месяцев до 3 лет. Контрольное обcле- дование включало в себя МРТ в прежних режимах в сроках 3–6 месяцев после операции, затем 12 и 18 месяцев. Контроль- ная полисомнография была проведена в 6 случаях. Оценка невро- логического статуса проводилась в моменты визита пациентов.
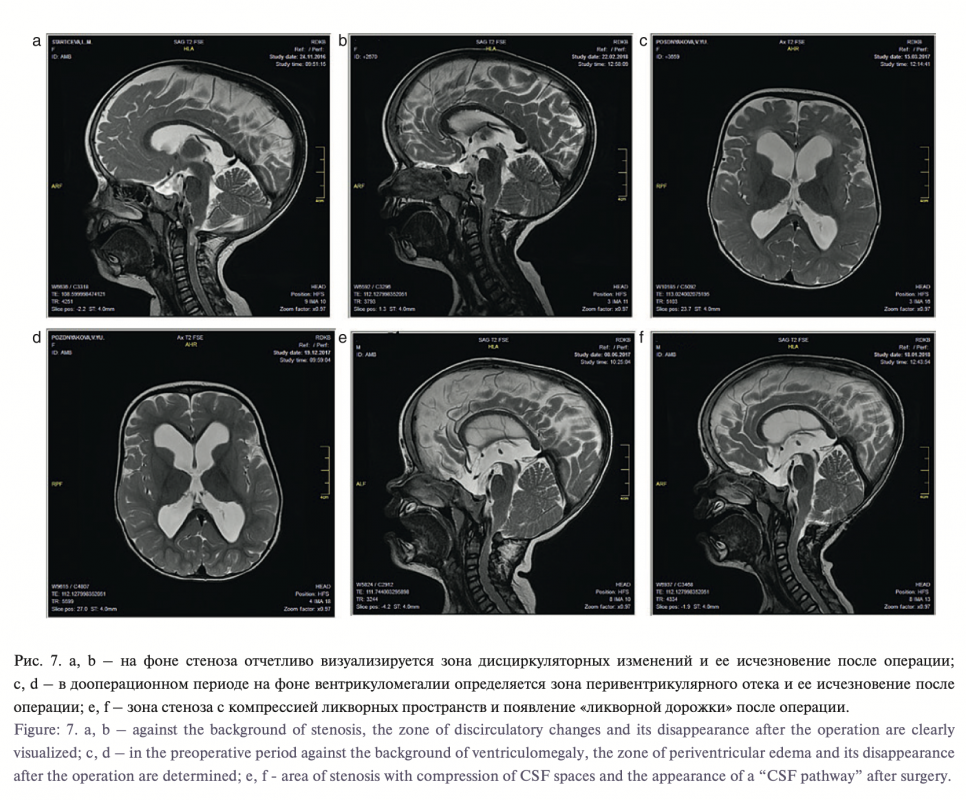
Улучшение нейрорентгенологической картины отмечено во всех 19 случаях. По данным МРТ выявлено отсутствие признаков сте- ноза БЗО и цервико-медуллярной компрессии, что подтвержде- но, согласно методике Y. Yamada. В режиме фазоконтрастной МРТ отчетливо наблюдался эффект потока в области кранио- вертебрального перехода; отмечено появление т.н. феномена ликворной дорожки на Т2-сагитальных сканах. Во всех случаях отмечено уменьшение размеров желудочков мозга. Клинически мы наблюдали уменьшение степени пареза, отсутствие призна- ков интракраниальной гипертензии, улучшение темпов развития ребенка (рис. 6, 7).
Обсуждение
В той или иной степени выраженности вентрикуломегалия присутствует практически у всех пациентов с ахондроплазией [12–15]. В исследовании T. Bosemani [16] доказана статисти- чески значимая более высокая степень развития вентрикуло- мегалии у детей с ахондроплазией, чем у возрастной нормы. Соответственно, выделяют две основные формы гидроцефалии – обструктивную и необструктивную. Нарушение формирования основания черепа приводит к затруднению венозного оттока по яремным венам через стенозированные яремные отверстия, что вызывает хроническую венозную гипертензию и является причиной развития необструктивной гидроцефалии, проявля- ющейся не только вентрикулодилатацией, но и расширением субарахноидальных пространств конвекса [17]. В свою очередь обструктивная гидроцефалия у пациентов с ахондроплазией встречается реже и может быть связана с нарушением пассажа ликвора через стенозированное БЗО [3, 16].
В настоящее время в литературе ведутся споры о том, что является все-таки основной причиной развития гидроцефа- лии у детей с ахондроплазией – стеноз яремных отверстий или нарушение пассажа ликвора через стенозированное БЗО. Так, Y. Yamada показал в своей работе уменьшение степени вен- трикуломегалии в результате декомпрессии БЗО. В дополнение к этому K. Bruhl и соавт. [18] зарегистрировали связь между степенью стеноза БЗО и выраженностью вентрикуломегалии. [4]. С другой стороны, в ряде исследований доказано, что стеноз яремных отверстий может играть ведущую роль в развитии гидроцефалии. Так, T. Lundar и соавт. сообщили об уменьшении выраженности гидроцефалии после костной декомпрессии яремных отверстий [19]. Кроме того, Rollins и соавт. и Moritani и соавт. показали положительную корреляцию между размерами желудочков мозга и степенью стеноза яремных отверстий [20]. Однако существует ряд работ, подтверждающих обе выдвинутые теории [16, 17].
Ликворопродукция, заполнение эмиссарных вен и менин- геальных сосудов, сужение яремных отверстий в основании черепа, стеноз БЗО кажутся взаимосвязаными, чтобы создать видимое равновесие ликвородинамики с компенсацией степе- ни расширения желудочков мозга у детей с ахондроплазией. В частности, формирование компенсаторных сосудов может играть существенную роль в отсутствии прогрессирования вен- трикуломегалии у детей с ахондроплазией. [18, 19]. Несмотря на стеноз БЗО и яремных отверстий только у 10–15% детей развивается прогрессирующая гидроцефалия, требующая ней- рохирургического лечения [8, 20, 21]. В наших наблюдениях отмечалось уменьшение степени выраженности вентрикуло- мегалии, исчезновение ранее выявленной зоны перивентри- кулярного отека после декомпрессии краниовертебрального перехода. Клинически мы выявляли уменьшение проявлений внутричерепной гипертензии – снижалось напряжение родничка, становилась менее выраженой венозная сеть на голове, про- исходила нормализация сна. Таким образом, мы подтвердили комплексную теорию возникновения гидроцефалии, описанную ранее. Стоит отметить, что истинная окклюзионная гидроцефа- лия у детей с ахондроплазией встречается крайне редко.
У пациентов с ахондроплазией широко распространены нарушения ритма дыхания. Потенциально, нарушения дыхани во сне, включая обструктивные апное, центральные апное, рестриктивную болезнь легких и нарушения регуляции вспо- могательной дыхательной мускулатуры, могут привести к хронической дыхательной недостаточности или более серь- езным последствиям [21–25] Кроме того, частота развития синдрома внезапной смерти во сне у пациентов этой группы, по крайней мере, частично приписывается центральному апное во сне в результате цервико-медуллярной компрессии [26–28]. Проведение МРТ головного мозга и краниоцервикального реги- она стало рутинной процедурой для диагностики стеноза БЗО и цервико-медуллярной компрессии у детей первого полугода жизни с подозрением на ахондроплазию. [29]. Однако риск возникновения осложнений в результате анестезиологического пособия заставил многих исследователей обратиться к более безопасным методикам. Одной из них является полисомно- графия, которая объективно оценивает дыхательные паттерны во время сна и часто проводится у детей для оценки нарушения дыхания во сне.
Генез центральных нарушений ритма дыхания заключается в нарушении кровообращения в области вентральной группы нейронов дыхательного центра при компрессии продолгова- того мозга. В результате не происходит акта вдоха. Впервые связь между центральным апное, стенозом БЗО и синдромом внезапной смерти во сне сообщили D.C. Stokes и соавт. [26] J.T. Hecht и соавт. [10, 28] показали, что костные изменения, выявляющиеся при ахондроплазии, могут оказать значительное влияние на смертность детей. В группе из 781 пациента риск внезапной смерти в возрасте до 1 года и в возрасте 4 лет состав- лял 7,5 и 2,5% соответственно. Авторы предположили наличие связи между стенозом БЗО и регуляцией акта дыхания в дыха- тельном центре, которое может привести к смерти. Однако не было представлено никаких данных в поддержку этой взаимосвязи. В работах S. Julliand и соавт. (2012) [31] и K.K. White было показано, что наличие центральных апное сна не коррелирует со степенью стеноза БЗО. По нашим наблю- дениям, также не прослеживается этой взаимосвязи. У части пациентов при наличии стеноза высокой степени с выявляе- мой зоной миелопатии в цервико-медуллярной области отсут- ствовали эпизоды центральных нарушений ритма дыхания. И, напротив, при отсутствии стеноза БЗО выявлялись длитель- ные центральные апное сна.
Таким образом, полисомнография, безусловно, является достаточно информативным методом диагностики дыхательных нарушений при стенозе БЗО. Однако она не может быть исполь- зована изолированно для диагностики цервико-медуллярной компрессии, а только в комплексе с нейровизуализацией.
Заключение
На сегодняшний день большинство исследователей приходят к выводу о необходимости использования МРТ как рутинного метода диагностики стеноза БЗО и гидроцефалии у детей с ахондроплазией. Подчеркивается, что нейровизуализация долж- на быть проведена всем подобным детям в течение первого полугода жизни. Однако существует и другая точка зрения – про- ведение нейровизуализации только при клинических проявле- ниях компрессии цервико-медуллярного региона. Показаниями к хирургическому лечению является наличие комбинации двух симптомов из четырех: наличие стеноза БЗО, выявление зоны миелопатии в цервико-медуллярном регионе, наличие цент- ральных апное сна по данным полисомнографии, грубая вент- рикуломегалия с признаками декомпенсации ликвородинамики. Костная декомпрессия краниовертебральной зоны без пластики твердой мозговой оболочки эффективна и позволяет избежать развития смертельно опасных состояний.