Для цитирования:
Саакян С.В., Мякошина Е.Б., Геворкян А.В. Анализ ранних результатов лазерного лечения пациентов с начальной меланомой хориоидеи и артифакией. Голова и шея. Российский журнал=Head and neck. Russian Journal. 2020;8(4):18–24
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
For citation:
Saakyan S.V., Myakoshina E.B., Gevorkyan A.V. Analysis of the early results of laser treatment of the early choroidal melanoma in pseudophakia. Head and neck. Russian Journal. 2020;8(4):18–24 (In Russian).
The authors are responsible for the originality of the data presented and the possibility of publishing illustrative material – tables, figures, photographs of patients.
Введение. Увеальная меланома – злокачественная опухоль сосудистой оболочки глаза с наиболее частой локализацией в хориоидее. Диагностика и лечение опухоли на начальных стадиях ее развития имеет большое медикосоциальное значение в связи со склонностью к раннему метастазированию и плохому витальному прогнозу. До настоящего времени не оценивали эффективность лазерного лечения пациентов с начальной меланомой хориоидеи при наличии артифакии.
Цель. Оценить эффективность лазерного лечения пациентов с начальной меланомой хориоидеи при артифакии.
Материал и методы. Проведено лечение 30 пациентам с начальной меланомой хориоидеи и артифакией в возрасте 74,1±5,3 года. Уровень проминенции опухолей, по данным УЗИ, составил 1,1±0,3 мм, диаметр основания – 8,1±0,6 мм. В зависимости от размеров новообразования пациентам выполняли разрушающую лазеркоагуляцию и транспупиллярную термотерапию, проводился 1 сеанс лазерного лечения. Срок наблюдения составил 5,1±0,6 месяца.
Результаты. После лечения в 22 (73,3%) из 30 случаев на глазном дне выявили хориоретинальный рубец, что подтверждалось УЗИ и СОКТ. Недостаточный эффект отмечен у 8 (26,6%) из 30 пациентов с локализацией опухоли на средней периферии в виде светло-серой остаточной опухоли, что также подтверждалось инструментальными методами исследования. Биомикроскопический осмотр интраокулярной линзы показал сохранность ее положения и прозрачности.
Заключение. У пациентов с начальной меланомой хориоидеи и артифакией разрушающая лазерная коагуляция и транспупиллярная термотерапия являются методами выбора. Морфометрические исследования с большей точностью позволяют выявить хориоретинальный рубец или остаточную опухоль хориоидеи. Для повышения эффективности лазерных операций начальной меланомы хориоидеи и оптимизации параметров воздействия необходимо учитывать аберрации искусственного хрусталика, особенно при локализации образования на средней периферии глазного дна.
Ключевые слова: транспупиллярная термотерапия, разрушающая лазеркоагуляция, начальная меланома хориоидеи, артифакия, спектральная оптическая когерентная томография
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов. Финансирование. Работа выполнена без спонсорской поддержки
Background. Uveal melanoma is a malignant tumor of the vascular membrane of the eye with the most frequent localization in the choroid. Diagnosis and treatment of the tumor at the initial stages of its development is of important medical and social importance due to the tendency to early metastasis and poor vital prognosis.
So far the effectiveness of laser treatment of patients with primary choroidal melanoma in the presence of pseudophakia was not evaluated.
Purpose. To evaluate the effectiveness of laser treatment of patients with primary choroidal melanoma in the presence of pseudophakia.
Material and methods. The treatment of 30 patients with small choroidal melanoma and pseudophakia at the age of 74,1±5.3 years was conducted. The level of prominence of tumors, according to ultrasound data, was 1.1±0.3 mm, the diameter of the base-8.1±0.6 mm. Depending on the size of the tumor, patients underwent destructive laser coagulation and transpupillary thermotherapy, and 1 session of laser treatment was performed.
The follow-up period is 5.1±0.6 months.
Results. After treatment, in 22 (73,3%) of the 28 cases we revealed a chorioretinal scar on the fundus, which was confirmed by ultrasound and ОСT. Insufficient effect was observed in 8 (26,6%) from 30 patients with tumor localization in the middle periphery as a light-gray residual tumor, which was also confirmed by instrumental research methods. Biomicroscopic examination of the intraocular lens showed the stability of its position and transparency. Conclusion. Laser photocoagulation and transpupillary thermotherapy are the methods of choice in patients with early choroidal melanoma and pseudophakia. Morphometric studies can reveal a chorioretinal scar or residual tumor of the choroid with greater accuracy. To increase the effectiveness of laser operations for the early choroid melanoma and optimize the impact parameters, it is necessary to consider the aberrations of the artificial lens, especially when the formation is localized on the middle periphery of the fundus.
Key words: transpupillary thermotherapy, destroying laser coagulation, early melanoma of the choroid, pseudophakia, spectral optical coherence tomography.
Conflicts of interest. The authors have no conflicts of interest to declare.
Funding. There was no funding for this study.
Введение
Увеальная меланома (УМ) – злокачественная опухоль сосудис- той оболочки глаза с наиболее частой локализацией в хориоидее, заболеваемость которой в мире достигает 6:1 млн человек [1]. Диагностика и лечение опухоли на начальных стадиях ее развития имеет большое медикосоциальное значение в связи со склонностью к раннему метастазированию и плохому витальному прогнозу [2–4].
К методам лечения начальной меланомы хориоидеи относят разрушающую лазеркоагуляцию и транспупиллярную термотерапию [5–7]. Успех в лечении злокачественной опухоли постэкваториальной локализации обеспечивают различные факторы, одним из которых является прозрачность оптических сред глаза [7].
Наличие катаракты может быть серьезным ограничением для проведения лазерного лечения и оценки его эффективности. Экстракция катаракты с имплантацией интраокулярного искусственного хрусталика дает хорошую возможность визуализации топографии опухоли на глазном дне.
Однако существует риск возникновения дополнительных трудностей лазерного лечения меланомы. Первой проблемой может быть отсутствие достижения мидриаза в полном объеме, что необходимо для подведения лазерного луча к области новообразования хориоидеи, особенно при периферических локализациях процесса.
Некоторые исследователи указывают на то, что оптические свойства интраокулярных линз (ИОЛ) имеют значительные аберрации, которые могут искажать параметры лазерного луча [8–10]. Существующие аберрации низших (рефракционные) и высших (сферические и дисторсические) порядков создают дополнительные трудности для проведения лазерной деструкции меланомы [9, 10].
Кроме того, одной из трудностей лазерной хирургии является фотодеструктивное воздействие лазеров на искусственные внутриглазные элементы, которое может вызывать дистантное повреждение ИОЛ и в дальнейшем затруднять осмотр глазного дна [11, 12]. Различного рода осложнения после проведения лазерных глазных вмешательств, по данным литературы, часто связаны с выбором энергетических и временных параметров лазерного облучения, которые обусловливают возникновение таких трудно учитываемых факторов, как нестационарные поля термонапряжений и давления [12]. До настоящего времени не оценивали эффективность лазерного лечения пациентов с начальной меланомой хориоидеи при наличии артифакии.
Цель работы. Проанализировать результаты лазерного лечения пациентов с начальной меланомой хориоидеи и артифакией
Материал и методы
В отделе офтальмоонкологии и радиологии ФГБУ «НМИЦ глазных болезней им. Гельмгольца» Минздрава России обследованы и пролечены 30 пациентов с начальной меланомой хориоидеи и наличием артифакии в возрасте от 53 до 86 (в среднем 74,1±5,3) лет.
Всем пациентам проводили общеофтальмологические обследования и специальные инструментальные методы диагностики (ультразвуковое исследование – УЗИ и спектральную оптическую когерентную томографию – CОКТ).
Биомикроскопия показала наличие артифакии, во всех случаях заднекамерная стандартная гибкая ИОЛ была в правильном положении, ее гаптические элементы вне зоны зрачка, оптическая зона прозрачна. Экстракцию катаракты выполнили до обращения в отдел офтальмоонкологии и радиологии ФГБУ «НМИЦ глазных болезней» Минздрава России по месту жительства пациентов в сроки от 5-24 (14±4,1) месяцев до начала лазерного лечения.
Уровень проминенции опухолей, по данным ультразвукового исследования (УЗИ), составил от 0,8 до 2,2 (в среднем 1,1±0,3) мм, диаметр основания – от 4,3 до 10 (в среднем 8,1±0,6) мм.
СОКТ с режимом улучшенного глубокого изображения EDI проводили на ретиноангиотомографе HRA+OCT («Heidelberg», Германия). Обследование проводили до и после лечения. Истинные границы опухоли оценивали по результатам СОКТ.
В зависимости от размеров опухоли пациентам выполняли разрушающую лазеркоагуляцию (при проминенции от 0,8 до 1,4 мм, диаметре основания от 4,3 до 6,0 мм) и транспупиллярную термотерапию (при проминенции от 1,5 до 2,2 мм, диаметре основания от 6,1 до 10,0 мм).
Разрушающую лазерную коагуляцию осуществляли с использованием зеленого лазера с длиной волны 532 нм (NIDEK GYC1000, Япония). Размеры светового пятна составили не менее 500 мкм, экспозиция воздействия – 0,5 секунды, мощность светового потока колебалась от 300 до 600 мВт, число коагулятов варьировалось от 39 до 195.
Транспупиллярную термотерапию проводили диодным лазером Nidec DC 3300 с длиной волны 810 нм. Экспозиция во всех случаях составила 60 секунд, мощность лазерного воздействия варьировалась от 300 до 1000 мВт, диаметр коагулятов – от 2000 мк, число коагулятов варьировалось от 6 до 8.
Больным выполняли 1–2 сеанса лазерного лечения с обязательным захватом здоровых тканей на 2–3 мм от видимого края образования. Лазерные операции выполняли в условиях максимального медикаментозного мидриаза, достигнутого 2-х кратной инстилляцией в конъюнктивальную полость 0,5% раствора тропикамида и субконъюнктивальной инъекцией 0,2 мл 1% раствора фенилэфрина за 15-30 минут до операции.
Срок оценки результата после однократно проведенного лазерного лечения составил от 4 до 6 (в среднем 5,1±0,6) месяца после лечения.
Статистический анализ проводили с помощью компьютерных программ Microsoft Excell, «Statistica», версия 8.0 (StatSoft Inc., США), Statistica for Window Version VI. Статистический анализ выполняли с использованием параметрических (t-критерий Стьюдента) и непараметрических методов (критерий Манна–Уитни).
Результаты
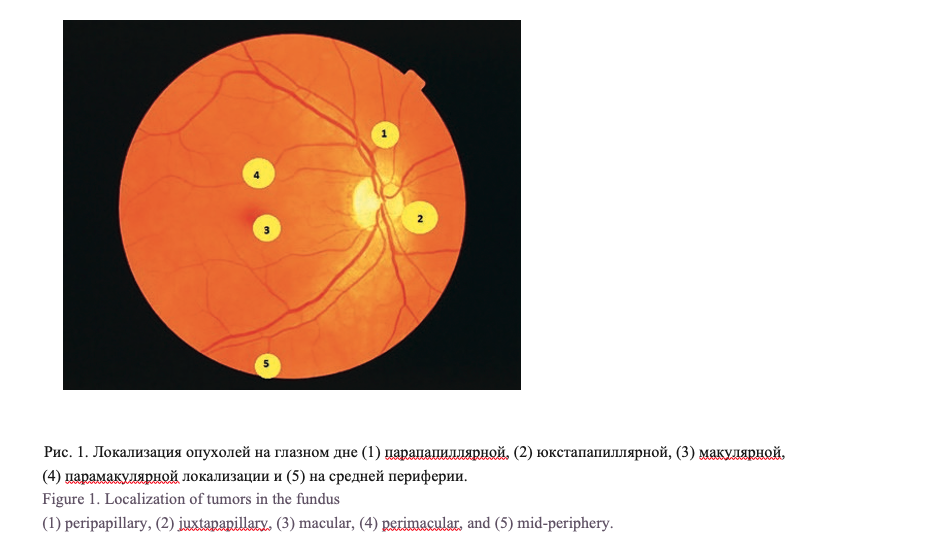
Анализ результатов исследования показал, что на глазном дне опухоли локализовались в парапапиллярной (2), юкстапапиллярной (8), макулярной (6), парамакулярной (6) зоне и на средней периферии (8) (рис. 1).
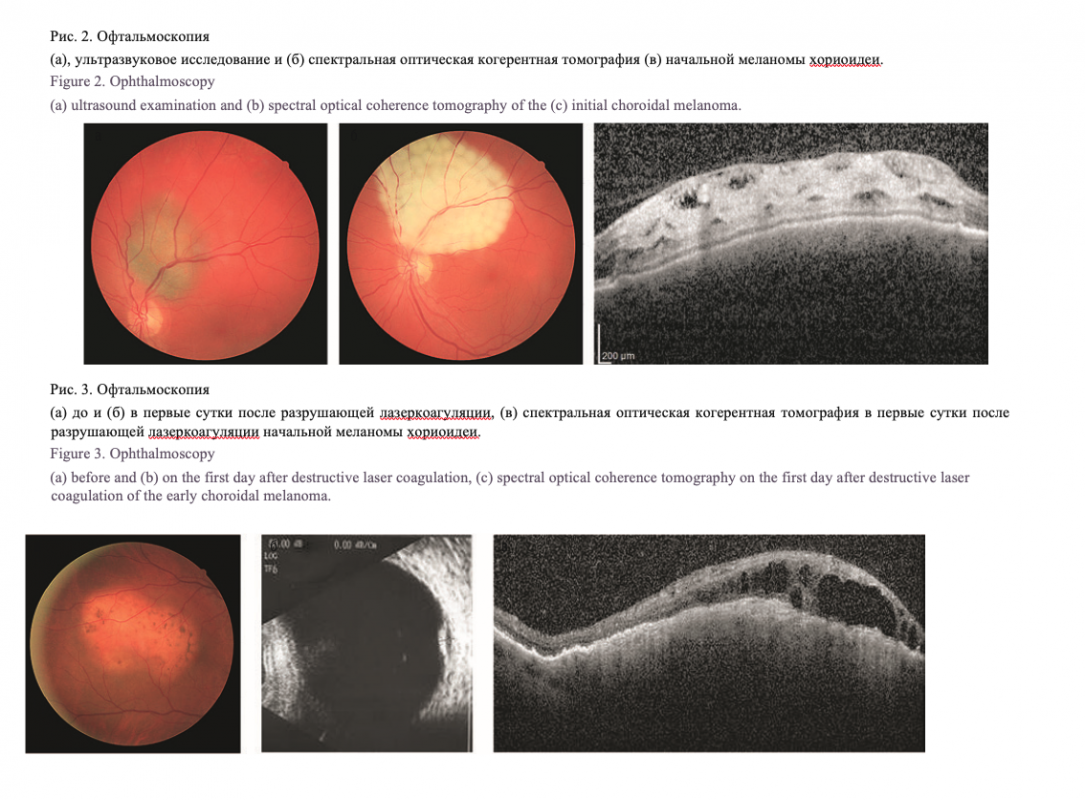
Клинически начальные меланомы хориоидеи в 30 случаях до лечения были представлены пигментированными фокусами аспидного цвета овальной формы с нечеткими неровными границами, гладкой поверхностью, оранжевым пигментом (43,3%) (рис. 2а). Эхографически отмечали проминирующий очаг хориоидеи (рис. 2б).
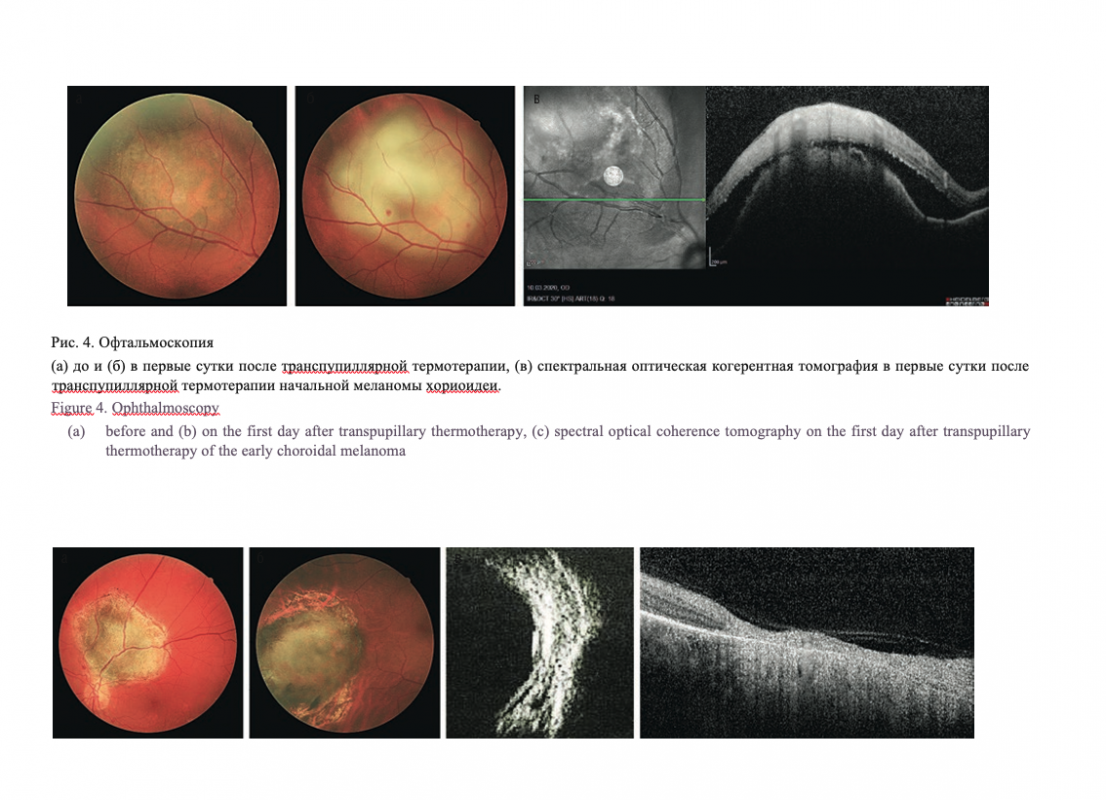
По данным СОКТ отмечали элевацию хориоидального профиля в сторону стекловидного тела, кистовидный ретинальный отек, вызывающий утолщение сетчатки до 295,3±17,5 мкм (р<0,001), гиперрефлективность на уровне хориокапилляров, эффект «тени» подлежащих структур, «экскавацию» хориоидеи (рис. 2 в). Во время разрушающей лазерной коагуляции клинически на глазном дне отмечали проявившиеся лазеркоагуляты, перекрывающие всю поверхность образования (рис. 3а, б). Морфометрически в зоне лазерных коагулятов отмечали формирование неравномерных полостей на уровне внутренних и наружных слоев сетчатки, волнообразную гомогенную деструкцию средних ретинальных слоев
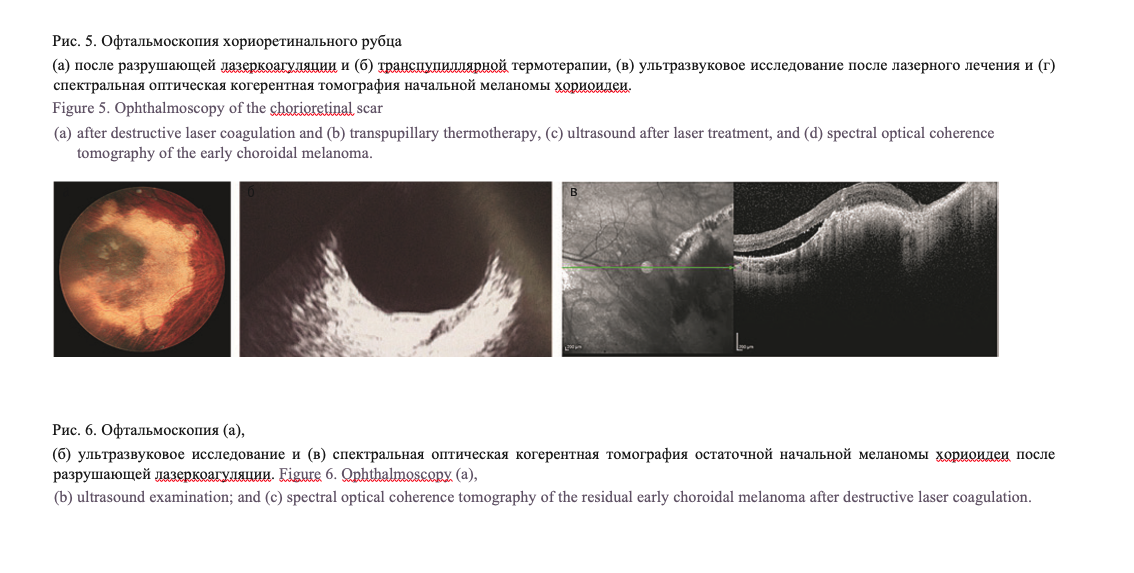
(рис. 3в). Побледнение ткани опухоли, «молочный» отек диагностировали после транспупиллярной термотерапии сразу во время операции (рис. 4а, б). На ОКТ-сканах отмечали гомогенную дезорганизацию всех ретинальных слоев, расширение сосудов сетчатки, увеличение отслойки нейроэпителия (рис. 4в).
После лечения при обследовании пациентов в динамике в среднем через 5,1±0,6 месяца в 22 (73,3%) из 30 случаев на глазном дне выявили хориоретинальный рубец, клинически проявляющийся серым плоским очагом с неровными границами, неровной поверхностью (рис. 5а, б). Результаты ультразвуковых исследований показали уплотнение оболочек до 1 мм (рис. 5в). По данным СОКТ отмечали полную дезорганизацию всех слоев сетчатки и хориоидеи, истончение сетчатки до 78±7,5 мкм (р<0,001), ровный хориоидальный профиль (рис. 5г).
Недостаточный эффект отмечали у 6 (26,6%) из 30 пациентов с локализацией опухоли на средней периферии и в этом случае клинически диагностировали серый очаг с неровными границами, неровной поверхностью, в центре (5) или по периферии (1) которого отмечалась светло-серая остаточная опухоль (рис. 6а).
По данным эхографии отмечалось уменьшение размеров опухоли и уплотнение оболочек до 1 мм (рис. 6б).
Морфометрический анализ показал полную дезорганизацию всех слоев сетчатки и хориоидеи, истончение сетчатки, ровный хориоидальный профиль в зоне рубца. Помимо того, диагностировали элевацию хориоидального профиля в сторону стекло- видного тела, диффузный ретинальный отек, вызывающий утолщение сетчатки до 210±10,7 мкм, (р<0,01), гиперрефлективность на уровне хориокапилляров, эффект «тени» подлежащих структур, «экскавацию» хориоидеи в области остаточного образования (рис. 6в).
Биомикроскопический осмотр ИОЛ в послеоперационном периоде показал сохранность ее положения и прозрачности
(рис. 7).
Обсуждение
Меланома хориоидеи – злокачественная опухоль, вызывающая метастатическую болезнь уже на ранних стадиях развития [1–7]. Своевременное адекватное лечение начальных стадий новообразования сосудистой оболочки глаза направлено на полное разрушение опухоли и сохранение зрительных функций. Методы лазерного разрушения (разрушающая лазерная коагуляция и транспупиллярная термотерапия) основаны на подведении лазерного луча через оптические среды глазного яблока к его заднему полюсу [5–7].
В соответствии с порядком оказания медицинской помощи и клиническими рекомендациями непрозрачность оптических сред является противопоказанием для органосохранного лечения увеальной меланомы [13]. Отсутствие онконастороженности, нарушение стандартов проведения диагностических мероприятий, включающих обязательное УЗИ при отсутствии прозрачности сред глаза ведет к несвоевременному выявлению меланомы при помутнении хрусталика [14, 15]. Зачастую пациентам выполняют операции по экстракции катаракты с имплантацией ИОЛ без УЗИ и только после этого диагностируют увеальную меланому в далеко зашедшей стадии, когда единственным методом лечения может быть энуклеация [14–19].
При помутнениях в хрусталике и подозрении на начальную меланому хориоидеи экстракция катаракты с имплантацией ИОЛ может являться подготовительным этапом к проведению органосохранного лечения, дающего возможность визуализации опухоли и точного подведения лазерного луча к образованию. Однако через искусственную линзу лазерный луч проходит не всегда, также, как и в случае собственного прозрачного хрусталика. ИОЛ может быть индуктором сферических аберраций и аберраций косых пучков света. Возникающие аберрации затрудняют проведение лазерной процедуры, особенно при локализации опухоли на средней периферии глазного дна [8–10]. Результаты собственных наблюдений указывают на неполное разрушение опухоли после одного сеанса при указанной локализации, что может потребовать дополнительных лечебных мероприятий.
Артифакия дает возможность локального офтальмоскопического и морфометрического контроля меланомы [6]. Собственные исследования доказывают, что после проведения лазерного лечения начальной меланомы хориоидеи помимо офтальмоскопии и УЗИ необходимо проводить СОКТ для выявления признаков плотного хориоретинального рубца или сохранения остаточной опухоли. Морфометрические исследования дают возможность исследовать глубину проникновения лазерного луча, оценить степень деструкции сетчатки и подтвердить признаки разрушения опухоли вплоть до здоровых тканей.
Заключение
При подозрении на наличие внутриглазной злокачественной опухоли меланомы хориоидеи и неполной прозрачности оптических сред экстракция катаракты с имплантацией ИОЛ является важным этапом органосохранного лечения, дающим возможность визуализации опухоли и точного подведения лазерного луча к образованию.
У пациентов с начальной меланомой хориоидеи и артифакией разрушающая лазерная коагуляция и транспупиллярная термотерапия являются методами выбора, позволяющими провести полное разрушение опухоли и сохранить зрительные функции.
Скрининговыми исследованиями контроля эффективности проведенного лечения меланомы при наличии ИОЛ являются клиническая картина, данные УЗИ и СОКТ.
Морфометрические исследования с большей точностью позволяют выявить хориоретинальный рубец или остаточную опухоль хориоидеи.
Для повышения эффективности лазерных операций начальной меланомы хориоидеи и оптимизации параметров воздействия необходимо учитывать аберрации искусственного хрусталика, особенно при локализации образования на средней периферии глазного дна.
ЛИТЕРАТУРА/REFERENCES
- Aronow M.E., Topham A.K., Singh A.D. Uveal Melanoma: 5-Year Update on Incidence, Treatment, and Survival (SEER 1973-2013). Oncol. Pathol. 2018;4(3):145–51. https://doi.org/10.1007/978-3-030-17879-6_4.
- Jouhi S., Jager M.J., De Geus S.J.R., et al. The Small Fatal Choroidal Melanoma Study. A Survey by the European Ophthalmic Oncology Group. J. Ophthalmol. 2019;202:100–8. https://doi.org/10.1016/
j.ajo.2019.01.031.
- Мякошина Е.Б. Комплексная диагностика начальной меланомы хориоидеи. 2016;6(4):19–28. [Myakoshina E.B. Complex laser diagnostics of early choroidal melanoma. REJR. 2016;6(4):19–28. doi: 10.21569/2222-7415-20166-4-19-28]. (In Russ.)].
- Саакян С.В., Амирян А.Г., Цыганков А.Ю. и др. Клинические, патоморфологические и молекулярно-генетические особенности увеальной меланомы с высоким риском метастазирования. Рос. офтальмологический журнал. 2015;8(2):47–52. [Saakyan S.V., Amiryan A.G., Tsygankov A.Yu., et al. Clinical, pathological and molecular genetic features of uveal melanoma with a high risk of metastasis. Ros. Oftal’mol. J. 2015;8(2): 47–52. (In Russ.)].
- Бровкина А.Ф. Локальное лечение меланом хориоидеи: возможности и ограничения. Вестн. офтальмологии. 2018;4:52–60. [Brovkina A.F. Local treatment of choroidal melanomas: possibilities and limitations. Vestn. oftalmologii. 2018; 4: 52-60. (In Russ.)].
- Саакян С.В., Мякошина Е.Б., Юровская Н.Н. Спектральная оптическая когерентная томография в оценке эффективности транспупиллярной термотерапии начальной меланомы хориоидеи. Вестн. офтальмологии. 2013;3:32–7. [Saakyan S.V., Myakoshina E.B., Yurovskaya N.N. Spectral optical coherence tomography in assessing the effectiveness of transpupillary thermotherapy of initial choroidal melanoma. Vestn. oftalmologii. 2013; 3: 32–7. (In Russ.)].
- Mashayekhi A., Shields C.L., Rishi P., et al. Primary transpupillary thermotherapy for choroidal melanoma in 391 cases:importance of risk factors in tumor control. Ophthalmol. 2015;122(3):600–9. https://doi.org/10.1016/j.
ophtha.2014.09.029.
- Балашевич Л.И. Оптические аберрации глаза: диагностика и коррекция. Окулист. 2001;6(22):12–5. [Balashevich L.I. Optical aberrations of the eye: diagnosis and correction. Okulist. 2001; 6 (22): 12-5. (In Russ.)].
- Корнюшина Т.А., Розенблюм Ю.З. Аберрации оптической системы глаза человека и их клиническое значение. Вестник оптометрии. 2002;3:13–20. [Kornyushina T.A., Rosenblum Yu.Z. Aberrations of the optical system of the human eye and their clinical significance. Vestn. О 2002; 3: 13–20. (In Russ.)].
- Williams D., Yoon GY., Porter J., et al. Visual benefit of correcting higher order aberrations of the eye. J. Refract. Surg. 2000;16(5):554–9.
- Гамидов А.А., Сосновский В.В., Боев В.И. и др. Изучение факторов риска повреждения ИОЛ лазерным излучением. Вестн. офтальмологии. 2006;(5):28–31. [Gamidov A.A., Sosnovskiy V.V., Boev V.I., et al. Izuchenie faktorov riskapovrezhdeniya IOL lazernym izlucheniem[Study of risk factors of laser irradiation-induced intraocular lens damage]. Vestn. Oftal’mol. 2006;(5):28–31. (in Russ.)].
- Gamidov A.A., Bolshunov A.V., Yuzhakov A.V., et al. Optical transmission and laser ablation of pathologically changed eye lens capsule. Quantum Electronics. 2015;45(2):180–4. doi: http://dx.doi. org/10.1070/ QE2015v045n02ABEH015641.
- Клинические рекомендации «Увеальная меланома». https://oncologyassociation.ru/files/new-clinical-guidelines/uvealnaja_melanoma.pdf. [13. Clinical guidelines “Uveal melanoma”. https://oncology-association.ru/files/ new-clinical-guidelines/uvealnaja_melanoma.pdf. (In Russ.)].
- Линник Л.Ф., Семикова Т.С. Два случая бета-терапии внутриглазных меланом у больных после экстракции катаракты с имплантацией ИОЛ Новое в офтальмологии. 2000;1:45–6. [Linnik L.F., Semikova T.S. Two cases of beta-therapy for intraocular melanomas in patients after cataract extraction with IOL implantation Novoe v oftal’mologii. 2000; 1: 45–6. (In Russ.)].
- O’Leary W., Ramsey M.S. Unsuspected uveal melanoma diagnosed after cataract extraction. J. Cataract Refract. Surg. 2017;43(10):1328–34.
- Verbeek A.M., Brink H.M. Uveal melanomas diagnosed in the 6 months after lens-implant surgery. Documenta Ophthalmol. 1991;78:211–8.
- Chess J., Henkind P., Albert D.M., et al. Uveal Melanoma Presenting after Cataract Extraction with intraocular. Lens Implantation. Ophthalmol.1985;92(6):827–30. https://doi.org/10.1016/S0161-6420(85)33965-9.
- Shields J.A., Augsburger J.J. Cataract Surgery and Intraocular Lenses in Patients with Unsuspected Malignant Melanoma of the Ciliary Body and Choroid. 1985;92(6):823–6. https://doi.org/10.1016/S01616420(85)33954-4.
- Nentwich M.M., Mackert M.J., Hintschich C., et al. Large choroidal melanoma diagnosed after cataract surgery. Int. Ophthalmol. 2012;32:481–83.
Поступила 31.10.20
Принята в печать 20.11.20
Received 31.10.20
Accepted 20.11.20
Рецензия на статью
Вклад авторов: С.В. Саакян, Е.Б. Мякошина, А.В. Геворкян – концепция и дизайн исследования. Е.Б. Мякошина, А.В. Геворкян – сбор и обработка материала. Е.Б. Мякошина, А.В. Геворкян – статистическая обработка данных. Е.Б. Мякошина, А.В. Геворкян – написание текста. С.В. Саакян, Е.Б. Мякошина, А.В. Геворкян – редактирование.
Contribution of the authors: S.V. Saakyan, E.B. Myakoshina, A.V. Gevorkyan – concept and design of the study. E. B. Myakoshina, A.V. Gevorkyan – collection and processing of material. E. B. Myakoshina, A.V. Gevorkyan – statistical data processing. E. B. Myakoshina, A.V. Gevorkyan – writing the text. S.V. Saakyan, E.B. Myakoshina, A.V. Gevorkyan – editing.
Информация об авторах:
С.В. Саакян – д.м.н., проф., начальник отдела офтальмоонкологии и радиологии ФГБУ НМИЦ ГБ им. Гельмгольца Минздрава РФ, Москва, Россия. ORCID: https://orcid.org/0000-0001-8591-428X
Е.Б. Мякошина – к.м.н., научный сотрудник отдела офтальмоонкологии и радиологии ФГБУ НМИЦ ГБ им. Гельмгольца Минздрава РФ, Москва,
Россия; e-mail: myakoshina@mail.ru. ORCID: https://orcid.org/0000-0002-
2087-7155
А.В. Геворкян – врач-офтальмолог взрослого поликлинического отделения ФГБУ НМИЦ ГБ им. Гельмгольца Минздрава РФ, Москва, Россия
Information about the authors:
S.V. Saakyan – Doctor of Medical Sciences, Professor, Head of the Department of Ophthalmooncology and Radiology, Moscow Helmholtz Research Center of Eye Diseases, Moscow, Russia. ORCID: https://orcid.org/0000-0001-8591-428X E.B. Myakoshina – PhD, Researcher, Department of Ophthalmology and Radiology of the Moscow Helmholtz Research Center of Eye Diseases, Moscow, Russia; e-mail: myakoshina@mail.ru. ORCID – https://orcid.org/0000-0002-2087-7155
A.V. Gevorkyan – ophthalmologist of the Adult Outpatient Department, Moscow
Helmholtz Research Center of Eye Diseases, Moscow, Russia
Статья написана на актуальную тему лечения пациентов с внутриглазной меланомой на ранних стадиях развития, при этом авторы сделали акцент на лазерные методы воздействия как органосохранный тип лечения.
Диагностика и лечение опухоли на начальных стадиях ее развития имеет большое медикосоциальное значение в связи со склонностью к раннему метастазированию и плохому витальному прогнозу. Целью работы была оценка эффективности лазерного лечения пациентов с начальной меланомой хориоидеи при артифакии. Авторы сделали вывод, что у пациентов с начальной меланомой хориоидеи и артифакией разрушающая лазерная коагуляция и транспупиллярная термотерапия являются методами выбора.
Review on the article
The article is written on the emerging topic — the treatment of patients with the early-stage intraocular melanoma, while the authors focus on laser methods of exposure as an organ-preserving type of treatment.
Diagnosis and treatment of the tumor at the initial stages of its development is of great medical and social importance due to the tendency to early metastasis and poor vital prognosis. The aim of the work was to evaluate the effectiveness of laser treatment in patients with initial choroidal melanoma in pseudophakia. The authors concluded that in patients with initial choroidal melanoma and pseudophakia, destructive laser coagulation and transpupillary thermotherapy are the methods of choice.