Для цитирования:
Сорвин В.А., Дробышев А.Ю., Куракин К.А., Клипа И.А., Шипика Д.В., Заборовский В.В. Анализ и профилактика интраоперационных осложнений хирургического лечения пациентов с врожденными аномалиями челюстей. Голова и шея. Российский журнал Head and neck Russian Journal. 2019;7(4):42–52.
For citation:
Sorvin V.A., Drobyshev A.Y., Kurakin K.A., Klipa I.A., Shipika D.V., Zaborovsky V.V. Analysis and prevention of intraoperative complications of surgical treatment in patients with congenital anomalies of the jaws. Rossijskij zhurnal Head and neck Russian Journal. 2019;7(4):42–52 (in Russian).
Doi: 10.25792/HN.2019.7.4.42–52
Цель исследования. Основной задачей ортогнатической хирургии является достижение лицевой гармонии и коррекция скелетных деформаций челюстей и окклюзии. В ортогнатической хирургии обязательное место занимает предхирургическая подготовка, хирургическое планирование и постхирургическое ортодонтическое ведение пациента. На различных этапах лечения пациентов могут возникать различные ошибки и осложнения. Основной целью данного исследования является анализ осложнений хирургического лечения пациентов на интраоперационном этапе; сравнение структуры операций по частоте осложнений в отдельные годы периода 2012–2017 гг., сравнение частоты встречаемости осложнений разной локализации, сравнение частоты встречаемости осложнений разной степени тяжести и создание современной рабочей классификации осложнений.
Материал и методы. В период с 2012 по 2017 г. проведено 1329 ортогнатических операций в КЦ ЧЛПХ и стоматологии МГМСУ. Все пациенты, поступающие в клинику КЦ ЧЛПХ и стоматологии МГМСУ были консультированы челюстно-лицевыми хирургами совместно с врачами-ортодонтами и смежными специалистами по показаниям. Комплексное обследование пациентов включало в себя клиническое обследование, осмотр лица и полости рта, антропометрическое исследование лица и гипсовых моделей челюстей, рентгенологическое исследование челюстно-лицевой области (компьютерная томография), фотометрическое исследование лица пациента, магнитно-резонансная томография височно-нижнечелюстного сустава. Среди 1329 операций было выявлено 89 клинических случаев интраоперационных осложнений. На основе данных отделения челюстно-лицевой и пластической хирургии, и данных мировой литературы была составлена и предложена классификация интраоперационных осложнений хирургического лечения пациентов с врожденными аномалиями челюстей.
Результаты. По результатам частота встречаемости осложнений по годам статистически значимо различалась: в 2015 г. осложнений было меньше, чем в 2012 г. В 2016 г. осложнений было меньше, чем в 2012 и 2013 гг. Таким образом, число осложнений в период с 2012 по 2017 г. снижалось, при увеличении числа операций. При сравнении частоты встречаемости осложнений разной локализации чаще всего встречаются осложнения, локализованные на нижней челюсти, наименее часто – в подбородочном отделе. При сравнении частоты встречаемости осложнений разного типа за период 2012–2017 гг. было выявлено, что травма нижнечелюстного нерва встречается наиболее часто. Также часто встречаются такие осложнения, как неудовлетворительное позиционирование мыщелкового отростка нижней челюсти и неконтролируемый перелом челюстей. При сравнении встречаемости осложнений разного класса тяжести в отдельные годы указанного периода было выявлено, что чаще всего встречаются осложнения класса III, наименее часто – осложнения класса I.
Заключение. Минимизация осложнений во время операции достигается путем составления четкого плана основанного на тщательной предоперационной диагностике. Данный вид хирургического лечения относится к категории сложных реконструктивных операций, и одним из критериев хорошего результата ортогнатической операции является наличие большого опыта как у оперирующего хирурга, так и у операционной бригады в целом.
Ключевые слова: врожденные аномалии челюстей, классификация интраоперационных челюстных осложнений хирургического лечения, ортогнатическая хирургия
Авторы заявляют об отсутствии конфликта интересов.
Источник финансирования. Не указан.
Для цитирования: Сорвин В.А., Дробышев А.Ю., Куракин К.А., Клипа И.А., Шипика Д.В., Заборовский В.В. Анализ и профилактика интраоперационных осложнений хирургического лечения пациентов с врожденными аномалиями челюстей. Голова и шея. Российский журнал Head and neck Russian Journal. 2019;7(4):42–52.
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Purpose of the study. The main task of orthognathic surgery is to achieve facial harmony and correction of skeletal deformities of the jaw and occlusion. In orthognathic surgery, pre-surgical preparation, surgical planning and post-surgical orthodontic management of the patient are indispensable. At various stages of treating patients, various errors and complications may occur. The main objective of this study is to analyze the complications of surgical treatment of patients at the intraoperative stage; a comparison of the structure of operations according to the frequency of complications in certain years of the period 2012-2017; comparison of the frequency of complications of different localization; comparing the frequency of complications of varying severity and creating a modern working classification of complications.
Material and methods. In the period from 2012 to 2017, 1329 orthognathic surgeries were performed in the Department of Maxillofacial and Plastic Surgery of the MSUMD. All patients admitted to the clinic of MSUMD were consulted by the maxillofacial surgeons together with orthodontists and related specialists according to indications. Comprehensive examination of patients included a clinical examination, examination of the face and oral cavity, anthropometric examination of the face and gypsum models of the jaws, X-ray examination of the maxillofacial region (computed tomography), photometric examination of the patient’s face, magnetic resonance imaging of the temporomandibular joint (MRI of the TMJ). Among 1329 operations, 89 clinical cases of intraoperative complications were identified. Among intraoperative complications during operations on the maxilla there were bleeding (damage to the maxillary artery, palatine arteries and their branches); damage or fracture of the roots of the teeth (when installing mini-screws or segmental osteotomy); uncontrolled fracture lines of osteotomated bone fragments (in the area of the hillocks of the upper jaw and pterygoid plate of the sphenoid bone); deviation of the nasal septum with insufficient resection and mobilization of the septum during the rotation of the upper jaw; perforation of the mucous membrane of the hard palate with sharp instruments for segmental osteotomy; breaking off the reciprocating saw during the formation of the line of osteotomy. In osteotomy of the lower jaw, damage to the mandibular nerve (rupture or incision with sharp surgical instruments) was encountered; bleeding (damage to the mandibular vessels); uncontrolled fracture lines of osteotomated bone fragments (in the condylar process, body and lower jaw branch); unsatisfactory displacement and positioning of the condylar process; with genioplasty – poor positioning of the chin relative to the cosmetic center. Based on the data of the Department of Maxillofacial and Plastic Surgery, and data from the world literature, a classification of intraoperative complications of surgical treatment of patients with congenital anomalies of the jaw was compiled and proposed. In the classification, complications were divided by localization (upper jaw, lower jaw, chin) and severity: Class I (adverse events that did not require a fundamental change in the tactics of the operation and did not lead to further consequences for the patient); Class II (adverse events with possible further consequences for the patient); Grade III (adverse events that often were not recognized on time, therefore, their correction was not carried out during the operation and entailed significant consequences for the patient).
The results of the study.
According to the results, the frequency of complications over the years was statistically significantly different: in 2015 there were fewer complications than in 2012; in 2016 there were fewer complications than in 2012 and 2013. Thus, the number of complications decreased from 2012 to 2017, with an increase in the number of operations. When comparing the frequency of occurrence of complications of different localization, the most common complications are localized in the lower jaw, the least often in the chin. When comparing the frequency of occurrence of complications of various types for the period 2012-2017, it was revealed that trauma of the mandibular nerve is most common. Complications such as poor positioning of the condylar process of the lower jaw and uncontrolled fracture of the jaw are also common. When comparing the incidence of complications of different severity classes in certain years of the indicated period, it was revealed that most often complications of class III, least often, complications of class I.
Conclusion Minimization of complications during surgery is achieved by drawing up a clear plan based on a thorough preoperative diagnosis. To prevent neurosensory deficiency of various areas of the face and trauma of the mandibular nerve, an assessment of the location of the nerve should be performed according to the results of a computer tomogram. The intraoperative treatment of rupture of the mandibular nerve is its crosslinking with monofilament thread 6/0. To prevent an unsatisfactory fracture of the jaw, it is recommended to remove the third molars at least 6 months before the operation, due to their location in the cut line of the lower jaw. It is necessary to clearly follow the methods for splitting jaw fragments. As a treatment for an uncontrolled fracture of jaw fragments, osteosynthesis is performed with additional mini-plates. Recommended manual control of the correct position of the condylar processes when positioning the lower jaw, satisfactory closure of the dentition, in the absence of the latter — re-fixation of bone fragments for the prevention of dysfunction of the temporomandibular joint. With rupture and the formation of a defect in the nasal mucosa during its detachment on the upper jaw, subsequent suturing is performed. Prevention of tooth root injury with a drill is ensured by the presence of a certain distance between the roots of the teeth by an orthodontist at the preoperative stage. In the presence of a root fracture or exacerbation of chronic periodontitis, the injured tooth is removed. In the presence of perforation of the tooth root with a drill, its endodontic treatment is performed. This type of surgical treatment belongs to the category of complex reconstructive operations, and one of the criteria for a good result of orthognathic surgery is the great experience of both the operating surgeon and the operating team as a whole.
Key words: congenital anomalies of the jaw, classification of intraoperative maxillary complications of surgical treatment, orthognathic surgery
The authors declare no conflict of interest.
Source of financing: not specified.
For citation: Sorvin V.A., Drobyshev A.Y., Kurakin K.A., Klipa I.A., Shipika D.V., Zaborovsky V.V. Analysis and prevention of intraoperative complications of surgical treatment in patients with congenital anomalies of the jaws. Rossijskij zhurnal Head and neck Russian Journal. 2019;7(4):42–52 (in Russian).
The authors are responsible for the originality of the data presented and the possibility of pub-lishing illustrative material – tables, figures, photographs of patients.
Введение
Основной задачей ортогнатической хирургии является достижение лицевой гармонии и коррекция скелетных деформаций челюстей и окклюзии [1]. Для получения благоприятного функционально-эстетического результата при планировании хирургического лечения необходимо комплексное обследование пациентов, которое включает в себя: клиническое обследование, антропометрическое исследование и измерение гипсовых моделей челюстей, рентгенологическое обследование челюстнолицевой области, фотометрическое исследование, обследование магнитно-резонансная томография (МРТ) височно-нижнечелюстного сустава (ВНЧС) [2]. Устранение выявленных анатомических нарушений позволяет не только восстановить гармонию лица, но и улучшить функции жевания, дыхания и речи [3].
В ортогнатической хирургии обязательное место занимает предхирургическая подготовка, хирургическое планирование и постхирургическое ортодонтическое ведение пациента. Оптимальный результат зависит от успеха каждого из этих этапов и от тесного сотрудничества хирурга и ортодонта в процессе лечения [4]. На различных этапах лечения пациентов могут возникать различные ошибки и осложнения во время предоперационного обследования и планирования, или в процессе операции и в послеоперационном периоде [5, 6].
В настоящее время в связи с распространенностью ортогнатических операций у пациентов с врожденными аномалиями челюстей увеличивается число осложнений, которые являются следствием различных ошибок на этапе хирургического лечения [6].
Материал и методы
В период с 2012 по 2017 г. проведено 1329 ортогнатических операций в КЦ ЧЛПХ и стоматологии МГМСУ. Был проведен анализ интраоперационных осложнений хирургического лечения 89 (6,7%) пациентов с врожденными аномалиями челюстей, оперированных в период с 2012 по 2017 г.
Все пациенты, поступающие в клинику КЦ ЧЛПХ и стоматологии МГМСУ, были консультированы челюстно-лицевыми хирургами совместно с врачами-ортодонтами и смежными специалистами по показаниям. Комплексное обследование пациентов включало в себя клиническое обследование, осмотр лица и полости рта, антропометрическое исследование лица и гипсовых моделей челюстей, рентгенологическое исследование челюстно-лицевой области (ортопантомограмма, телерентгенограмма в прямой и боковой проекциях, компьютерная томография), фотометрическое исследование лица пациента, МРТ ВНЧС).
Всем пациентам проводилась ортодонтическая подготовка с динамическим наблюдением у челюстно-лицевого хирурга для оценки готовности к проведению хирургического этапа комбинированного лечения. Лечение планировали с использованием Dolphin Imaging 11.0. При планировании хирургического лечения использовали данные цефалометрического анализа мягких тканей лица по G.W. Arnett и R.P. McLaughlin. После компьютерного анализа по полученным данным проводили «хирургию гипсовых моделей» и изготовление хирургических шаблонов (сплинтов).
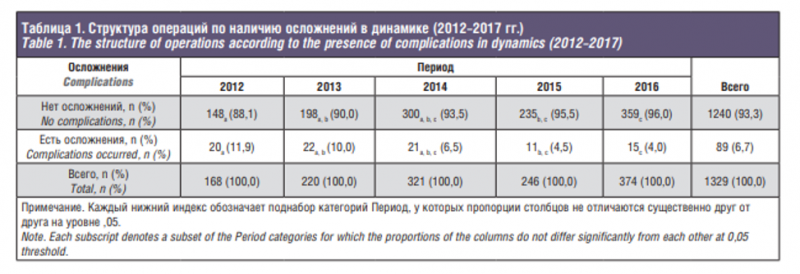
Среди 1329 операций было выявлено 89 клинических случаев интраоперационных осложнений, которые распределились по годам следующим образом (табл. 1).
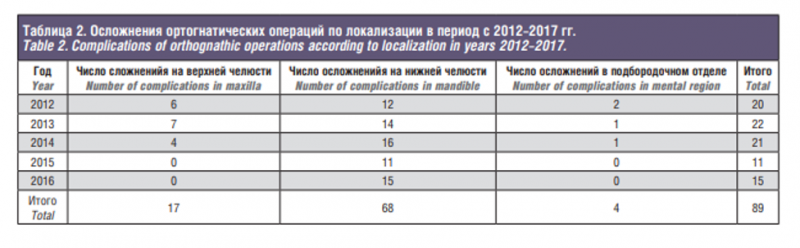
По показаниям были выполнены остеотомия верхней и/или нижней челюстей и/или гениопластика. По локализации осложнения были разделены на осложнения на верхней челюсти, нижней челюсти и в подбородочном отделе (табл. 2).
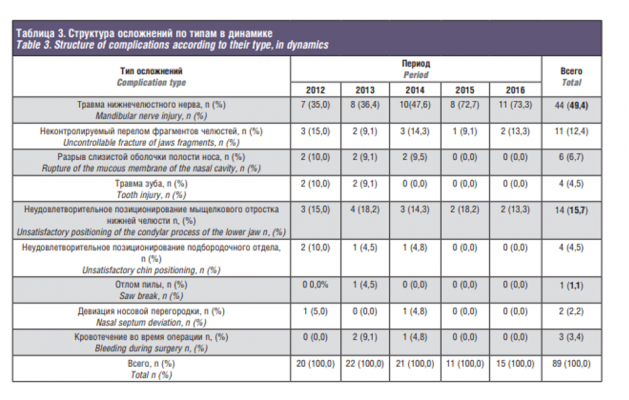
Были сформированы структуры осложнений в отдельные годы указанного периода для последующего сравнения их частоты встречаемости осложнений разного типа (табл. 3).
На основе данных отделения челюстно-лицевой и пластической хирургии и данных мировой литературы нами была составлена и предложена классификация интраоперационных осложнений хирургического лечения пациентов с врожденными аномалиями челюстей (рис. 1). (Fig.1) В предложенной нами классификации интраоперационных неблагоприятных происшествий осложнения были разделены по локализации (верхняя челюсть, нижняя челюсть, подбородочный отдел) и по степени тяжести:
I класс – неблагоприятные происшествия, которые не потребовали принципиального изменения тактики операции и не привели к дальнейшим последствиям для пациента.
II класс – неблагоприятные происшествия с возможными дальнейшими последствиями для пациента.
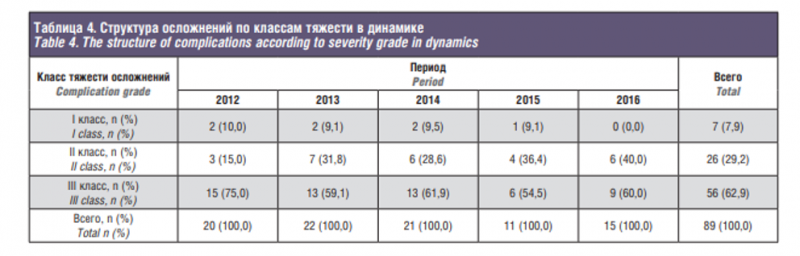
III класс – неблагоприятные происшествия, которые зачастую не были распознаны вовремя, поэтому их коррекция не была осуществлена во время операции и повлекли за собой значительные последствия для пациента. Сравнивали частоту встречаемости осложнений разного класса тяжести в отдельные годы указанного периода (табл. 4).
Профилактика осложнений
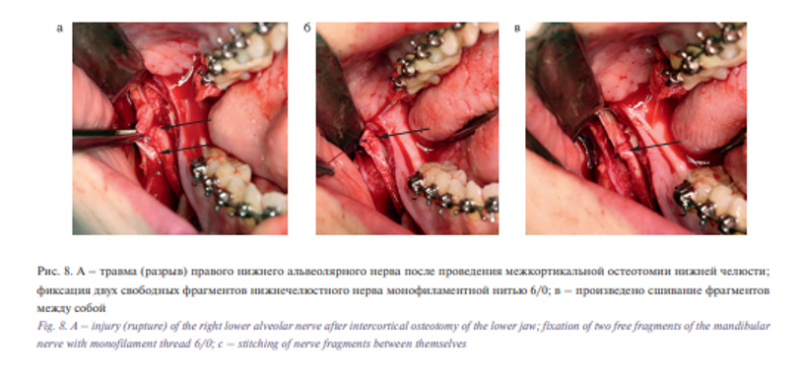
Во время проведения хирургического этапа лечения были проведены различные методы лечения интраоперационных осложнений. При разрыве нерва проводилось его сшивание монофиламентной нитью 6/0 (6 пациентов). При лечении неконтролируемого перелома фрагмента челюсти производились репозиция с последующей фиксацией мини-пластинами (11 пациентов). Для профилактики дисфункции ВНЧС проводился мануальный контроль правильного положения мыщелковых отростков при позиционировании нижней челюсти, определялось наличие удовлетворительного смыкания зубных рядов, при отсутствии последнего в раннем послеоперационном периоде – перефиксация костных фрагментов (14 пациентов). При сегментарной остеотомии на верхней челюсти при разрыве слизистой оболочки полости носа проводилось ее ушивание (6 пациентов). При неудовлетворительном позиционировании подбородочного отдела определялась деформация со смещением от срединной линии в пределах 3 мм (4 пациента). Проводилась коррекция положения остеотомированного подбородочного фрагмента в раннем послеоперационном периоде. При наличии перелома корня зуба или обострении хронического периодонтита травмированные зубы удаляли в послеоперационном периоде (2 пациента). При выявлении перфорации корня зуба проводилось эндодонтическое лечение (2 пациента). При девиации носовой перегородки выполнялась ее коррекция под наркозом в раннем послеоперационном периоде. Проводилась ее дополнительная резекция с фиксацией в измененном положении (2 пациента). Во время операции при отломе реципрокной пилы в линии остеотомии проводилось КТ-исследование, с последующим удалением фрагмента пилы (1 пациент).
Для проверки нулевых гипотез использовался критерий хиквадрат Пирсона. В случае малой наполненности групп определялась потенциальная проблема применения критерия хиквадрат Пирсона (диагностика Симонов-Цай означала >0,25), поэтому для проверки нулевой гипотезы использовался аналог критерия хи-квадрат на основе метода Монте–Карло. Попарные сравнения отдельных лет по долям осложнений были выполнены с использованием z-критерия с учетом поправки Бонферрони на множественные сравнения. Доверительные интервалы (ДИ) долей осложнений каждой локализации были рассчитаны по скорректированной формуле Вальда, которая используется при объеме выборки менее 120 единиц (J.R. Lewis, J.S. When 100% Really Isn’t 100%: Improving the Accuracy of Small-Sample Estimates of Completion Rates. J. Usabil. Stud. 2006;1(3):136–50)
Результаты
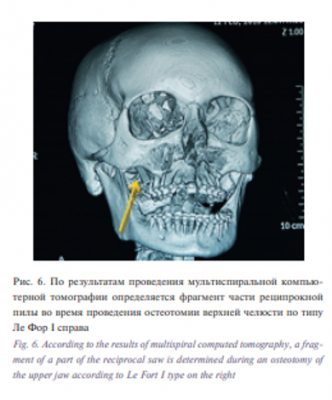
Среди интраоперационных осложнений при операциях на верхней челюсти встречались кровотечения (повреждение верхнечелюстной артерии, небных артерий и их ветвей); повреждение или перелом корней зубов (при установке минивинтов или сегментарной остеотомии); неконтролируемые линии переломов остеотомированных костных фрагментов (в области бугров верхней челюсти и крыловидной пластинки клиновидной кости), девиация носовой перегородки при недостаточной резекции и мобилизации перегородки во время проведения ротации верхней челюсти, перфорация слизистой оболочки твердого неба острыми инструментами при сегментарной остеотомии, отлом реципрокной пилы во время формирования линии остеотомии.
При остеотомии нижней челюсти встречались повреждение нижнечелюстного нерва (разрыв или надрез острыми хирургическими инструментами); кровотечение (повреждение нижнечелюстных сосудов); неконтролируемые линии переломов остеотомированных костных фрагментов (в области мыщелкового отростка, тела и ветви нижней челюсти); неудовлетворительное смещение и позиционирование мыщелкового отростка; при гениопластике – неудовлетворительное позиционирование подбородка относительно косметического центра.
Проводили сравнение структуры операций по частоте осложнений в отдельные годы указанного периода, используя критерий хи-квадрат Пирсона. В табл. 1 показаны доли операций с осложнениями в общем числе операций каждого года.
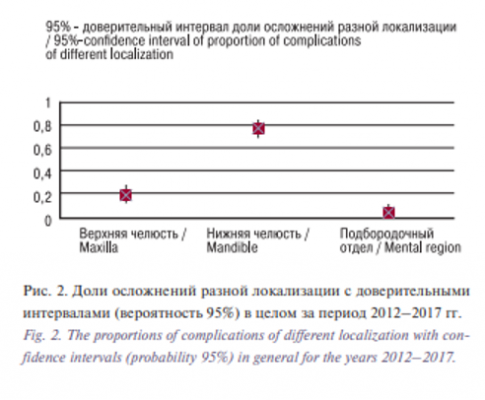
По результатам частота встречаемости осложнений по годам статистически значимо различается. Попарные сравнения отдельных лет по долям осложнений выполнены с использованием z-критерия с учетом поправки Бонферрони на множественные сравнения, где на уровне значимости 0,05 в 2015 г. осложнений было меньше, чем в 2012; в 2016 г. осложнений было меньше, чем в 2012 и 2013 гг. Проводили сравнение частоты встречаемости осложнений разной локализации, используя хи-квадрат. На рис. 2 (fig.2) приведены 95% ДИ долей осложнений каждой локализации. ДИ рассчитаны по скорректированной формуле Вальда, по результатам которой чаще всего встречаются осложнения, локализованные на нижней челюсти, наименее часто – в подбородочном отделе.
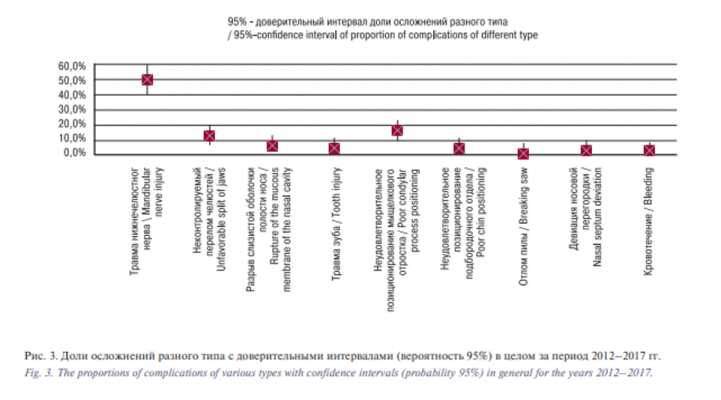
Было проведено сравнение частоты встречаемости осложнений разного типа в целом за период используя критерий хи-квадрат (сравнение с равномерным распределением), по результатам которого частота встречаемости осложнений разных типов в целом высоко статистически значимо различается. В табл. 3 показаны доли операций с осложнениями разного типа в общем числе операций каждого года.
На рис. 3 (fig.3) приведены 95% ДИ долей осложнений каждого типа. ДИ рассчитаны по скорректированной формуле Вальда.
Данный рисунок показывает, что травма нижнечелюстного нерва встречается наиболее часто. Также часто встречаются такие осложнения, как неудовлетворительное позиционирование мыщелкового отростка нижней челюсти и неконтролируемый перелом челюстей.
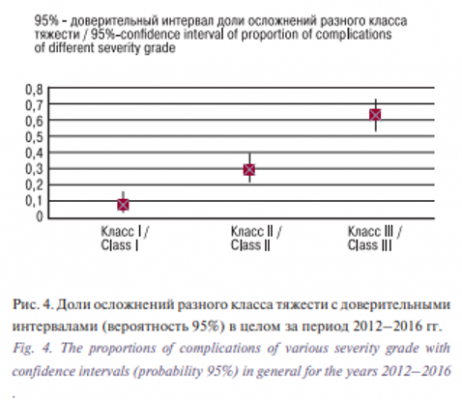
Проводилось сравнение встречаемости осложнений разного класса тяжести в отдельные годы указанного периода, используя критерий хи-квадрат (сравнение с равномерным распределением). Результаты приведены в рис. 4 (fig.4).
На рис. 4 (fig.4) приведены 95% ДИ долей осложнений каждого класса тяжести. ДИ рассчитаны по скорректированной формуле Вальда. Данный рисунок также иллюстрирует высокую статистическую значимость различий частоты встречаемости осложнений разной степени тяжести, т.к. ДИ долей не пересекаются. Чаще всего встречаются осложнения класса III, наименее часто – класса I.
Обсуждение
Ретроспективный анализ данных международной литературы показывает, что в данный момент хорошо освещены вопросы диагностики и лечения пациентов с врожденными аномалиями челюстей. Однако, несмотря на прогресс в развитии челюстнолицевой хирургии, проблема лечения и восстановления пациентов не теряет своей актуальности. В настоящее время в связи с распространенностью ортогнатических операций у пациентов с врожденными аномалиями челюстей увеличивается число осложнений, которые являются следствием различных ошибок на этапе хирургического лечения [6]. Самым распространенным осложнением по-прежнему остается травма нерва во время операции (преимущественно на нижней челюсти), частота которого варьируется от 1 до 85% [7, 8], по данным нашего исследования, 3,3% среди всех пациентов (т.е. 49% среди всех типов интраоперационных осложнений). Основными факторами риска являются продолжительность процедуры, опыт хирурга, полужесткая фиксация фрагментов челюстей и перемещение нижней челюсти вперед более 10 мм [9]. Число неудовлетворительных переломов челюстей, вариация которых по международным данным составляет 1–23% [10], с нашей стороны составила 0,8% среди всех пациентов (т.е. 12,4% среди всех типов интраоперационных осложнений). При этом мы были согласны с большинством заключений, что в качестве профилактики неудовлетворительных переломов необходимо удалять третьи моляры минимум за 6 месяцев до ортогнатической операции [4, 11], что также снизило частоту данного осложнения. Также мы придерживались рекомендаций относительно правильного позиционирования мыщелковых отростков при перемещении фрагментов челюстей [4, 12] и не использовали бикортикальную фиксацию между большим и малыми фрагментами на нижней челюсти в целях профилактики дисфункции ВНЧС [4, 11, 13]. При этом в международной литературе не проводилась статистика частоты интраоперационных осложнений по сегментам (верхняя челюсть, нижняя челюсть, подбородочный отдел), не проводилась статистика частоты интраоперационных осложнений в каждомо из классов врожденных аномалий челюстей; также отсутствуют данные, как менялась структура и частота осложнений с каждым годом в течение периода наблюдения. Также общее число осложнений может быть недооценено, потому что хирурги могут быть не в состоянии легко сообщить об осложнениях из-за их собственных профессиональных обязанностей и участия в ретроспективных обзорах. Несмотря на то что обнаружено много исследований осложнений в ортогнатической хирургии, большинство полученных данных были сообщениями о случаях или сериях случаев, что не представляло надежных доказательств и необходимы были более достоверные и расширенные данные в этой области [6, 14].
Число осложнений у прооперированных пациентов на отделении клиники КЦ ЧЛПХ и стоматологии МГМСУ в период с 2012 по 2017 г. снижалось при увеличении числа операций. При этом чаще встречались осложнения на нижней челюсти, наименее часто – в подбородочном отделе. На первом месте среди осложнений наиболее часто встречалась травма нижнечелюстного нерва. Также часто встречались такие осложнения, как неудовлетворительное позиционирование мыщелкового отростка нижней челюсти и неконтролируемый перелом челюстей. По классам степени тяжести осложнений наиболее часто встречались осложнения III класса. Систематизация полученных данных позволила создать и предложить классификацию интраоперационных осложнений хирургического лечения пациентов с врожденными аномалиями челюстей.
Минимизация осложнений во время операции достигалась путем составления четкого плана основанного на тщательной предоперационной диагностике. Для профилактики нейросенсорного дефицита различных областей лица следует осуществлять оценку расположения нерва по результатам компьютерной томографии, ирригационное охлаждение реципрокной пилы, использование коротких винтов для полужесткой фиксации костных фрагментов и анализ его расположения после перемещения нижней челюсти с целью исключения сжатия нерва костными фрагментами. Интраоперационным лечением разрыва нерва является его сшивание монофиламентной нитью 6/0.
Для профилактики неудовлетворительного перелома челюстей рекомендовано удалять третьи моляры минимум за 6 месяцев до проведения операции, в связи с расположением их в линии распила нижней челюсти. В качестве лечения неконтролируемого перелома производится остеосинтез дополнительными мини-пластинами. Необходимо четко следовать методикам расщепления фрагментов челюстей.
Необходим мануальный контроль правильного положения мыщелковых отростков при позиционировании нижней челюсти [3], наличия удовлетворительного смыкания зубных рядов, при отсутствии последнего – перефиксация костных фрагментов для профилактики дисфункции ВНЧС.
При разрыве слизистой оболочки полости носа проводилось ее ушивание в целях профилактики заживления дефекта вторичным натяжением.
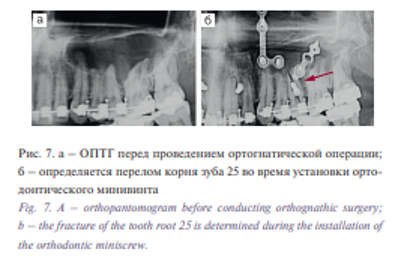
Профилактика травмы корня зуба сверлом обеспечивается при расстоянии (не менее 3 мм) между корнями зубов на предоперационном этапе. При этом используются самонарезающиеся винты вместо обычных. При наличии перелома корня или обострении хронического периодонтита травмированный зуб удаляют. При наличии перфорации корня зуба сверлом проводится его эндодонтическое лечение.
Данный вид хирургического лечения относится к категории сложных реконструктивных операций, и одним из критериев хорошего результата ортогнатической операции является большой опыт хирурга.
ЛИТЕРАТУРА
- Дробышев А.Ю., Анастасов Г. Основы ортогнатической хирургии. М., 2007.
- Дибиров Т.М. Особенности диагностики и планирования лечения взрослых пациентов с асимметричными деформациями челюстей. Дисс. канд. мед. наук. М., 2013.
- Куракин К.А. Эстетические аспекты планирования и хирургического этапа комбинированного лечения пациентов с гнатической формой дистальной окклюзии. Дисс. канд. мед. наук. М., 2013.
- Reyneke J.P. Essentials of orthognathic surgery. 2nd ed. Book Hardcover. 2010, 280 p.,
- Дробышев А.Ю. Осложнения в ортогнатической хирургии. Конференция «Основы ортогнатическойхирургии». 6–8 февраля 2016 г. СПб.
- Jędrzejewski M. Preoperative, intraoperative, and postoperative complications in orthognathic surgery: a systematic rewiew. Clin. Oral. Investig. 2-015; 19(5):969–77.
- Politis C., Lambrichts I., Agbaje J.O. Neuropathic pain after orthognathic surgery. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. 2014;117(2):102–7.
- Young-Kyun Kim. Complications associated with orthognathic surgery. J. Korean Assoc. Oral Maxillofac. Surg. 2017;43(1).
- Ruiz L.P., Lara J.C. Facial nerve palsy following bilateral sagittal split ramus osteotomy for setback of the mandible. Int. J. Oral Maxillofac. Surg. 2011;40(8):884–6.
- Posnick J.C., Choi E., Liu S. Occurrence of a ‘bad’ split and success of initial mandibular healing: a review of 524 sagittal ramus osteotomies in 262 patients. Int. J. Oral Maxillofac. Surg. 2016;45(10):1187–94.
- Hu J., Wang D., Zou S. Effects of mandibular setback on the temporomandibular joint: a comparison of oblique and sagittal split ramus osteotomy. J. Oral Maxillofac. Surg. 2000;58(4):375–80.
- Jung J.Y., Park J.H., Sin S.H., Lee H.K., Lee S.W., Kim W.H., et al. Postoperative complications of bilateral sagittal split ramus osteotomy of mandible. Korean J. Hosp. Dent. 2006;4:67–81.
- Catherine Z., Breton P., Bouletreau P. Condylar resorption after orthognathic surgery: a systematic review. Rev . Stomatol. Chir. Maxillofac. Chir. Orale. 2016;117:3–10.
- Lee U.L., Lee E.J., Seo H.Y., Han S.H., Choi W.C., Choi Y.J. Prevalence and risk factors of tooth discolouration after orthognathic surgery: a retrospective study of 1455 patients. Int. J. Oral Maxillofac. Surg. 2016.
Поступила 05.09.19 Принята в печать 29.11.19
REFERENCES
- Drobyshev A.Y., Anastasov G. Fundamentals of orthognathic surgery. M., 2007 (In Russ.)
- Dibirov T.M. Features of diagnosis and treatment planning for adult patients with asymmetric deformities of the jaws. PhD thesis. M., 2013 (In Russ.)
- Kurakin K.A. Aesthetic aspects of the planning and surgical stage of the combined treatment of patients with a gnatic form of distal occlusion. PhD thesis. M., 2013. (In Russ.)
- Reyneke J.P. Essentials of orthognathic surgery. 2nd ed. Book Hardcover. 2010, 280 p.,
- Drobyshev A.Y. Complications in orthognathic surgery. Conference «Fundamentals of Orthognathic Surgery». February 6–8, 2016 St. Petersburg.
- Jędrzejewski M. Preoperative, intraoperative, and postoperative complications in orthognathic surgery: a systematic rewiew. Clin. Oral. Investig. 2-015;19(5):969– 77.
- Politis C., Lambrichts I., Agbaje J.O. Neuropathic pain after orthognathic surgery. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. 2014;117(2):102–7.
- Young-Kyun Kim. Complications associated with orthognathic surgery. J. Korean Assoc. Oral Maxillofac. Surg. 2017;43(1).
- Ruiz L.P., Lara J.C. Facial nerve palsy following bilateral sagittal split ramus osteotomy for setback of the mandible. Int. J. Oral Maxillofac. Surg. 2011;40(8):884–6.
- Posnick J.C., Choi E., Liu S. Occurrence of a ‘bad’ split and success of initial mandibular healing: a review of 524 sagittal ramus osteotomies in 262 patients. Int. J. Oral Maxillofac. Surg. 2016;45(10):1187–94.
- Hu J., Wang D., Zou S. Effects of mandibular setback on the temporomandibular joint: a comparison of oblique and sagittal split ramus osteotomy. J. Oral Maxillofac. Surg. 2000;58(4):375–80.
- Jung J.Y., Park J.H., Sin S.H., Lee H.K., Lee S.W., Kim W.H., et al. Postoperative complications of bilateral sagittal split ramus osteotomy of mandible. Korean J. Hosp. Dent. 2006;4:67–81.
- Catherine Z., Breton P., Bouletreau P. Condylar resorption after orthognathic surgery: a systematic review. Rev. Stomatol. Chir. Maxillofac. Chir. Orale. 2016;117:3–10.
- Lee U.L., Lee E.J., Seo H.Y., Han S.H., Choi W.C., Choi Y.J. Prevalence and risk factors of tooth discolouration after orthognathic surgery: a retrospective study of 1455 patients. Int. J. Oral Maxillofac. Surg. 2016.
Received 05.09.19 Accepted 29.11.19
Информация об авторах:
В.А. Сорвин – аспирант кафедры челюстно-лицевой и пластической хирургии ГБОУ ВПО Московский государственный медико-стоматологический университет им. А.И. Евдокимова, Москва; e-mail: dr.sorvin@gmail.com. ORCID 0000-0001-6152-1238
А.Ю. Дробышев – д.м.н., профессор, заведующий кафедрой челюстнолицевой и пластической хирургии ГБОУ ВПО Московский государственный медико-стоматологический университет им. А.И. Евдокимова, Москва. ORCID 0000-0002-1710-6923
К.А. Куракин – к.м.н., ассистент кафедры челюстно-лицевой и пластической хирургии ГБОУ ВПО Московский государственный медикостоматологический университет им. А.И. Евдокимова, Москва
И.А. Клипа – к.м.н., ассистент кафедры челюстно-лицевой и пластической хирургии ГБОУ ВПО Московский государственный медикостоматологический университет им. А.И. Евдокимова, Москва. ORCID 0000-0002-6067-7684
Д.В. Шипика – к.м.н., кафедра челюстно-лицевой и пластической хирургии ГБОУ ВПО Московский государственный медико-стоматологический университет им. А.И. Евдокимова, Москва В.В. Заборовский – кафедра челюстно-лицевой и пластической хирургии ГБОУ ВПО Московский государственный медико-стоматологический университет им. А.И. Евдокимова, Москва
Information about the authors:
V.A. Sorvin – PhD student of the Department of Oral, Maxillofacial and Plastic Surgery FBEI HE Moscow State Medical and Dental University n.a. A.I. Evdokimov, Moscow; e-mail: dr.sorvin@gmail.com. ORCID 0000-0001-6152- 1238
A.Y. Drobyshev – Doctor of Medicine, professor, head of the Department of Oral, Maxillofacial and Plastic Surgery FBEI HE Moscow State Medical and Dental University n.a. A.I. Evdokimov, Moscow. ORCID 0000-0002-1710-6923
K.A. Kurakin – PhD, assistant in the Department of Oral, Maxillofacial and Plastic Surgery FBEI HE Moscow State Medical and Dental University n.a. A.I. Evdokimov, Moscow
I.A. Klipa — PhD, assistant in the Department of Oral, Maxillofacial and Plastic Surgery FBEI HE Moscow State Medical and Dental University n.a. A.I. Evdokimov, Moscow. ORCID 0000-0002-6067-7684
D.V. Shipika – PhD, Department of Oral, Maxillofacial and Plastic Surgery FBEI HE Moscow State Medical and Dental University n.a. A.I. Evdokimov, Moscow
V.V. Zaborovsky – Department of Oral, Maxillofacial and Plastic Surgery FBEI HE Moscow State Medical and Dental University n.a. A.I. Evdokimov, Moscow
Рецензия на статью
Статья посвящена анализу частоты послеоперационных осложнений в ортогнатической хирургической практике. Так же авторы провели исследование осложнений и их распределение согласно авторской классификации. Авторы предлагают методы борьбы и профилактики с наиболее часто встречающимися осложнениями после хирургических вмешательствах в кранио-фасциальной области. Статья может бытьопубликована.
Review on the article
The article is devoted to the analysis of the frequency of postoperative complications in orthognathic surgical practice. The authors also conducted a study of complications and their distribution according to the author’s classification. They propose methods of control and prevention of the most common complications after surgical interventions in the craniofascial region. Article may be published