Для цитирования:
Карпищенко С.А., Яременко А.И., Петров Н.Л., Болознева Е.В., Петропавловская М.Ю., Малышева Н.М., Баранская С.В., Фаталиева А.Ф., Карпищенко Е.С. Алгоритм хирургического лечения при опухоли Потта. Голова и шея. Российский журнал = Head and neck. Russian Journal. 2020;8(3):54–60
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Doi: 10.25792/HN.2020.8.3.54–60
Опухоль Потта – это субпериостальный абсцесс, ассоциированный с остеомиелитом лобной кости. Данное состояние более характерно для детей и подростков. Триггерными факторами в формирование абсцесса может являться травма и рецидивирующие синуситы. На ранних стадиях внутричерепные осложнения часто протекают бессимптомно, особенно при локализации абсцесса в области коры. Ранняя диагностика опухоли Потта является ключевым фактором минимизации осложнений. В статье мы приводим клиническое наблюдение пациентки с обострением хронического полисинусита, осложненного опухолью Потта. Описанный клинический пример интересен тем, что воспалительный процесс в околоносовых пазухах протекал длительно на фоне продолжительной антибактериальной терапии с постепенным формированием свищевого хода абсцесса за 2–3 дня. Консервативное лечение пациентки не привело к успеху, что потребовало оперативного вмешательства на околоносовых синусах. Выполнена эндоскопическая фронто-этмоидотомия под контролем навигационной системы. Цель оперативного вмешательства заключалась в адекватном дренировании гнойного очага и восстановлении проходимости носолобного соустья. Выбор своевременной и оптимальной тактики хирургического лечения позволяет избежать серьезных осложнений как самого патологического процесса, так и оперативного лечения.
Ключевые слова: опухоль Потта, полисинусит, эндоскопическая синус хирургия
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Работа выполнена без спонсорской поддержки
Pott’s puffy tumor (PPT) is a frontal subperiosteal abscess associated with underlying frontal bone osteomyelitis. It is most common among children and adolescents. Trauma and recurrent sinusitis may be the trigger factors for the abscess formation. The main causative pathogens belong to the groups of streptococci, staphylococci and anaerobes. In the early stages, intracranial complications often appear asymptomatic, especially if the abscess is localized in the cortex. Early diagnosis of PPT is crucial for recovery and minimization of long-term complications. In this article we describe the case of a 55-year-old woman with an exacerbation of chronic sinusitis complicated by Pott’s tumor. The peculiarity of the case lies in the inflammatory process in the paranasal sinuses which proceeded for a long time despite antibacterial therapy and led to the gradual formation of the abscess and fistula in 2-3 days. Conservative treatment of the patient failed, and FESS was required. Endoscopic fronto-ethmoidotomy was performed with the assistance of a navigation system. The purpose of the surgery was to adequately drain the abscess and restore the nasofrontal duct.
The timely and optimal surgical treatment allows avoiding serious complications of both the disease itself and the treatment. Key words: Pott’s puffy tumor, polysinusitis, endoscopic sinus surgery
Conflicts of interest. The authors have no conflicts of interest to declare.
Funding. There was no funding for this study.
Опухоль Потта была впервые описана английским хирургом Персивалем Поттом в 1760 г. как субпериостальный абсцесс с вовлечением лобной кости, ассоциированный с остеомиелитом в результате травмы [1]. Редкость встречаемости этой патологии обусловлена эрой антибиотикотерапии. В настоящее время противомикробные препараты широко применяются в терапии многих заболеваний, в т.ч. воспалительной патологии челюстно-лицевой и ЛОР областей. Чаще всего опухолью Потта страдают дети и подростки [2–4]. По одной из гипотез, это связано с анатомическим недоразвитием фронтального синуса, также отмечают особенности венозного оттока из пазухи [5]. Между внутренним и наружным слоями лобной кости проходят тонкостенные бесклапанные вены (диплоидные вены), которые осуществляют венозный отток из лобной пазухи в дуральное венозное сплетение и твердую мозговую оболочку. Большой диаметр вен головы и шеи, быстрый кровоток, а также пик развития диплоидных вен у подростков могут привести к более легкому распространению инфекции в результате тромбофлебита в области очага инфекции и ретроградного тока крови по эмиссарным венам лобной области [6]. У детей предшествующие эпизоды синусита описаны как основной причинный фактор развития опухоли Потта [7].
Среди возбудителей опухоли Потта выделяют стафилококки, стрептококки и анаэробы. Заболевание чаще всего развивается в результате неправильно диагностированного и леченного фронтита, также среди предрасполагающих факторов описывают травму головы, предшествующие хирургические вмешательства в лобной области, злоупотребление кокаином, применение метамфетамина, укусы насекомых, мастоидит, фиброзную дисплазию или дентарную инфекцию [6].
Незначительная травма может являться предрасполагающим фактором. Во многих случаях дебют заболевания начинается с формирования свищевого хода в лобной или орбитальной областях [8]. Эрозия наружной костной пластинки приводит к субпериостальному абсцессу, при разрушении внутренней пластинки формируется эпидуральный абсцесс передней черепной ямки. Опухоль Потта с частотой от 50 до 85% сопровождается неврологическими осложнениями и сепсисом [4]. К наиболее распространенным неврологическим осложнениям относятся менингит, субдуральный, эпидуральный или внутримозговой абсцессы и тромбоз сагиттального синуса. Внутричерепные осложнения на ранних стадиях часто протекают бессимптомно, особенно при локализации абсцесса в области коры, где явные неврологические признаки минимальны [3].
Дифференциальный диагноз опухоли Потта проводится с гематомой, инфекциями кожи и мягких тканей (фурункул и инфицированная эпидермальная киста, инфицированная киста сальных желез) и опухолями мягких тканей черепа [9].
Клинически опухоль Потта может себя не проявлять, в иных ситуациях присутствуют головная боль, лихорадка, тошнота, рвота и судороги [10].
Лечение опухоли заключается в использовании системных антибактериальных препаратов с хирургическим дренированием, санацией и реконструкцией, в зависимости от тяжести заболевания [11]. Антибактериальные препараты должны преодолевать гематоэнцефалический барьер. В исследованиях упоминается эффективное использование ванкомицина, цефалоспоринов третьего поколения и метронидазола. Эти препараты охватывают наиболее распространенные патогенные микроорганизмы (виды Staphylococcus, устойчивые к метициллину Staphylococcus aureus и Staphylococcus epidermidis и анаэробы) [9]. Длительность антибиотикотерапии должна быть не менее 6 недель, путь введения – внутривенный или пероральный. Основным методом лечения остается хирургическое вмешательство. Целью операции является дренирование пазухи, удаление инфицированной кости (некрэктомия) или грануляционной ткани и восстановление вентиляции лобного синуса [2]. Вмешательство может выполняться как наружным, так и внутриносовым подходами [12]. Среди экстраназальных хирургических вмешательств выделяют трепанацию лобной пазухи (трепанопункцию), облитерацию фронтального синуса, краниализацию, краниотомию и операцию Риделя [13]. Помимо дренирования гнойного очага необходимо восстановить проходимость естественного соустья пораженного синуса. В этом случае эндоназальный доступ предпочтительнее [14, 15]. Возможности эндоскопических эндоназальных методик хирургии лобного синуса за последние годы существенно расширились. Достижения в эндоскопическом дренировании лобной пазухи, такие как операция Draf III, добавили альтернативные возможности лечения опухоли Потта в т.ч. [16]. Учитывая анатомическую локализацию инфекции и высокий риск развития осложнений, хирургическое вмешательство должно быть выполнено полноценно и в короткие сроки от начала заболевания.
В отношении дефекта стенок пораженной пазухи возможно выполнение пластики. Применяются как аутологичные костные трансплантаты (голень, ребро), так и аллопластические материалы. Имплантация материала в инфицированную рану несет большие риски отторжения и лизиса трансплантата. При наличии инфекции реконструктивные этапы оперативного лечения следует проводить после купирования воспалительного процесса – отсроченная краниопластика.
Клинический пример
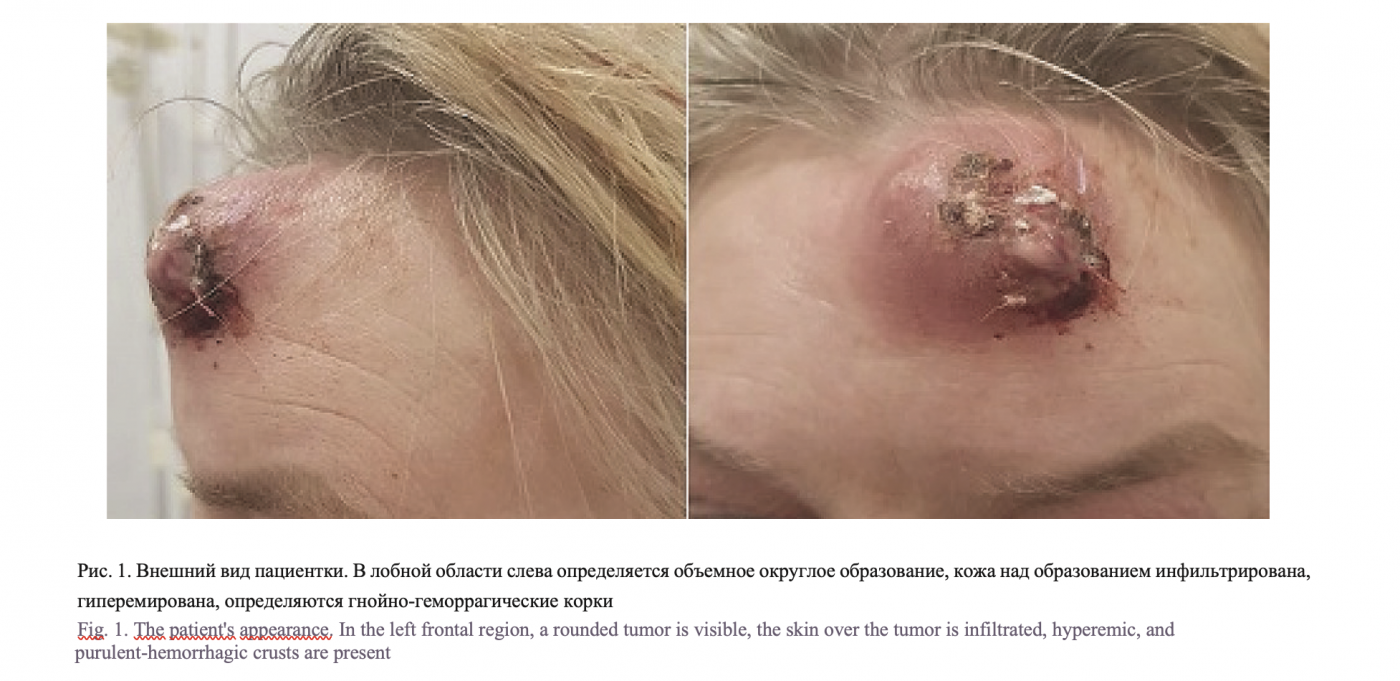
Пациентка М. 55 лет поступила в клинику челюстно-лицевой хирургии Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова с жалобами на дискомфорт в лобной области, головную боль и наличие образования в лобной области. Вышеописанные жалобы возникли 2 дня назад, а припухлость в области лба слева отмечает последний месяц. Из анамнеза известно, что за прошедший год пациентка перенесла 4 эпизода риносинуситов, лечилась консервативно. Объективно при осмотре определялось округлое выбухающее образование в проекции левой лобной пазухи, размером около 3х3 см, флуктуирующее при пальпации, кожа над образованием была гиперемирована, инфильтрирована, с участками изъязвления и участками гнойного расплавления (рис. 1).
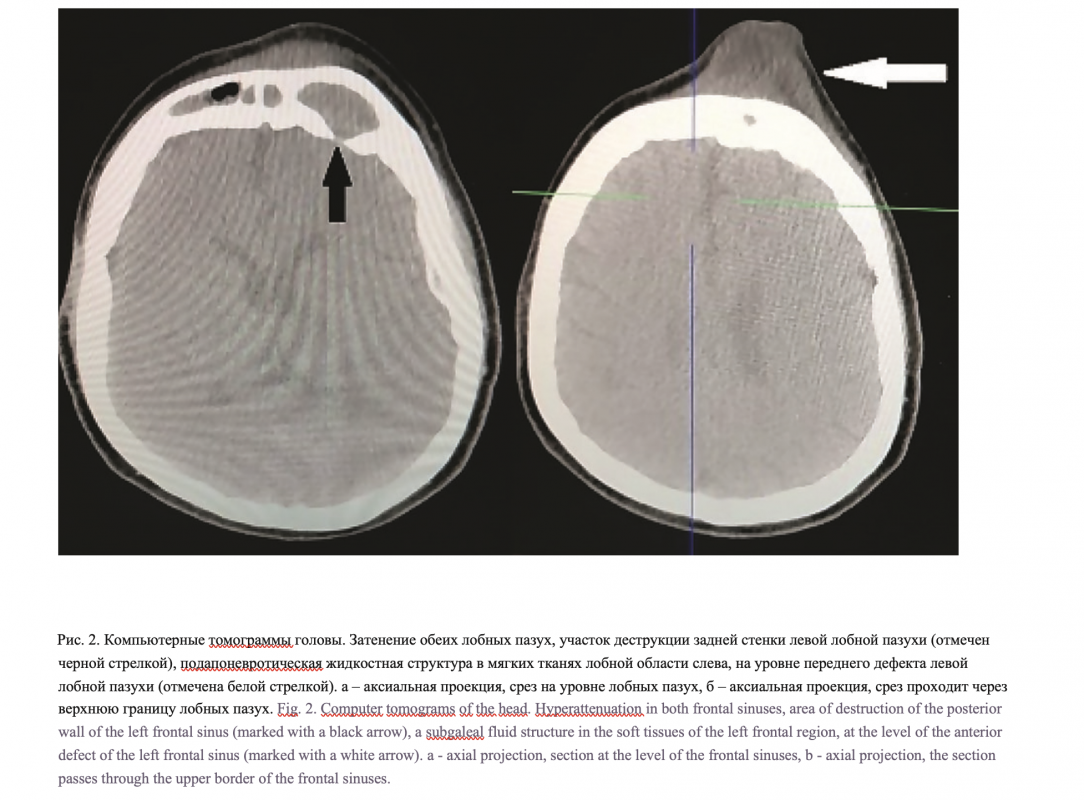
На серии компьютерных томограмм: КТ-картина билатерального верхнечелюстной синусита, этмоидита, двустороннего фронтита с формированием ремоделирования костной структуры лобной кости и дефектов задней и передней стенок лобной пазухи слева, дефекта левой глазничной пластинки лобной кости. Нельзя исключить сообщение полости левой лобной пазухи с передней черепной ямкой. КТ-признаки подапоневротической жидкостной структуры в мягких тканях лобной области слева на уровне переднего дефекта левой лобной пазухи (подапоневротический абсцесс/Pott’s tumor?). КТ-данных за наличие жидкостных образований головного мозга не выявлено (рис. 2).
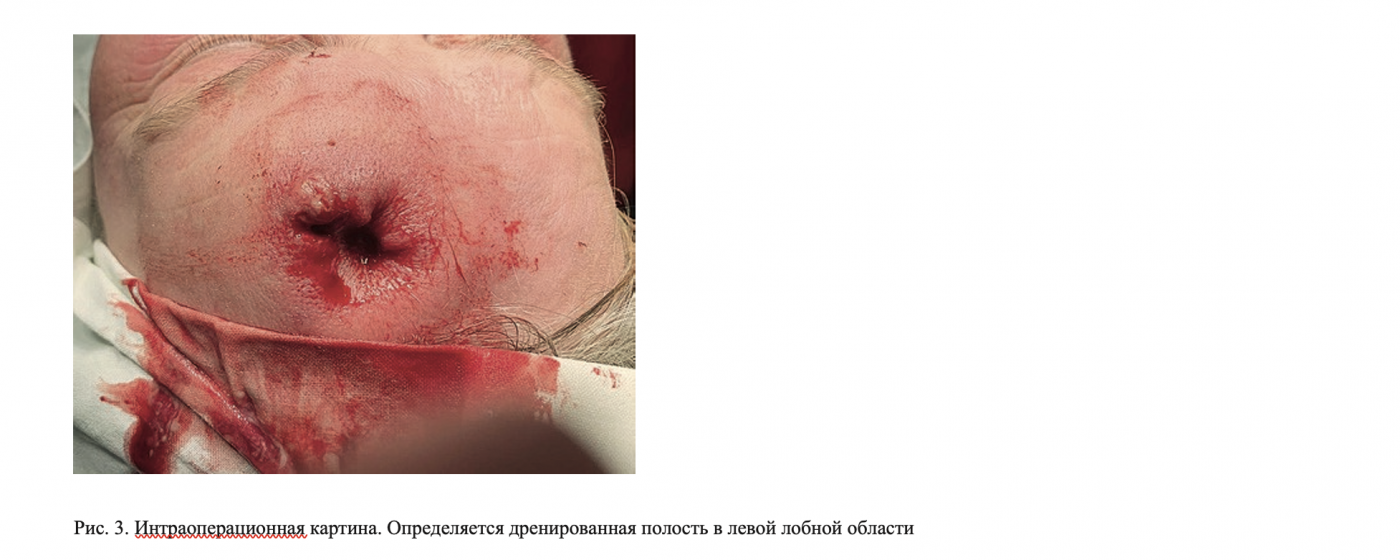
В клиническом анализе крови был отмечен лейкоцитоз до 10х109/л, ускоренное СОЭ. Пациентка была осмотрена неврологом – очаговой неврологической симптоматики не выявлено. По совокупности клинических, лабораторных и рентгенологических данных пациентке установлен диагноз: «Обострение хронического полисинусита. Субпериостальный абсцесс». Было принято решение о срочном хирургическом вмешательстве. С целью санации околоносовых пазух в условиях местной аппликационной анестезии Sol. Lidocaini 10% с анемизацией структур нижнего носового хода раствором 0,01% адреналина была выполнена двусторонняя пункция верхнечелюстных пазух, получены слизисто-гнойные организованные сгустки. Под местной анестезией Sol. Ultracaini DS Forte 3,4 мл было выполнено дренирование новообразования лобной области наружным доступом (рис. 3). Получено обильное количество гнойного содержимого. Содержимое отправлено на бактериологическое исследование, участок выстилки новообразования направлен на гистологическое исследование. Пациентке была назначена системная антибактериальная терапия препаратами Сультасин 1,5 г внутривенно 3 раза в сутки на 7 дней и р-р Метрогила 100,0 мл внутривенно 3 раза в сутки на 3 дня. По данным гистологического исследования с окраской гематоклилин-эозином иссеченных мягких тканей образования материал представлен фрагментами ткани с костными балками, аденоматоидной гиперплазией и массивной лимфоплазмоцитарной инфильтрацией, и фокусом незрелой грануляционной ткани.
Бактериологическое исследование показало наличие роста Staphylococcus epidermidis.
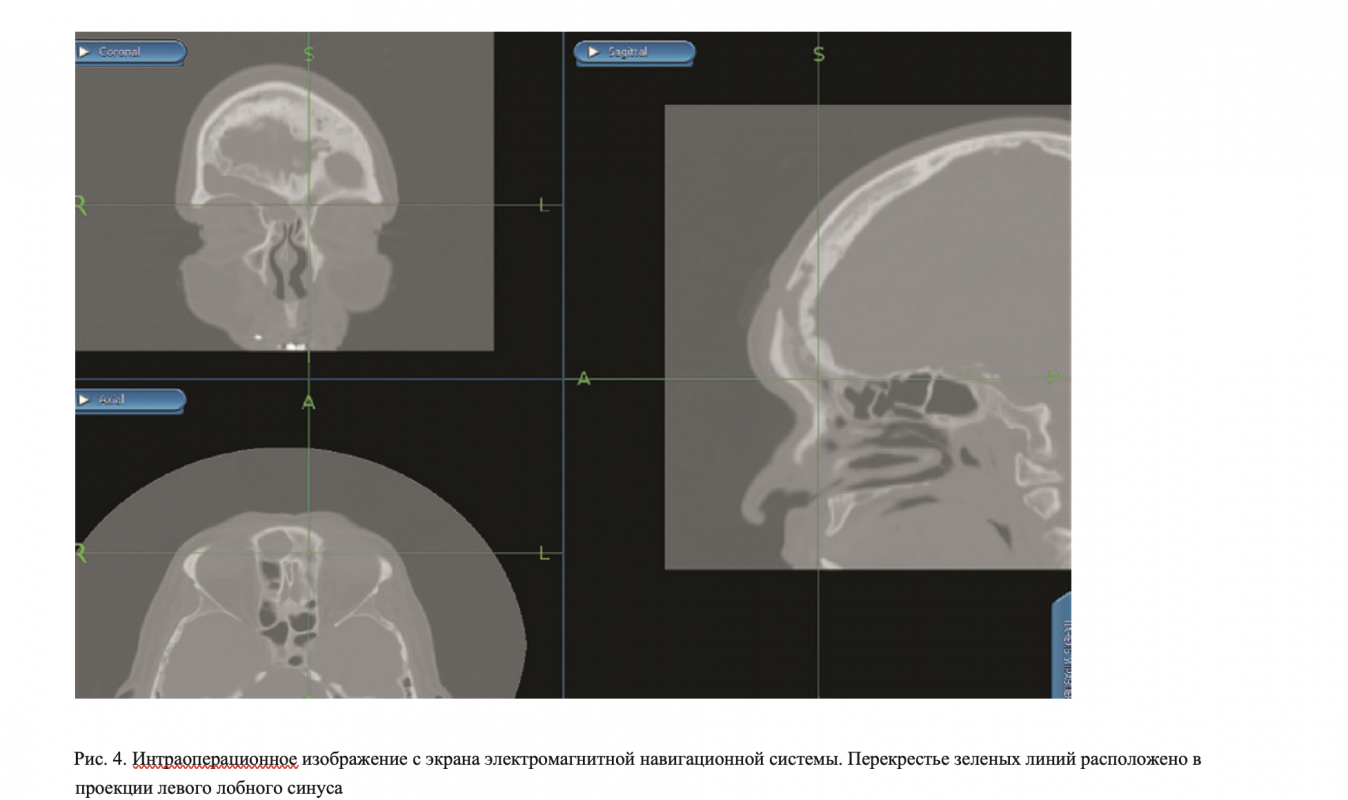
Через неделю после проведенного хирургического лечения отмечено возобновление симптоматики, появление головной боли. С учетом нарастания лейкоцитоза, усиления клинической картины было принято решение о повторном хирургическом вмешательстве. В условиях эндотрахеального наркоза с интубацией через рот и гипотензии под контролем электромагнитной навигационной станции было выполнено эндоскопическое вмешательство на структурах полости носа и околоносовых пазухах. Первым этапом в качестве доступа к структурам носолобного канала произведена подслизистая резекция перегородки носа. Следующим этапом хирургического вмешательства было вскрытие клеток решетчатого лабиринта, в просвете которых была обнаружена полипозная ткань. Поле ее удаления были расширены естественные соустья правой и левой верхнечелюстных пазух. Выполнено расширение естественного соустья правой и левой лобных пазух. В правом фронтальном синусе обнаружена межпазушная перегородка. Патологическое содержимое – вязкий густой гной, аспирирован.
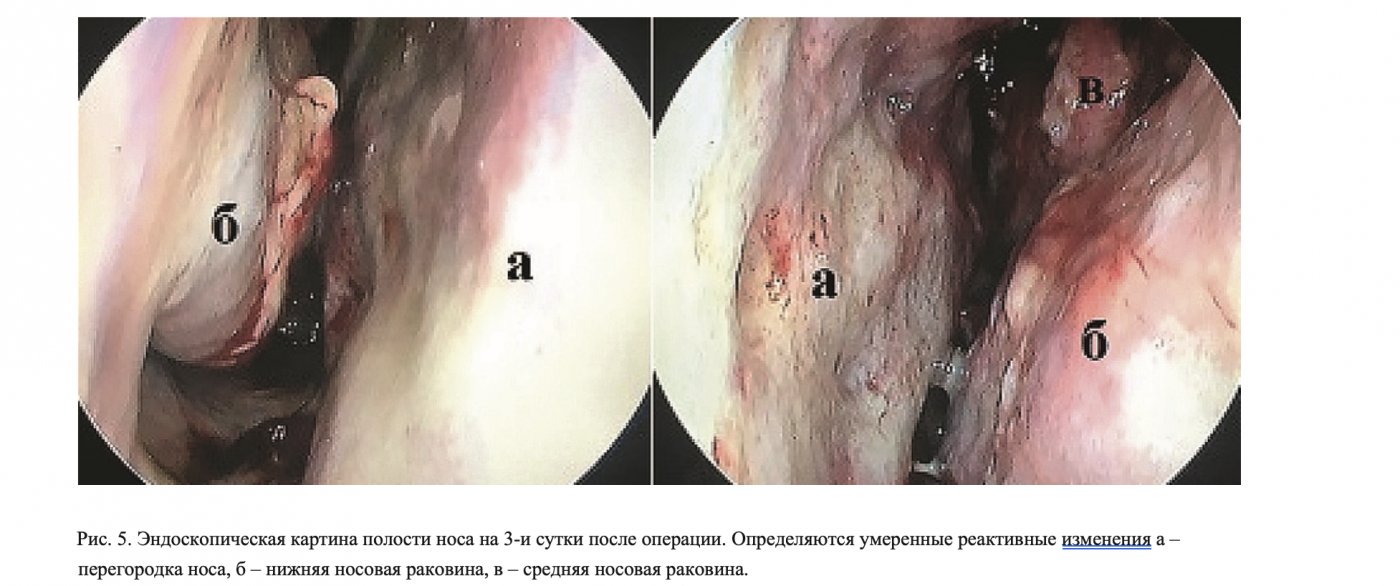
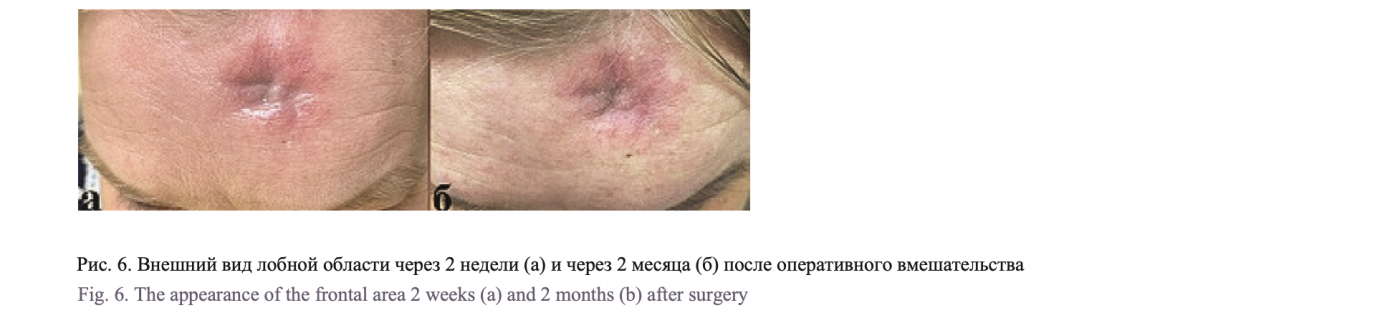
После операции выполнялся ежедневный туалет полости носа с анемизацией слизистой оболочки под эндоскопическим контролем (рис. 4–6).
Обсуждение результатов
Опухоль Потта в настоящее время имеет довольно низкую распространенность [1, 2, 4], что может быть обусловлено широким применением антибактериальных средств. Во многих случаях переход воспаления из лобной пазухи в окружающие ткани связан с травмой. Такой вариант заболевания больше характерен для детей и подростков. Дебют заболевания у данной пациентки связан с формированием свищевого хода между передней стенкой лобной пазухи и кожей. Какие-либо травматические воздействия пациентка исключала. Большую роль в диагностике опухолеподобного состояния играют лучевые методы исследования. Магнитно-резонансная томография не позволяет оценить состояние костных структур, но важна для исключения интракраниальных процессов. Патологическое содержимое сформировало абсцесс в лобной области. Наружный подход позволил дренировать патологическую полость и получить материал для гистологического исследования. Полноценное восстановление проходимости носолобного соустья и дренирование лобной пазухи удалось выполнить эндоназальным подходом. В отношении других заинтересованных околоносовых пазух проводилось пункционное лечение, а также терапия системными антибактериальными препаратами широко спектра действия. Полость фронтального синуса за счет деструкции костных стенок в результате остеомиелита была доступна при наружном доступе. Однако нарушение проходимости носолобного соустья привело к процедиву заболевания. Выбор того или иного доступа к лобной пазухе складывается из особенностей патологического процесса и наличия деструктивных изменений костной ткани, а также сохранности носолобного соустья. Поэтому допускается и применение комбинированного подхода.
После проведения наружного доступа был отмечен временный положительный эффект. Выполнение эндоскопического эндоназального вмешательства позволило полноценно провести санацию очага инфекции. Использование электромагнитной навигационной системы исключило развитие орбитальных и внутричерепных осложнений. Такая тактика рекомендована особенно в случаях реопераций, навигационная система позволяет ориентироваться с высокой точностью в структурах полости носа, околоносовых пазух и основании черепа. В данном случае ориентация в операционном поле имела ключевое значение с учетом деструкции стенок лобной пазухи, наличия мезпазушной перегородки и предыдущего хирургического лечения.
Незамедлительное выполнение КТ и координация медицинской помощи челюстно-лицевых хирургов и оториноларингологов позволили провести своевременную диагностику патологического состояния и заподозрить опухоль Потта. Пациентка была успешно пролечена: для купирования острого состояния наружным подходом и в отсроченном порядке – эндоназальным. В настоящий момент нет рецидивов головной боли, ограничения подвижности глазных яблок и любых других очаговых неврологических симптомов.
Выводы
Симптоматический комплекс, включающий головную боль, лихорадку, наличие образования в лобной области, особенно в проекции лобных пазух (надбровных дуг), может указывать на серь- езную патологию околоносовых пазух. При этом выраженность симптомов может быть снижена. В таких случаях опухоль Потта следует учитывать при дифференциальной диагностике.
Быстрая и правильная клиническая тактика, включая соответствующее обследование, имеет большое значение для оптимизации ведения пациентов и потенциально улучшает исход заболевания. Однако нарушение проходимости носолобного соустья привело к процедиву заболевания. Опыт ведения пациентки в нашем случае показал, что наиболее эффективным является внутриносовой подход с применением эндоскопической техники, сопровождаемый навигационным контролем.
ЛИТЕРАТУРА/REFERENCES
- Tattersall R. Pott’s puffy tumor. 2002;359:1060–3. doi: 10.1016/S01406736(02)08098-4.
- Akiyama K., Karaki M., Mori N. Evaluation of adult pott’s puffy tumor: Our five cases and 27 literature cases. 2012;122:2382–8. doi: 10.1002/ lary.23490.
- Stoddard T.J., Tung P., Kelly M.N. Pott’s Puffy Tumor: A Case Report. Pediatr. Health Care. 2019;33(5):585–8. doi: 10.1016/j.pedhc.2019.05.005.
- Dusu K., et al. A huge Pott’s puffy tumour secondary to pansinusitis. BMJ. Case Reports. 2019;1(4). doi: 10.1136/bcr-2019-229755.
- Tatsumi S., et al. Pott’s Puffy Tumor in an adult: a case report and review of literature. J. Nippon Med. 2016;83(5):211–4. doi: 10.1272/ jnms.83.211.
- Koltsidopoulos P., Papageorgiou E., Skoulakis C. Pott’s puffy tumor in children: a review of the literature. 2020;130(1):225–31. doi: 10.1002/ lary.27757.
- Sekine R., et al. Recurrent Pott’s Puffy Tumor Treated With Anterior Skull Base Resection With Reconstruction of the Anterolateral Thigh Flap. J. Craniofac. 2019;30(1):e94–6. doi: 10.1097/SCS.0000000000005100.
- Min H.J., Kim K.S. Frontocutaneous Fistula Secondary to Pott’s Puffy Tumor. Nose Throat J. 2019. doi: 10.1177/0145561319856858.
- Linton S., et al. Orbital abscess as a complication of Pott’s puffy tumour in an adolescent male. BMJ. Case Rep. CP. 2019;12(7):e229664. doi: 10.1136/bcr2019-229664.
- Hassan S., et al. Trauma-associated Pott’s puffy tumor: an ophthalmologic perspective. Orbit. 2019;1–3. doi: 10.1080/01676830.2019.1573909.
- Zinkevich D.N., Kapitanov D.N., Shelesko E.V., et al.: Diagnostics and endoscopic endonasal management of meningo- and meningoencephalocele. The situation of the problem nowdays. Folia Otorhinolaryngol. Pathol. Respir. 2019;25(1):15–34. [Зинкевич Д.Н., Капитанов Д.Н., Шелеско Е.В., Нерсесян М.В., Черникова Н.А., Кравчук А.Д., Данилов Г.В. , Шульц Е.И. Диагностика и эндоскопическая эндоназальная хирургия менинго- и менинго — энцефалоцеле основания черепа. Состояние вопроса на современном этапе. Folia Otorhinolaryngol. Pathol. Respir. 2019;25(1):15–34 (In Russ.).].
- Golubtsov A.K., Vasiliev V.N., Grachev N.S., Astashov V.L., Usatyuk V.V. Endoscopic technologies in surgical treatment of head and neck tumors. Head and neck. Russian Journal. 2017;S1:120. [Голубцов А.К., Васильев В.Н., Грачев Н.С., Асташов В.Л., Усатюк В.В. Эндоскопические технологии в хирургическом лечении опухолей головы и шеи. Голова и шея. Российский журнал = Head and neck. Russian Journal.. 2017;S1:120 (In Russ.)].
- Mettias B., et al. Pott’s puffy tumour: innovative technique in calvarial reconstruction. J. Laryngol. Otol. 2019;133(11):1005–8. doi: 10.1017/ S0022215119002093.
- Karpishchenko S.A., Vereshchagina O.E., Baranskaya S.V., et al.: Minimally invasive maxillary sinus approach: postop aspects. Folia Otorhinolaryngol. Pathol. Respir. 2018;24(2):4–12. [Карпищенко С.А., Верещагина О.Е., Баранская С.В., Карпов А.А. Малоинвазивный доступ к верхнечелюстной пазухе: особенности послеоперационного периода. Folia Otorhinolaryngol. Pathol. Respir. 2018;24(2):4–12 (In Russ.)]. 15. Fokkens W.J., Lund V.J., Hopkins C., Hellings P.W., Kern R., Reitsma S., Karpishchenko
S.A., et al. European position paper on rhinosinusitis and nasal polyps 2020. Rhinol. 2020;58(Suppl.29):1–464. doi: 10.4193/Rhin20.600.
- Ketenci İ., et al. The Pott’s puffy tumor: a dangerous sign for intracranial complications. Eur. Arch. Oto-rhino-laryngol. 2011;268(12):1755–63. doi: 10.1007/s00405-011-1660-5.
Поступила 25.10.19
Принята в печать 06.07.20
Received 25.10.19
Accepted 06.07.20
Вклад авторов: Карпищенко С.А.– постановка диагноза, научная идея, проведение эндоскопической операции, проверка статьи. Яременко А.И. – научная идея, проверка статьи. Петров Н.Л. – оперативное лечение, проверка статьи. Петропавловская М.Ю. – проверка статьи. Малышева Н.М. – курация пациента, проверка статьи. Болознева Е.В. – курация пациента, проверка статьи. Баранская С.В. – написание статьи. Фаталиева А.Ф. – написание статьи, ассистирование на операции, написание статьи. Карпищенко Е.С. – ассистирование на операции
Contribution of the authors: Karpishchenko S.A. – diagnosis, scientific idea, endoscopic surgery, review of the article. Yaremenko A.I. – scientific idea, verification of the article. Petrov N.L. – surgical treatment, verification of the article. Petropavlovskaya M.Yu. — checking the article. Malysheva N.M. – supervision of the patient, checking the article. Bolozneva E.V. – supervision of the patient, checking the article. Baranskaya S.V. – writing the article. Fatalieva A.F. – writing the article, assisting in operation. Karpishchenko E.S. – assisting in operation
Информация об авторах:
С.А. Карпищенко – д.м.н., профессор, заведующий кафедрой оториноларингологии с клиникой ПСПбГМУ им. акад. И. П. Павлова,
Санкт-Петербург; e-mail: karpischenkos@mail.ru. ORCID 0000-0003-1124-
1937
А.И. Яременко – д.м.н., профессор, заведующий кафедрой челюстно-лицевой хирургии ПСПбГМУ им. акад. И. П. Павлова, Санкт-Петербург; e-mail: ayaremenko@me.com. ORCID 0000-0002-7700-7724
Н.Л. Петров – к.м.н., челюстно-лицевой хирург отделения челюстнолицевой хирургии ПСПбГМУ им. акад. И. П. Павлова, Санкт-Петербург; e-mail: n_petrov@mail.ru. ORCID 0000-0001-9480-6547
М.Ю. Петропавловская – к.м.н., челюстно-лицевой хирург отделения челюстно-лицевой хирургии ПСПбГМУ им. акад. И. П. Павлова, СанктПетербург
Н.М. Малышева – к.м.н., челюстно-лицевой хирург отделения челюстнолицевой хирургии ПСПбГМУ им. акад. И. П. Павлова, Санкт-Петербург; e-mail: nadyamalysheva@mail.ru
Е.В. Болознева – к.м.н., врач-оториноларинголог оториноларинго — логического отделения НИИ ХиНМ, младший научный сотрудник оториноларингологического отдела НИИ ХиНМ, ассистент кафедры оториноларингологии с клиникой ПСПбГМУ им. акад. И. П. Павлова, Санкт-Петербург; e-mail: bolozneva-ev@yandex.ru. ORCID 0000-00030086-1997
С.В. Баранская – к.м.н., врач-оториноларинголог оториноларингологического отделения НИИ ХиНМ, младший научный сотрудник оториноларингологического отдела НИИ ХиНМ, ассистент кафедры общей врачебной практики (семейной медицины) ПСПбГМУ им. акад.
И. П. Павлова, Санкт-Петербург; e-mail: sv-v-b@yandex.ru. ORCID 0000-
0003-0871-3833
А.Ф. Фаталиева – аспирант кафедры оториноларингологии с клиникой ПСПбГМУ им. акад. И. П. Павлова, Санкт-Петербург; e-mail: aidafatalieva@yandex.ru. ORCID 0000-0001-8261-8100 Е.С. Карпищенко – аспирант кафедры челюстно-лицевой хирургии ПСПбГМУ им. акад. И. П. Павлова, Санкт-Петербург; e-mail: eskstom@gmail.com. ORCID 0000-0002-1777-5473