Для цитирования: Короткова Н.Л., Иванов С.Ю., Мураев А.А., Сафьянова Е.В. Выбор метода реконструкции у больных с последствиями ожогов лица. Голова и шея Head and neck. Russian Journal. 2018;6(1):46–51.
For citations: Korotkova N.L., Ivanov S.Yu., Muraev A.A., Safyanova E.V. Algorithm of reconstruction method selection in patients with face combustion consequences. Golova I Sheya Head and neck Russian Journal. 2018;6(1):46–51 (in Russian).
Doi: 10.25792/HN.2018.6.1.46–51
Актуальность.
Ожоги – крайне тяжелые повреждения, составляющие от 4,6 до 8,0% от общего количества травм. У большинства пострадавших преимущественно поражаются открытые участки тела – голова, шея, кисти. В результате ожогов формируются рубцовые деформации, нарушающие функции различных органов и обезображивающие пострадавшего. Рубцовый выворот век препятствует смыканию глазной щели, что влечет за собой ряд серьезных нарушений со стороны органа зрения. Рубцовое поражение носа приводит к его деформации и нарушению дыхания. Рубцовые изменения ротовой области часто вызывают микростомию, что затрудняет прием пищи, лечение зубов и проведение наркоза. Рубцы нарушают мимику лица, играющую важную роль в человеческом общении. Многообразие функций лица, сложность и уникальность его анатомических образований требуют детальных методик хирургического лечения каждого из них.
Цель. Разработать алгоритм выбора метода реконструкции в зависимости от характера рубцового поражения лица.
Материал и методы. Работа основана на результатах лечения 178 пациентов в возрасте от 1 года до 74 лет, которым выполнено 944 оперативных вмешательств по поводу рубцового поражения различных областей лица. Большинство операций (92,1%), проводившихся на лице, были направлены на реконструкцию пораженных кожных покровов. Проводили оценку состояния кожных покровов лица и слизистой оболочки полости рта. Отдельно проводили оценку эстетического состояния лица. Выполнено исследование состояния пациентов с использованием шкалы депрессии Бека и шкалы тревоги Цунга. Результаты. Проведенный анализ показал, что все поражения лица можно классифицировать в соответствии с типом поражения, основанном на оценке утраты тканей лица. Выявлено соответствие выбора метода реконструкции типу рубцового поражения. Во всех случаях удалось добиться улучшения функционального и эстетического состояния лица. Исследование психоэмоционального состояния показало значительное снижение показателей тревоги и депрессии в процессе хирургического лечения.
Заключение. Анализ рубцовых деформаций и дефектов у лиц с последствиями ожогов лица позволил выделить общие закономерности, позволившие систематизировать рубцовые поражения лица на основе утраты кожных покровов в результате перенесенного ожога. Обоснованный выбор рационального метода лечения во многом определяет конечный результат, поэтому разработанные на основе выделенных типов поражения алгоритмы позволяют выбирать оптимальные методы реконструкции.
Ключевые слова: реконструктивно-пластическая хирургия, челюстно-лицевая хирургия, ожоги.
Авторы заявляют об отсутствии конфликта интересов.
Источник финансирования. Не указан.
Для цитирования: Короткова Н.Л., Иванов С.Ю., Мураев А.А., Сафьянова Е.В. Выбор метода реконструкции у больных с последствиями ожогов лица. Голова и шея Head and neck. Russian Journal. 2018;6(1):46–51.
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Introduction. Combustions are the extremely severe injuries, ranging from 4.6 to 8.0% of the total number of traumas. Most of the victims are mostly affected on the open areas of the body — head, neck, and hands. As a result of burns, cicatricial deformations are formed that disrupt the functions of various organs and disfigure the affected person.
Cicatricial ectropion of the eyelids interrupts the eye closing and blinking, causes lacrimation, which entails a number of serious ocular violations. Scarring of the nose leads to its deformation and respiratory failure. Cicatricial changes in the oral area often cause microstomy, which makes it difficult to eat, dental treatment and anesthesia. Scars disrupt facial expressions, which play an important role in human communication. The variety of the facial features, the complexity and uniqueness of its anatomical formations require detailed methods of surgical treatment of each of them.
Aim. To develop an algorithm of reconstruction method choosing depending on the nature of the scar’s lesion.
Material and methods: The work is based on the treatment results of 178 patients, age from 1 to 74 years old, who underwent 944 surgical procedures for cicatrical lesions of various face areas. Most of the operations (92.1%) performed on the face strived to the aim of the affected zone reconstruction. The skin condition of the face and the oral mucosa were assessed. Separately, the esthetic condition of the face was also evaluated. The investigation of patients’ condition was performed with the use of the Bek depression scale and the Tsunga anxiety scale. Results. The analysis showed that all facial injuries can be classified according to the type of lesion based on the facial tissues loss evaluation. The reconstruction method suitability to the type of cicatrical lesion was revealed. In all cases, it was possible to improve the functional and aesthetic conditions of the face. The studying of the psychoemotional patients’ condition showed a significant decrease in the anxiety and depression rates during surgical treatment.
Conclusions. Analysis of cicatricial deformities and defects in individuals with consequences of face burns allowed to identify general patterns that made it possible to systematize scar lesions of a person on the basis of loss of skin as a result of a burn. The rational choice of a rational treatment method largely determines the final result; therefore, the algorithms developed on the basis of the lesion type allow choosing optimal methods and terms of reconstruction.
Authors declare no conflict of interests for this article.
For citations: Korotkova N.L., Ivanov S.Yu., Muraev A.A., Safyanova E.V. Algorithm of reconstruction method selection in patients with face combustion consequences. Golova I Sheya Head and neck Russian Journal. 2018;6(1):46–51 (in Russian).
The authors are responsible for the originality of the presented data and the possibility of publishing illustrative material – tables, drawings, photographs of patients
Ожоги – распространенные и опасные поражения, при которых преимущественно поражаются открытые участки тела [1, 2]. При обширных ожогах у 40% пострадавших формируются рубцовые деформации головы и шеи [3]. Большое количество анатомических образований, сосредоточенных на лице, многообразие рубцовых изменений, формирующихся в результате ожоговой травмы, определяют сложность реконструкции лица у пациентов с последствиями ожогов.
Разработка новых хирургических технологий: тканевой дермотензии, перемещения артериализованных тканевых комплексов, микрохирургических операций, протезирования кожных покровов свидетельствует о продолжающемся поиске в направлении улучшения результатов лечения [4–8]. Однако усилия здесь, как правило, сосредоточены на применении одной из новых технологий, часто без учета возможностей и преимуществ классических методов. Другая тенденция в реконструктивной пластике лица – разработка вопросов реконструкции отдельных анатомических образований и областей, также не позволяет устранять функциональные и эстетические проблемы лица как целостного и гармоничного образования. Один из путей решения проблемы – систематизация возникающих после ожога рубцовых изменений и определение общих принципов реконструкции, что может сделать более простым составление плана лечения.
Цель работы: разработать алгоритм выбора метода реконструкции в зависимости от характера рубцового поражения лица.
Материал и методы
Работа основана на результатах лечения 178 пациентов в возрасте от 1 года до 74 лет, которым выполнено 944 оперативных вмешательства по поводу рубцового поражения различных областей лица.
Большинство пациентов имели рубцовые поражения лица с вовлечением в процесс нескольких областей. Наиболее часто страдали области щек и подбородочная область – 92,7 и 61,2%; рубцовая деформация ротовой области наблюдалась у 53,4% пациентов. Деформации области лба и носа имели 37,1 и 37,6% пациентов соответственно. Рубцовую деформацию ушных раковин имели 38,2% пациентов, пострадавших от ожогов. Несколько реже встречались поражения глазничных областей (34,8%). Послеожоговые деформации лица у 34,2% пациентов сочетались с рубцовой контрактурой шеи, у 18,0% – с рубцовым поражением кожи волосистой части головы.
Большинство операций (92,1%), проводившихся на лице, было направлено на реконструкцию пораженных кожных покровов. Применяли различные виды пластики: свободную кожную пластику, пластику местными тканями, комбинированную кожную пластику, пластику лоскутами на питающей ножке из соседних анатомических зон (в т.ч. на сосудистой ножке), пластику кожно-жировыми, кожно-фасциальными лоскутами на питающей ножке из отдаленных участков тела, пластику свободными лоскутами с применением микрохирургической техники. При необходимости использовали предварительное растяжение тканей с помощью экспандеров. Отдельно выделили операции, направленные на реконструкцию костного и хрящевого остовов лица с использованием ауто- и аллопластических материалов и синтетических имплантатов – 14 (1,5%) случаев, коррекцию рубцов с помощью хирургической лазерной системы – 50 (5,3%) случаев и операции, выполненные по методикам, принятым в эстетической хирургии – 10 (1,1%) случаев.
Оценивали состояние кожных покровов лица и слизистой оболочки полости рта. К поражениям лица с наличием функциональных нарушений относили послеожоговые изменения (рубцы, язвы, дефекты) тканей и структур лица, вызывающие нарушения основных функций организма, а именно: зрения, дыхания, питания, слуха, речи и мимики. Отдельно проводили оценку эстетического состояния лица. Для документации состояния лица до, после и в процессе лечения проводили фотографирование пациентов. Исследования психоэмоционального состояния пациентов проводили с использованием шкалы депрессии Бека и шкалы тревоги Цунга. Полученные данные подвергались статистической обработке на персональном компьютере с использованием стандартных функций пакета программы SOFA 1.4.3, Statistica 6.1 и SPSS14.
Результаты исследования
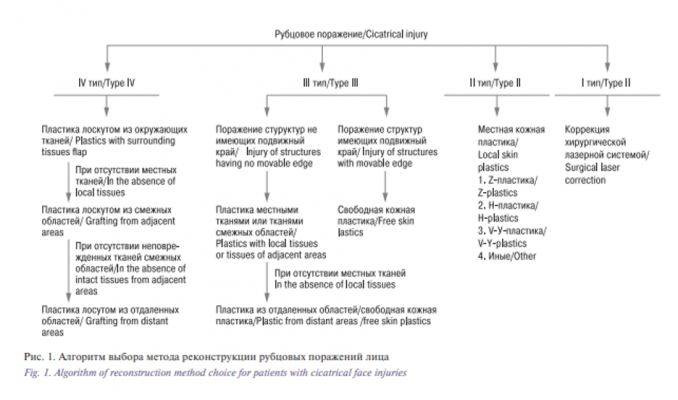
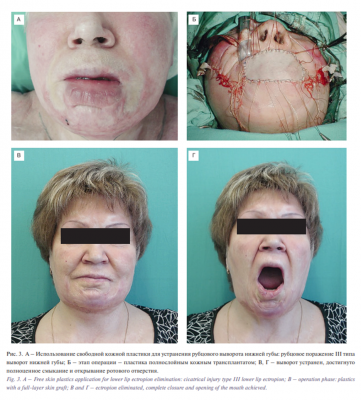
Был проведен анализ применения различных методов реконструкции кожных покровов в зависимости от особенностей поражения различных областей лица у взрослых и детей. В результате термического воздействия происходит потеря тканей, в зависимости от которой происходит заживление раны путем регенерации кожного покрова или путем образования рубца. Если гибель кожи происходит на значительном участке лица, заживление раны без кожной пластики происходит с образованием рубца и стягиванием окружающей кожи. При устранении возникшей деформации принципиально выявить размер и локализацию скрытого дефекта (утраты тканей), который может проявиться при устранении рубцового стяжения. Как правило, его размер значительно больше, чем кажется при осмотре пациента. Проведенный анализ показал, что все поражения лица можно классифицировать в соответствии с типом поражения, основанном на оценке утраты тканей [9].Тип поражения определяли следующим образом: рубцовое изменение кожи без изменения формы пораженной области лица (I тип); рубцовые изменения кожи с изменением формы, обусловленные единичными рубцами, без существенной утраты кожи пораженной области (II тип); рубцовое поражение кожи анатомического образования или области с изменением его формы, со значительной, вплоть до тотальной утратой кожи (III тип); послеожоговые дефекты тканей ((IV тип), который характеризуется повреждением анатомического образования или области с утратой кожи и глубжележащих тканей (вплоть до кости), с возможным вскрытием полостей и пазух лица. Выявлено соответствие выбора метода реконструкции типу рубцового поражения в соответствии с предложенными типами классификацией. При послеожоговых дефектах тканей (IV тип) использовали пластику сложными лоскутами (кожно-жировыми, кожно-фасциальными, кожно-мышечными). При рубцовых поражениях кожи анатомического образования или области с изменением их формы, со значительной, вплоть до тотальной утратой кожи (III тип), применяли свободную кожную пластику полнослойным трансплантатом и лоскуты из смежных областей. Поражения II типа (рубцовые изменения кожи, обусловленные единичными рубцами) устраняли одним из методов местной пластики. При рубцовом изменении кожи без изменения формы пораженной области лица (I тип) использовали хирургическую лазерную систему. Это позволило разработать алгоритм выбора метода реконструкции рубцовых поражений лица (рис. 1).
В качестве примера приводим алгоритм выбора метода реконструкции ротовой области (рис. 2).
Показана эффективность применявшихся методов реконструкции с учетом типов поражения, подтвердившая нашу гипотезу о том, что именно утрата тканей является определяющим моментом выбора метода лечения. Отдаленные результаты прослежены у 115 пациентов в сроки от 6 месяцев до 10 лет после его завершения, у детей – через 6–12 месяцев после окончания этапа лечения. Хирургическая реабилитация включала планирование оперативного лечения на основании анализа рубцового поражения лица с учетом классификации по типу утраты тканей, эстетических единиц и функциональных зон лица. Проводилась оценка возможности использования рубцовых тканей с помощью разработанных тепловизионных критериев [10].
Во всех случаях удалось добиться улучшения функционального и эстетического состояния лица. У большинства пациентов (95,7%) достигнуто устранение функциональных нарушений, только у 5 (4,3%) человек результат оценен как удовлетворительный. Эстетический результат оценен как хороший в 69,5% случаях и удовлетворительный – в 30,5%.
Исследование психоэмоционального состояния у 41 пациента показало значительное снижение показателей тревоги и депрессии в процессе хирургического лечения. Значение показателей тревоги (по шкале Цунга) и депрессии (по опроснику Бека) в процессе реконструктивного лечения снизилось с 0,69 до 0,34 и с 24,24 до 7,34 баллов соответственно.
Все пациенты положительно оценивали результаты проведенного лечения: 19 (22%) пациентов оценили результат как удовлетворительный, 62 (70%) как хороший и 7 (8%) как очень хороший. Таким образом, результат субъективной оценки оказался выше результатов оценки, что свидетельствует о значительных позитивных переменах функциональных возможностей и внешности наших пациентов.
Обсуждение
Реабилитация лиц с последствиями ожогов лица продолжает оставаться одним из самых сложных разделов пластической хирургии. Современные данные литературы [1, 7] показывают, что, несмотря на успехи пластической хирургии, включившей в свой арсенал современные и высокотехнологичные операции, далеко не всегда удается восстановить утраченную в результате ожога внешность человека. Поэтому обоснованный выбор рационального метода лечения во многом определяет конечный результат лечения. Анализ рубцовых деформаций и дефектов у лиц с последствиями ожогов лица позволил выделить общие закономерности, позволившие систематизировать рубцовые поражения лица с целью определения хирургической тактики лечения. На основе выделенных типов поражения разработан простой удобный алгоритм, позволяющий определить выбор метода реконструкции при различных видах рубцового поражения лица после ожогов. При определении алгоритма выбора видов кожной пластики для устранения послеожоговых поражений лица нужно иметь в виду, что каждая область имеет свои особенности, которые необходимо учитывать при ее хирургическом лечении. Знание этих особенностей расширяет возможности хирурга, позволяет получить оптимальный результат. Следует отметить, что результаты были получены при использовании комплексной системы реабилитации пациентов с последствиями ожогов лица, важной частью которой было использование разработанного алгоритма. Разработанный алгоритм может быть полезен при составлении клинических рекомендаций для лечения пациентов с последствиями ожогов и использован для повседневной клинической работы.
Выводы
- Созданы алгоритмы реконструктивного лечения образований и областей лица в соответствии с предложенной классификацией.
- Разработанные алгоритмы позволяют выбирать оптимальные методы реконструкции, что способствует достижению оптимальных функциональных и эстетических результатов, улучшению психо-эмоционального состояния и социальной адаптации пострадавших.
ЛИТЕРАТУРА
- Юденич В.В., Гришкевич В.М. Руководство по реабилитации обожженных. М.: Медицина, 1986. 365 с
- Чмырев И.В., Скворцов Ю.Р., Кичемасов С.Х. Проблемные ситуации при лечении глубоких ожогов лица. IV съезд комбустиологов России: Сб. науч. тр. М., 2013. С. 150–151.
- Евтеев А.А., Тюрников Ю.И., Кальянов А.В. Условия для оптимального приживления трансплантатов при активной хирургической подготовке глубоких ожогов к пластическому закрытию. Актуальные вопросы комбустиологии, реаниматологии и экстремальной медицины: Тез. докл. Респ. науч.-практ. конф. Саранск, 1996. С. 79–80.
- Ваганова Н.А. Новые хирургические способы лечения деформаций волосистой части головы, лица и шеи с применением баллонного растяжения тканей. Автореф. дис. …докт. мед. наук. М., 2006. С. 3–10.
- Шалтакова О.Х., Матеев М.А. Реконструктивные операции при послеожоговых деформациях лица и шеи. Хирургия. 2009;6:58–60.
- Храпуста А., Стружина Е., Антонов С.И. и др. Опыт использования коллагенового матрикса INTEGRADRT в лечении послеожоговых рубцовых контрактур и деформаций. VI съездкомбустиологов России: Сб. науч. трудов. М., 2013. 174 с.
- Siemionow M., Gordon C.R. Overview of guidelines for establishing a face transplant program: a work in progress. Am. J. Transplant. 2010;10(5):1290–1296.
- Grishkevich V.M. Burned unilateral half-cheek resurfacing techniques. J. Burn. Care Res. 2012;33(4):186–194.
- Короткова Н.Л., Иванов С.Ю. Хирургическая тактика лечения больных с последствиями ожогов лица. Анналы пластической, реконструктивной и эстетической хирургии. 2012;4:10–17.
- Короткова Н.Л., Воловик М.Г. СТМ. 2015;2:120–126.
Поступила 13.10.17
Принята в печать 15.11.17
REFERENCES
- Yudenich V.V., Grishkevich V.M. Guide for the rehabilitation of burned. M.: Medicine, 1986. 365 p. (In Russ.).
- Chmyrev I.V., Skvortsov Yu.R., Kichemasov S.Kh. Problem situations in the treatment of deep burns of the face. The IV Congress of Combustiologists of Russia: Sat. sci. tr. M., 2013. P. 150–151 (In Russ.).
- Evteev AA, Tyurnikov Yu.I., Kalyanov A.V. Conditions for optimal engraftment of transplants with active surgical preparation of deep burns to plastic closure. Topical issues of combustiology, resuscitation and extreme medicine: theses. doc. Rep. scientific-practical. Conf. Saransk, 1996. P. 79–80 (In Russ.).
- Vaganova N.A. New surgical methods for treating deformities of the scalp, face and neck with balloon stretching of tissues: author’s abstract. Dis. … Dr. med. sciences. M., 2006. Р. 3–10 (In Russ.).
- Shaltakova O.H., Mateev MA Reconstructive surgery for post-burn deformities of the face and neck. Surgery. 2009;
6: 58–60 (In Russ.). 6. Khrapusta A., Struzhina E., Antonov S.I. et al Experience in the use of the collagen matrix INTEGRADRT in the treatment of post-burn cicatricial contracture and deformities. VI Congress of Russian Combustiologists: Sat. Scientific. Tr. M., 2013. P. 174 (In Russ.).
- Siemionow M., Gordon C.R. Overview of guidelines for establishing a face transplant program: a work in progress. Am. J. Transplant. 2010;10(5): 1290–1296.
- Grishkevich V.M. Burned unilateral half-cheek resurfacing techniques. J. Burn. Care Res. 2012;33(4):186–194.
- Korotkova N.L., Ivanov S.Yu. Surgical tactics of treatment of patients with consequences of burns of the face. Ann. Plast. Reconstr. Aesth. Surg. 2012;4:10– 17 (In Russ.).
- Korotkova N.L., Volovik M.G. STM. 2015;2:120–126 (In Russ.). Received 13.10.17 Accepted 15.11.17
Сведения об авторах:
Н.Л. Короткова – д.м.н., профессор, заведующая кафедрой челюстнолицевой хирургии и имплантологии ФПКВ ФГБОУ ВО «НижГМА» Минздрава России, с.н.с. отделения реконструктивно-пластической хирургии ФГБОУ «ПФМИЦ», Нижний Новгород, Россия; e-mail: korotkovahome@mail.ru
С.Ю. Иванов – д.м.н., профессор, член-корр. РАН, член Британской ассоциации челюстно-лицевых хирургов, Европейской ассоциации черепночелюстно-лицевых хирургов, Президент секции СтАР «Ассоциация хирургов стоматологов и челюстно-лицевых хирургов», заведующий кафедрой челюстно-лицевой хирургии ФГБОУ ВО Первого Московского государственно университета им. И.М. Сеченова, Москва, Россия, заведующий кафедрой челюстно-лицевой хирургии и хирургической стоматологии ФГАОУ ВО «Российский университет дружбы народов», Москва, Россия; профессор кафедры челюстно-лицевой хирургии и имплантологии ФПКВ ФГБОУ ВО «НижГМА» Минздрава России, Нижний Новгород, Россия
А.А. Мураев – к.м.н., доцент кафедры челюстно-лицевой хирургии и хирургической стоматологии ФГАОУ ВО «Российский университет дружбы народов», Москва, Россия, доцент кафедры челюстно-лицевой хирургии и имплантологии ФПКВ ФГБОУ ВО «НижГМА» Минздрава России, Нижний Новгород, Россия
Е.В. Сафьянова – ассистент кафедры челюстно-лицевой хирургии и имплантологии ФПКВ ФГБОУ ВО «НижГМА» Минздрава России, Нижний Новгород, Россия
Information about the authors:
N.L. Korotkova – MD, PhD, Professor, Head of the Department of Maxillofacial Surgery and Implantology, NizhSMA, Senior Scientist of the Department of reconstructive and plastic surgery FSBEI «VFMIC», Nizhny Novgorod, Russia; e-mail: korotkova-home@mail.ru
S.Yu. Ivanov – Corresponding member. RAS, MD, PhD, professor, member of the British Association of Maxillofacial Surgeons, European Association of CranioMaxillofacial Surgeons, President of the Section of «Association of Surgeons of Dentists and Maxillofacial Surgeons», Head of the Department of Maxillofacial Surgery FSBEI First Moscow State University. Named after I.M. Sechenov, Moscow, Russia, Head of the Department of Maxillofacial Surgery and Surgical Stomatology, FSBEI «Russian University of People’s Friendship», Moscow, Russia; Professor of the Department of Maxillofacial Surgery and Implantology, FSBI NizhSMA, Nizhny Novgorod, Russia
A.A. Muraev – MD, Associate Professor of the Department of Maxillofacial Surgery and Surgical Dentistry, FSBEI «Russian University of People’s Friendship», Moscow, Russia, associate professor of the Department of Maxillofacial Surgery and Implantology, FSBI NizhSMA, Nizhny Novgorod, Russia;
E.V. Safyanova – Assistant of the Department of Maxillofacial Surgery and Implantology, FSBI «NizhSMA», Nizhny Novgorod, Russia