Для цитирования:
Тахчиди Х.П., Тахчиди Е.Х., Мовсесян М.Х. Офтальмологические осложнения после инъекций дермальных филлеров. Голова и шея. Российский журнал=Head and neck. Russian Journal. 2020;8(4):31–37
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
For citation:
Takhchidi Kh.P., Takhchidi E.Kh., Movsesian M.Kh. Ophthalmic complications after dermal filler injections. Head and neck. Russian Journal. 2020;8(4):31–37 (In Russian).
The authors are responsible for the originality of the data presented and the possibility of publishing illustrative material – tables, figures, photographs of patients.
Согласно статистическим данным, в последние годы наблюдается заметный рост применения экзогенных и аутологичных филлеров при проведении эстетических процедур в клинической практике врача дерматолога-косметолога и пластического хирурга. Вместе с их ростом возрастает и рост числа случаев осложнений. Среди них легкие, такие как отек, кровоподтеки, деформация поверхности и присоединение инфекции. А также более серьезные осложнения: кожные, сосудистые и со стороны органа зрения. Несмотря на то что последнее из перечисленного встречается на практике не так часто, не стоит недооценивать риск развития данного осложнения, т.к. оно может привести к необратимой потере зрения. Мы провели систематический обзор научных статей базы данных PubMed, e-Library, Scopus c целью объяснить причины и механизмы возникновения офтальмологических осложнений после введения эстетических филлеров, а также выяснить максимально эффективные алгоритмы по их профилактике и лечению.
Ключевые слова: филлеры, окклюзия центральной артерии сетчатки, слепота, острые сосудистые осложнения, артериальная эмболия, эмболизация, ятрогенные осложнения, контурная пластика, пластическая хирургия, осложнения эстетической медицины, ятрогенная потеря зрения
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Работа выполнена без спонсорской поддержки
According to statistics, in recent years, there has been a noticeable increase in the use of exogenous and autologous fillers during aesthetic procedures in the clinical practice of a dermatologist-cosmetologist and a plastic surgeon. The growing incidence of complications correlates with the fillers usage increase. Among them are mild cases, such as: edema, ecchymoses, deformation of surface and infection. And also more serious complications: skin, vascular and ocular. Despite the fact that the latter ones are not so common in practice, the risk of developing these complications should not be underestimated, since they can lead to blindness. We conducted a systematic review of the scientific articles from the PubMed, e-Library, Scopus databases in order to explain the causes and mechanisms of ophthalmic complications after the injection of aesthetic fillers, as well as to find out the most effective algorithms for prevention and treatment.
Key words: fillers, occlusion of the central retinal artery, blindness, acute vascular complications, arterial embolism, embolization, iatrogenic complications, contour plastics, plastic surgery, complications of aesthetic medicine, iatrogenic vision loss
Conflicts of interest. The authors have no conflicts of interest to declare.
Funding. There was no funding for this study.
В связи с ростом востребованности инъекционных процедур растет число осложнений, в т.ч. и офтальмологических. В связи с этим офтальмологи стали часто сталкиваться с последствиями косметологического воздействия на лице. Самым опасным из офтальмологических осложнений считается слепота, в большинстве случаев необратимая [1–4].
Впервые потеря зрения после инъекции филлеров была описана Вон Бахромом более 50 лет назад после инъекций гидрокортизона в кожу головы для лечения алопеции. А первый случай необратимой потери зрения после инъекции дермальных филлеров, вызвавшей окклюзию центральной артерии сетчатки (ЦАС), зарегистрирован в 1988 г. [5].
На возникновение осложнений со стороны глаз влияют различные факторы, такие как сложная сеть кровоснабжения лица, техника проведения инъекции, калибр выбранной иглы, опытность врача [6–7]. Кровоснабжение лица достаточно сложное, разветвленное, с различными анастомозами и сильно варьируется в зависимости от индивидуальных особенностей [8]. Если говорить о глазной артерии, то, как известно, она является первой внутричерепной ветвью внутренней сонной артерии. Паттерн ее разветвления сложен и уникален не только для отдельных лиц, но и для глаз одного и того же человека. В общей сложности можно сосчитать 13 ветвей глазной артерии, среди которых центральная артерия сетчатки, короткие и длинные задние ресничные артерии, слезная артерия, мышечные ветви к экстраокулярным мышцам, нижняя и верхняя вековые артерии, надблоковая, надглазничная и дорсальная носовая артерии [7–9].
Надблоковая артерия, конечная ветвь глазной артерии, после прохождения орбитальной перегородки образует сеть с множественными анастомозами с окружающими ветвями. Дорсальная артерия носа – другая терминальная ветвь глазной артерии, образует важный анастомоз с угловой артерией, ветвью лицевой артерии от наружной сонной артерии. Исследования показывают, что надблоковая артерия часто вовлечена в механизм возникновения потери зрения вследствие инъекций дермальных филлеров.
Одним из наиболее часто визуализируемых ангиографией является анастомоз между средней менингеальной артерией и слезной артерией через ее возвратную менингеальную ветвь. Описаны анастомозы между системой слезной артерии со скулоорбитальной артерией, с глубокой височной артерией, орбитальной ветвью подглазничной артерии [9–10]. Отмечены случаи, при которых глазная артерия отходит от средней менингеальной артерии, являющейся ветвью наружной сонной артерии. При этом эмболы могут попасть в глазную артерию из лобной ветви поверхностной височной артерии через систему наружной сонной артерии. Кроме того, скуло-орбитальная артерия, отходящая от поверхностной височной артерии, имеет анастомоз с ветвью глазной артерии [11].
Что касается височной области, то в зависимости от индивидуальных особенностей могут существовать некоторые аномальные анастомозы между лобной ветвью поверхностной височной артерии и надглазничной артерией (или надблоковой артерией), что может способствовать легкому перемещению филлера в глазную артерию. Даже небольшое количество наполнителя , попадающего в глазную артерию, может вызвать окклюзию центральной артерии сетчатки, что приводит к необратимой утрате зрения [12].
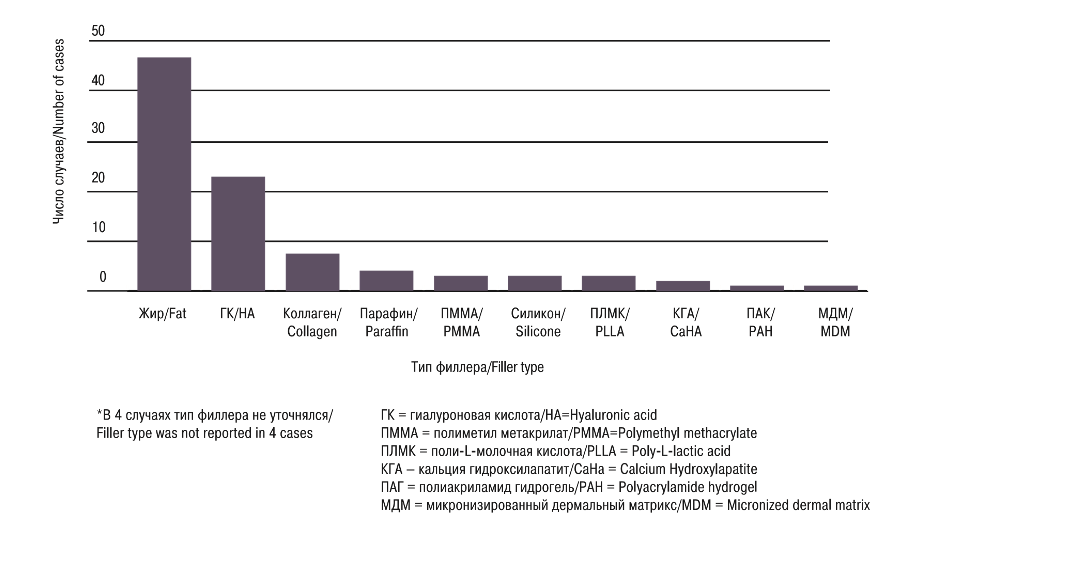
Все это усложняет разграничение «безопасных зон» для инъекций. Согласно проведенному статистическому обзору, наиболее частыми зонами локализации инъекции, при которых происходит окклюзия глазной артерии, являются глабелла, носовая область (латеральная и дорсальная носовые артерии), носогубная складка (надблоковая и надглазничная артерии) и лоб [13], а в более редких случаях – носослезная область, скуло-орбитальная, щечная (лицевая, угловая и подглазничная артерии) височная область (поверхностная височная артерия) и область нижней губы [1–4, 8, 11] (рис. 1).
Многие исследователи считают, что общепринятым патофизиологическим механизмом поражения органа зрения при проведении инъекционных эстетических процедур является ретроградная окклюзия частицами филлера артерий и артериол, кровоснабжающих орбитальную область. Различные эксперименты, проведенные на животных, подтверждают данный механизм. Они показали наличие анастомозов между сосудами лица (лицевая артерия) и системой глазной артерии, что в свою очередь служит мощным доказательством теории ретроградной эмболии. Ученые, провели эксперимент in vivo на кроликах. Производилось иссечение одной и той же стороны лица и глазного яблока, чтобы визуализировать лицевую артерию и сетчатку. Шприц, наполненный метиленовым синим, вводили в лицевую артерию со скоростью выше среднего. Если происходило окрашивание склеры, то результат считался положительным и объяснялся попаданием красителя в систему глазной артерии. По результатам, положительный результат наблюдался у одного из 20 кроликов [11, 14, 15].
Механизм артериальной эмболизации сложен и характеризуется высоким давлением, создаваемым вводимым препаратом в ограниченные компартменты лица [12]. Наиболее часто филлер непреднамеренно вводится в поверхностные артериальные сосуды средней и верхней третей лица. Сосуды данных областей являются конечными (терминальными) ветвями глазной артерии (скуло-темпоральная, скулолицевая, надглазничная, надблоковая артерии, артерия спинки носа, угловая артерия носа). Артерия сетчатки глаза и задние цилиарные артерии являются проксимальными ветвями глазничной артерии. При проникновении кончика иглы или канюли через стенку терминальных ветвей введение филлера в условиях высокого давления, приложенного к плунжеру, может способствовать преодолеванию систолического давления и перемещению эмбола проксимально вдоль глазной артерии, т.е. по пути минимального сопротивления, когда давление в момент введения препарата превышает артериальное давление. В тот момент, когда давление на плунжер прекращается, систолическое артериальное давление переносит эмбол дистально в центральную артерию сетчатки или другие ветви глазной артерии. Поскольку это артерии мелкого калибра, не требуется большого объема филлера, чтобы заблокировать кровообращение сетчатки и привести к слепоте. Потеря зрения наблюдается в случае, если эмбол филлера не доходит до места отхождения глазной артерии от внутренней сонной артерии. Если давление, оказанное хирургом, еще больше и длительнее, то эмбол может попасть во внутреннюю сонную артерию, продвинуться с током крови в переднюю, средние или задние мозговые артерии, приводя к возникновению инфаркта или ишемического инсульта головного мозга [1, 2, 11, 14–16].
Помимо этого огромную роль в возникновении ретроградной закупорки сосудов играют физико-химические свойства наполнителей мягких тканей, например размер частиц [1–3, 11, 17]. В качестве наполнителей мягких тканей используют гиалуроновую кислоту, гидроксипарат кальция, полиметилметакрилат, поли-L-молочную кислоту, а также аутологичный жир [2, 17]. Согласно статистическому анализу, проведенному американским обществом дерматологов, чаще случаи слепоты регистрируются при использовании в качестве филлера аутологичного жира, который является наиболее вязким материалом, имеющим самый высокий риск диффузной окклюзии на уровне глазной артерии и худший прогноз. На втором месте – инъекции гиалуроновой кислоты, далее полиметиметакрилата, гидроксипарата кальция [13, 18].
Тип артериальной окклюзии может быть дополнительно подразделен на диффузный или локализованный в зависимости от расположения окклюзии: произошла ли она в магистральной артерии (глазная артерия, задняя цилиарная артерия или центральная артерия сетчатки) или в терминальных ветвях [18]. Многие клинические случаи описывают одновременное появление внезапной боли в глазах и резкое снижение зрения, вплоть до слепоты, после, а иногда и во время проведения процедуры [16].
Но все же клинические проявления зависят от артерии, в которой произошла закупорка, в связи с этим окклюзии можно классифицировать на шесть подтипов: окклюзия глазной артерии, генерализованная окклюзия задней цилиарной артерии, центральной артерии сетчатки (ЦАС), ветвей ЦАС, передняя ишемическая оптическая невропатия и задняя ишемическая оптическая невропатия [9, 19].
Окклюзия глазной артерии приводит к более разрушительным последствиям: нарушению перфузии всей сетчатки и сосудистой оболочки, тогда как клиническая картина окклюзии ветвей ретинальной артерии может варьироваться в зависимости от области [19].
Чаще всего окклюзия сосудов из бассейна глазной артерии одностороняя, однако описаны случаи билатерального поражения. Впервые билатеральное поражение глаз, сопровождающееся двусторонней ишемией переднего сегмента, общей офтальмоплегией, окклюзией глазной артерии с некрозом кожи и двусторонней слепотой, было описано корейскими офтальмологами в 2013 г. у 30-летнего мужчины после коррекции спинки носа гидроксипаратом кальция [20].
Окклюзия центральной артерии сетчатки имеет тенденцию вызывать диффузный внутренний отек сетчатки с вишневокрасным пятном при офтальмоскопии. Было показано, что необратимое повреждение происходит всего за 90 минут окклюзии при отсутствии лечения. У 20% пациентов имеется цилио- ретинальная артерия, которая может обеспечить сохранение центрального зрения, несмотря на окклюзию ЦАС [15, 21].
Известен случай развития острой средней парацентральной макулопатии вследствие окклюзии ЦАС после инъекций косметических филлеров с ипсилатеральной стороны у 35-летней женщины. Сразу после инъекции аутологичного жира она отметила внезапную потерю зрения до счета пальцев у лица. Осмотр глазного дна выявил отечный проминирующий диск зрительного нерва с множественными окклюзиями ветвей ЦАС. Флуоресцентная ангиография подтвердила окклюзию ветвей ЦАС вместе с очаговым инфарктом хориоидеи в макуле. Оптическая когерентная томография продемонстрировала высветление супратемпоральной области на уровне глубокого капиллярного сплетения, которое соответствует острому парацентральному поражению макулопатии. Исследователи пришли к выводу, что такая клиническая картина, может произойти на фоне окклюзии сосудов глубокого капиллярного сплетения [22]. Окклюзия задних коротких цилиарных артерий может вызывать вариабельную хориоидальную и наружную ишемию сетчатки [21]. Корейскими докторами был описан первый случай окклюзии задней короткой цилиарной артерии у женщины 41 года, вызванной инъекцией гиалуроновой кислоты в лобную область. Спустя 7 часов после процедуры появились жалобы на снижение зрения (до отсутствия светоощущения), отек и птоз века правого глаза, синюшность кожи лица. По данным офтальмоскопии глазного дна сетчатка была розовая, диск зрительного нерва отечный. По данным флуоресцентной ангиографии выявлено несколько дефектов наполнения хориоидеи и поздняя гиперфлуоресценция. Таким образом, была диагностирована окклюзия правой задней цилиарной артерии и эмболическая окклюзия лицевых артерий. Благодаря проведенному лечению состояние пациентки улучшилось, зрение восстановилось до движения рук у лица. Инъекция была сделана в лобную область, где, как известно, проходят ветви надглазничной артерии, надблоковой артерии и дорсальной носовой артерии [23].
Задняя цилиарная артерия является основным источником кровоснабжения диска зрительного нерва, окклюзия его ветвей может привести к ишемической оптической невропатии или хориоидальной ишемии [9, 23].
Предполагается, что обструкция кровоснабжения верхних и нижних мышечных ветвей, приводящая к ишемии экстраокулярных мышц или иннервирующих нервов, является причиной офтальмоплегии и косоглазия [24].
Движение глаз восстанавливается у большинства пациентов. Однако в связи с отсутствием светоощущения у части пациентов может развиться сенсорное косоглазие, требующее оперативного вмешательства [24, 25].
Результаты статистического опроса, проведенного Корейским обществом ретинологов, показали, что офтальмоплегия первоначально присутствует у 50% пациентов с ятрогенной окклюзией глазной артерии и ее ветвей после инъекций лицевых филлеров. У 77% пациентов после проведенного лечения движение глаз восстанавливается полностью. У 23% пациентов исследователи отметили неполное восстановление движения, что объяснили наличием участков очаговых инфарктов в бассейне левой средней мозговой артерии и передней мозговой артерии, выявленных по данным магнитно-резонансной томографии головного мозга [26].
Различные глазные признаки и симптомы могут возникать вследствие окклюзии сосудов и их ветвей, снабжающих веки, слезную железу, конъюнктиву и параорбитальную жировую клетчатку [27].
При появлении у пациента жалоб на боль или потерю зрения следует незамедлительно прекратить инъекцию и обратиться к офтальмологу [1–4, 11, 16]. На самом деле не существует безопасного, надежного лечения ятрогенной эмболии сетчатки. Тем не менее теоретически терапия должна быть направлена на снижение внутриглазного давления для вытеснения эмбола в более периферические сосуды кровообращения сетчатки, увеличения перфузии сетчатки и доставки кислорода к гипоксическим тканям [28].
По результатам анализа литературных данных можно вывести единый алгоритм действий, который включает [1–6, 11, 13, 14, 16, 18–20, 29]:
- Срочное прекращение выполнения запланированной процедуры и любых других манипуляций.
- До момента получения специализированной медицинской помощи длительный массаж поможет вытеснить эмболический пузырек с помощью быстро изменяющегося внутриглазного давления, тем самым изменяя давление и поток крови в артериях. Увеличение внутриглазного давления может стать причиной расширения ретинальных артериол и их разрыва, что увеличит скорость движения крови. Массаж глаз выполняется при закрытых глазах и запрокинутых вверх зрачках. Такой массаж должен продолжаться до момента госпитализации. Есть мнение, что если массаж остановить, то эмболия может привести к более выраженным нарушениям, поэтому рекомендуют длительное высокочастотное проведение массажа (до 3 часов).
В обзоре, проведенном Lazzeri, описаны только 2 пациента с улучшением состояния в результате корректирующих действий, этой цифры недостаточно, чтобы заявлять, что такие действия эффективны Согласно их выводам, массаж глаз следует применять только для принудительного поддержания микроциркуляции.
- Гипотезивная терапия, инстилляция капель тимолола 0,5%, применение диуретиков перорально.
- Тепловая компрессия пораженной зоны с целью вазодилатации.
- Подкожное введение эноксипарина или пероральное применение ацетилсалициловой кислоты (при отсутствии противопоказаний). Ацетилсалициловая кислота необходима для ускорения внутрисосудистого фибринолиза и нормализации воспалительной гиперреактивности. Рекомендованная доза 325 мг перорально в сутки в течение 7–14 дней.
- Назначение профилактической противовирусной и противобактериальной терапии в виде комбинаций цефтриаксона и ацикловира.
- Трехчасовой курс аппликаций 2% нитроглицериновой мази на пораженную зону с перерывами в 5–15 минут с учетом самочувствия пациента. Локальные аппликации способствуют расширению сосудов и перераспределению кровотока, что может способствовать направлению кровотока в зону ишемии.
- Курс гипербарической оксигенации проводят по показаниям при некротических процессах. Он приводит к расширению артериол сетчатки и увеличению количества кислорода, доставляемого в ишемические участки.
Описан случай применения гипербарической оксигенации у пациента с окклюзией центральной вены сетчатки в комбинации с окклюзией цилиоретинальной артерии. Ежедневные двухчасовые сеансы гипербарической оксигенации при 253 кПа в течение 14 дней позволили восстановить остроту зрения с 0,1 до 1,0. Однако у этого пациента не было ятрогенной причины окклюзивного события. Пациенты с обструкцией глазной артерии гиалуроновой кислотой, обработанной гипербарическим кислородом, не продемонстрировали улучшения зрительных результатов [27, 28].
- Начать курс лечения метилпреднизолоном с целью уменьшить проявления воспалительной реакции в ишемизированной ткани. Высокие дозы пероральных кортикостероидных препаратов в течение 4–5 дней (60 мг) облегчает симптоматику в результате снижения уровня отека и вторичной компрессии.
- Назначить ингибитор фосфодиэстеразы 5-го типа с целью ингибирования деградации циклического гуанозин-монофосфата, что способствует расслаблению мышечной стенки сосуда и улучшенной вазодилатации, курс 14 дней.
Для лучшего запоминания, российские коллеги предложили ввести акроним СТАП ТРОМБ [29]:
- С – Срочное прекращение процедуры.
- Т – Тепловая компрессия.
- А – Ацетилсалициловая кислота.
- П– Профилактическая противовирусная и противобактериальная терапия.
- Т – Трехчасовая аппликация 2% нитроглицериновой мази.
- Р – Раствор гиалуронидазы.
- О – Оксигенация гипербарическая.
- М – Метилпреднизолон.
- Б – Блокатор фосфодиэстеразы 5-го типа.
Выполнение данного алгоритма направлено на улучшение кровоснабжения ишемизированных тканей при наличии артериального эмбола [28, 29].
Этиопатогенетическое лечение доступно лишь в случаях применения в качестве филлера препаратов гиалуроновой кислоты, т.к. введение гиалуронидазы позволяет растворить эмбол с восстановлением кровотока в пораженных тканях. Применение гиалуронидазы оправдано в случаях артериальной эмболизации филлерами на основе гиалуроновой кислоты. Препарат оказывает ферментативное расщепление полимеров гиалуроновой кислоты [30].
Согласно новым рекомендациям Lorenzi, подбор дозировки гиалуронидазы должен основываться на площади пораженных зон и выраженности: чем больше площадь повреждения, тем больше препарата нужно ввести [30].
Офтальмологи из Китая выявили положительный эффект у 42% пациентов выборки при применении внутриартериального тромболизиса урнокиназой, в особенности в комбинации с гиалуронидазой [31].
Терапия ятрогенной слепоты вследствие эмболии обычно оказывается безуспешной. Доказано, что для восстановления функции сетчатки ее кровообращение должно быть оперативно восстановлено в течение 90 минут.
Несмотря на то что улучшение остроты зрения случается довольно редко, случаи нарушения параокулярных признаков, таких как птоз и офтальмоплегия, у большинства пациентов полностью восстанавливаются [13].
Многие специалисты как офтальмологи, так и пластические хирурги, считают, что профилактика чрезвычайно важна и более эффективна по сравнению с лечением.
По данным проведенного нами анализа, следующие рекомендации играют важную роль в профилактике осложнений
[6, 16, 18, 29–31]:- Использовать тупые канюли или иглы с малым диаметром отверстия, вместо игл с большими отверстиями.
- Перед проведением процедуры использовать адреналин, чтобы добиться сужения сосудов и избежать непреднамеренного попадания в стенку сосуда.
- Использование мелких шприцов поможет избежать высокого давления на поршень.
- Не следует проводить инъекции в ранее травмированную область.
- После введения иглы оттягивание поршня позволит убедиться в отсутствии повреждения сосудов. Вводить филлер следует медленно и в малых количествах.
- По некоторым рекомендациям, сжатие области переносицы или орбитального ободка также имеет большое значение в профилактике ретроградной эмболии. Например, при введении филлеров в области носа рекомендуют одномоментно надавливать на переносицу, при инъекциях в области лба – на надглазничную вырезку, а в области носогубной складки – на носовую сторону.
Таким образом, современная офтальмологическая практика неразрывно связана с современными методами лечения эстетической медицины, осложнения которых могут отразиться на органе зрения. Поскольку оптимальное лечение осложнений остается отрытым вопросом в области эстетической медицины, точное понимание топографии сосудов в «зонах безопасности», механизма развития острых сосудистых осложнений, техники введения филлеров имеют решающее значение для снижения риска их развития.
Хирурги и пациенты должны знать о разрушительных осложнениях после косметических инъекций лицевого филлера. Как косметологи и пластические хирурги, так и офтальмологи должны быть полностью осведомлены о признаках и симптомах, связанных с осложнениями после введения филлеров, и быть готовы их лечить.
ЛИТЕРАТУРА/REFERENCES
- Jolly R., Bhalla M., Zakir R., Joshi N. Visual loss from dermal fillers. J. Ophthalmol. 2019;112067211985585. doi: 10.1177/1120672119855856.
- Kapoor K.M., Kapoor P., Heydenrych I., Bertossi D. Vision Loss Associated with Hyaluronic Acid Fillers: A Systematic Review of Literature. Plast. Surg 2019. doi: 10.1007/s00266-019-01562-8.
- Lee W., Koh I., Oh W., Yang E. Ocular complications of soft tissue filler injections: A review of literature. Cosmetic Dermatol. 2020;19(4):772–81. doi: 10.1111/jocd.13213.
- Tran A.Q., Staropoli P., Rong A.J. Filler-Associated Vision Loss Revision Facial Plastic Surgery: Correcting Bad Results. 2019;27(4):557–64. doi: 10.1016/j.fsc.2019.07.010.
- Trubilin V.N., Polunina E.G., Kurenkov V.V., Angelova D.V., Kapkova S.G., Chinenova K.V. influence of cosmetic procedures in the periorbital region on the organ of vision: literature review. 2018;15(3):233–41. [Трубилин В.Н., Полунина Е.Г., Куренков В.В., Анджелова Д.В., Капкова С.Г., Чиненова К.В. Влияние косметологических процедур в периорбитальной области на орган зрения: обзор литературы. Офтальмология. 2018;15(3):233–41. doi: 10.18008/1816-5095-2019-2236-243 (In Russ.)].
- Chatrath V., Banerjee P.S., Goodman G.J. Soft-tissue Filler–associated Blindness: A Systematic Review of Case Reports and Case Serieslast Reconstr. Glob. Open 2019;7:1–13, doi: 10.1097/GOX.0000000000002173.
- Cotofana S., Lachman N. Arteries of the face and their relevance for minimally invasive facial procedures: An anatomical review. Reconstr. Surg. 2019;143:416–26, doi: 10.1097/PRS.0000000000005201.
- Palomar-Gallego M.A., Gómez-Esquer F., Gómez-Sánchez S.M., DíazGil G., Linares García-Valdecasas R. Influence of the Topographic Vascular Distribution of the Face on Dermal Filler Accidents. 2019;235(2):156–63. doi: 10.1159/000495292.
- Bertelli E., Regoli M., Bracco S. An update on the variations of the orbital blood supply and hemodynamic. Radiol. Anat. 2017;39(5):485–96.
doi: 10.1007/s00276-016-1776-9.
- Khan T.T., Colon-Acevedo B., Mettu P., DeLorenzi C., Woodward J.A. An Anatomical Analysis of the Supratrochlear Artery: Considerations in Facial Filler Injections and Preventing Vision Loss. Surg. J. 2017;37(2):203– 8. doi: 10.1093/asj/sjw132.
- Li X., Du L., Lu J.J. A Novel Hypothesis of Visual Loss Secondary to Cosmetic
Facial Filler Injection. Ann. Plast. Surg. 2015;75(3):258–60. doi: 10.1097/
SAP.0000000000000572
- Juhász M.L., Marmur E.S. Temporal fossa defects: techniques for injecting hyaluronic acid filler and complications after hyaluronic acid filler injection. Cosmet. Dermatol. 2015;14(3):254–9. doi: 10.1111/jocd.12155.
- Beleznay K., Carruthers J.D.A., Humphrey S., Jones D. Avoiding and Treating Blindness From Fillers. Surg. 2015;41(10):1097–117. doi: 10.1097/dss.0000000000000486.
- Cho K.H., Dalla Pozza E., Toth G., Bassiri Gharb B., Zins J.E. Pathophysiology Study of Filler-Induced Blindness. Surg. J. 2019;39(1):96–106. doi: 10.1093/asj/sjy141.
- Zheng H., Qiu L., Liu Z., et al. Exploring the Possibility of a Retrograde Embolism Pathway from the Facial Artery to the Ophthalmic Artery System
In Vivo. Aesthet. Plast. Surg. 2017;41(5):1222–7. doi: 10.1007/s00266-017-
0877-0
- Rzany B., DeLorenzi C. Understanding, Avoiding, and Managing Severe Filler Complications. Reconstr. Surg. 2015;136(Suppl. 5.):196–203. doi: 10.1097/PRS.0000000000001760.
- Cohen E., Yatziv Y., Leibovitch I., et al. A case report of ophthalmic artery emboli secondary to Calcium Hydroxylapatite filler injection for nose augmentation- long-term outcome. Ophthalmol. 2016;16:98. doi: 10.1186/s12886-016-0276-3.
- Prado G., Rodríguez-Feliz J. Ocular Pain and Impending Blindness During Facial Cosmetic Injections: Is Your Office Prepared? Plast. Surg. 2017;41(1):199–203. doi: 10.1007/s00266-016-0728-4.
- Kim Y.J., Choi K.S. Bilateral blindness after filler injection. Plast. Reconstr. Surg. 2013;131(2):298e–9. doi: 10.1097/PRS.0b013e318278d6e1.
- In Ho Bae, Min Sung Kim, Hoon Choi, Chan Ho Na,Paracentral acute middle maculopathy associated with retinal artery occlusion after cosmetic filler injection. Cases Brief Rep, 2017;11:S216–8. doi: 10.1097/ ICB.0000000000000466.
- Hu X.Z., Hu J.Y., Wu P.S., Yu S.B., Kikkawa D.O., Lu W. Posterior Ciliary Artery Occlusion Caused by Hyaluronic Acid Injections Into the Forehead:
A Case Report. Med. (Baltimore). 2016;95(11):e3124, pp. 1-4. doi:10.1097/ MD.0000000000003124.
- Jolly R., Bhalla M., Zakir R., Joshi N. Visual loss from dermal fillers [published online ahead of print, 2019 Jun 12]. J. Ophthalmol. 2019;1120672119855856. doi: 10.1177/1120672119855856.
- Kim A., Kim S.H., Kim H.J., et al. Ophthalmoplegia as a complication of cosmetic facial filler injection. Acta Ophthalmol. 2016;94(5):e377–9. doi: 10.1111/aos.12893.
- Yang H.K., Lee Y., Woo S.J., et al. Natural Course of Ophthalmoplegia after Iatrogenic Ophthalmic Artery Occlusion Caused by Cosmetic Filler Injections. Plast. Reconstr. Surg. 2019;144(1):28e–34. doi: 10.1097/ PRS.0000000000005702.
- Haneke E. Managing Complications of Fillers: Rare and Not-So-Rare. Cutan. Aesthet. Surg. 2015;8(4):198–210. doi: 10.4103/0974-2077.172191.
- Joganathan V., Shah-Desai S. Awareness of management of hyaluronic acid induced visual loss: A British National Survey [published online ahead of print, 2020 Feb 17]. Eye (Lond). 2020;10.1038/s41433-020-0810-7. doi: 10.1038/ s41433-020-0810-7.
- Hwang K. Hyperbaric Oxygen Therapy to Avoid Blindness From Filler Injection. Craniofac. Surg. 2016;27(8):2154–5. doi: 10.1097/ SCS.0000000000003089.
- Celebi A.R., Kilavuzoglu A.E., Altiparmak U.E., Cosar C.B., Ozkiris A. Hyperbaric oxygen for the treatment of the rare combination of central retinal vein occlusion and cilioretinal artery occlusion. Diving Hyperb. Med. 2016;46(1):50–3.
- Sinelnikov M.E., Babaeva J.V., Startseva O.I., Burdin S.A. Acute vascular complications after facial contouring. Mechanisms of development, methods of prevention and treatment. Golova i sheya. Rossijskij zhurnal = Head and neck. Russian Journal. 2020;8(1):63–6. [Синельников М.Е., Бабаева Ю.В., Старцева О.И., Бурдин С.А. Острые сосудистые осложнения после контурной пластики лица. Механизмы развития патологии, методы профилактики и лечения. Голова и шея.
- Российский журнал=Head and neck. Russian Journal. 2020;8(1):63–8. doi: 10.25792/HN.2020.8.1.63–68 (in Russ.)].
- DeLorenzi C. New High Dose Pulsed Hyaluronidase Protocol for Hyaluronic Acid Filler Vascular Adverse Events. Aesthet . Surg. J. 2017;37(7):814–25. doi: 10.1093/asj/sjw251.
- Zhang L.X., Lai L.Y., Zhou G.W., et al. Evaluation of Intraarterial Thrombolysis in Treatment of Cosmetic Facial Filler-Related Ophthalmic
Artery Occlusion. Plast. Reconstr. Surg. 2020;145(1):42e–50. doi: 10.1097/ PRS.0000000000006313.
Поступила 06.09.20
Принята в печать 02.11.20
Received 06.09.20
Accepted 02.11.20
Вклад авторов: Х.П. Тахчиди – концепция и проработка дизайна работы, редактирование текста. Е.Х. Тахчиди – проработка дизайна работы, анализ литературы, редактирование текста. М.Х. Мовсесян – проработка дизайна работы, сбор и анализ литературы, написание текста статьи.
Authors’ contributions: Kh.P. Takhchidi – concept and design development, text editing. E.Kh. Takhchidi – design development, literature analysis, text editing. M.Kh. Movsesian – design development, collecting and analyzing literature, writing the text of the article.
Информация об авторах:
Х.П. Тахчиди – д.м.н., профессор, академик РАН, проректор по лечебной работе ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава РФ, директор Научно-исследовательского центра офтальмологии РНИМУ им. Н.И. Пирогова, Москва, Россия. https://orcid.org/0000-0002-0621-5905
Рецензия на статью
Е.Х. Тахчиди – к.м.н., врач-офтальмолог Научно-исследовательского центра офтальмологии РНИМУ им. Н.И. Пирогова, Москва, Россия. https:// orcid.org/0000-0002-2125-630X
М.Х. Мовсесян – врач-офтальмолог, аспирант кафедры офтальмологии педиатрического факультета ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России на базе Научно-исследовательского центра офтальмологии РНИМУ им. Н.И. Пирогова, Москва, Россия
Information about the authors:
Kh.P. Takhchidi – Academician of the Russian Academy of Sciences, Doctor of Medicine, Professor, Vice-dean for medical work of Pirogov Russian National Research Medical University, Director of the Research Center of Ophthalmology of the Pirogov Russian National Research Medical University, Moscow, Russia. https://orcid.org/0000-0002-0621-5905
E.Kh. Takhchidi – PhD in Medical Sciences, Ophthalmologist of the Scientific
Research Center of Ophthalmology of the Pirogov Russian National Research Medical University, Moscow, Russia. https://orcid.org/0000-0002-2125-630X M.Kh. Movsesian – MD, Ophthalmologist, Postgraduate Student of the Department of Ophthalmology, Faculty of Pediatrics of the Pirogov Russian National Research Medical University on the basis of the Research Center of Ophthalmology of the Pirogov Russian National Research Medical University, Moscow, Russia
Обзорная статья посвящена актуальной в современных условиях теме осложнений после косметологических процедур, а, именно, инъекциям дермальных филлеров в периокулярный регион.
Авторы собрали большой зарубежный опыт и небольшой отечественный по выявлению и борьбе с такими грозными осложнениями, как развитие необратимой слепоты после работы косметологов и пластических хирургов. Междисциплинарный характер журнала как нельзя лучше подходит для информирования читающей аудитории, насколько серьезны развивающиеся осложнения, при этом авторы уделяют внимание и технологическим приемам при инъекционном введении дермальных филлеров.
Краткие анатомические экскурсы, изложенные в статье, заставляют читателя всерьез задуматься о вариантной анатомии сосудистой сети в периокулярной области. Авторы приводят алгоритм экстренных мероприятий при выявлении подобного рода осложнений, что само по себе очень своевременно и клинически значимо.
Согласен с авторами статьи, что «хирурги и пациенты должны знать о разрушительных осложнениях после косметических инъекций лицевого филлера. Как косметологи и пластические хирурги,так и офтальмологи должны быть полностью осведомлены о признаках и симптомах, связанных с осложнениями после введения филлеров, и быть готовы их лечить».
Появление такой обзорной работы на страницах журнала принесет новые знания всем, кому близка данная проблема, и позволит учитывать накопленный опыт наших коллег в минимизации развития таких осложнений у наших пациентов.
Review on the article
The review article is devoted to the actual topic of complications after cosmetic procedures, namely injections of dermal fillers into the periocular region.
The authors have collected a large foreign experience and a small domestic one in identifying and combating such formidable complication as the irreversible blindness in cosmetology and plastic surgery. The interdisciplinary nature of the journal fits best for informing the readers how serious the developing complications are, while the authors also pay attention to technological methods for injecting dermal fillers.
The brief anatomical excursions outlined in the article make the reader seriously consider the variant anatomy of the vascular network in the periocular region.
The authors provide an algorithm for emergency measures in identifying such complications, which in itself is very timely and clinically significant.
I agree with the authors of the article that “Surgeons and patients should be aware of the devastating complications of cosmetic facial filler injections. Cosmetologists, plastic surgeons and ophthalmologists should be fully aware of the signs and symptoms associated with complications following filler injection and be prepared to treat them.”
The appearance of such a review work on the pages of the journal will bring new knowledge to everyone who is close to this problem and will allow taking into account the experience of our colleagues in minimizing the rate of such complications in our patients.