Для цитирования: Бородина Н.Б., Решетов И.В., Митина Л.А. Клинико-диагностические особенности рака щитовидной железы в аспекте комплексной ультрасонографии. Голова и шея. Российский журнал Head and neck Russian Journal. 2019;7(3):17–22.
For citation: Borodina N.B., Reshetov I.V., Mitina L.A. Clinical and diagnostic features of thyroid cancer in the aspect of complex ultrasonography. Golova i sheya. Rossijskij zhurnal Head and neck Russian Journal. 2019;7(3):17–22 (in Russian).
Doi: 10.25792/HN.2019.7.3.17–22
Рак щитовидной железы (ЩЖ) представляет актуальную проблему клинической онкологии в связи с ростом числа заболевших. Важна дифференциальная диагностика доброкачественных и злокачественных узлов в органе, а также выявление метастатических узлов.
Материал и методы. Предложена комплексная оценка первичных и метастатических узлов в ЩЖ и тканях шеи. В основу исследования, проведенного с участием 174 пациентов, положена методика оценки сравнительной жесткости в первичном узле ЩЖ и вторичном метастатическом лимфатическом узле в совокупности с основными важными характеристиками ультрасонографической семиотики.
Результаты. Методика комплексной ультрасонографической диагностики совместно с изучением сравнительной жесткости узлов позволила с высокой степенью точности поставить первичный диагноз, подтвержденный данными пункции, а также выявить подозрительный «сторожевой» узел, что повлияло на характер операции и ее объем.
Ключевые слова: рак щитовидной железы, ультрасонография, эластография
Авторы заявляют об отсутствии конфликта интересов. Источник финансирования. Не указан.
Для цитирования: Бородина Н.Б., Решетов И.В., Митина Л.А. Клинико-диагностические особенности рака щитовидной железы в аспекте комплексной ультрасонографии. Голова и шея. Российский журнал Head and neck Russian Journal. 2019;7(3):17–22.
Авторы несут ответственность за оригинальность представленных данных и возможность публикации иллюстративного материала – таблиц, рисунков, фотографий пациентов.
Background: Thyroid cancer is an urgent problem of clinical oncology due to the incidence increase. The differential diagnosis of benign and malignant nodes in the organ, as well as the identification of metastatic lesions, is important.
Material and methods. A comprehensive assessment of primary and metastatic nodes in the thyroid gland and cervical tissues was performed using the main characteristics of ultrasonographic semiotics, and the study was based on the comparative analysis of stiffness in the primary thyroid gland node and secondary metastatic lymph node in 174 patients.
Results. The method of complex ultrasonographic diagnostics, together with the study of the relative stiffness of the nodes, allowed making a primary diagnosis with a high degree of accuracy, confirmed by the results of fine needle biopsy, as well as to identify a suspicious “sentinel” node, which influenced the operation type and its volume.
Keywords: thyroid cancer, ultrasonography, elastography
The authors declare no conflict of interest.
Source of financing: not specified.
For citation: Borodina N.B., Reshetov I.V., Mitina L.A. Clinical and diagnostic features of thyroid cancer in the aspect of complex ultrasonography. Golova i sheya. Rossijskij zhurnal Head and neck Russian Journal. 2019;7(3):17–22 (in Russian).
The authors are responsible for the originality of the data presented and the possibility of pub-lishing illustrative material – tables, figures, photographs of patients.
摘要
背景:由于发病率增加,甲状腺癌是临床肿瘤学中急需研究的问题。对于甲状腺中良性以及恶性结节的鉴别诊断 和癌转移病灶的鉴别是至关重要的。
材料与方法:利用超声的主要特点对甲状腺和宫颈组织的原发性和转移性淋巴结进行了综合评估,该研究基于对 174例甲状腺原发性淋巴结和继发性转移性淋巴结硬度的比较分析。
结果:复合超声诊断方法以及对结节的相对硬度的研究,使得医生可以进行高准确度的初步诊断,并由细针穿刺 活检的结果进一步证实,并且可以识别出可疑的“前哨”淋巴结,这对手术类型的选择和方案制定有参考价值。 关键词:甲状腺癌,超声检查,弹性成像、
作者声明没有利益相关
经费来源:未说明
引用: Borodina N.B., Reshetov I.V., Mitina L.A. Clinical and diagnostic features of thyroid cancer in the aspect of complex ultrasonography. Golova i sheya. Rossijskij zhurnal = Head and neck. Russian Journal. 2019;7(3):17–22 (in Russian).
作者对所提供数据的独创性以及发布说明性材料(表格,图表,患者照片)的可能性负责。
Введение
Дифференциальная диагностика узловых образований щитовидной железы (ЩЖ) представляет собой клиническую проблему, от решения которой зависит выбор адекватного лечения пациента [1–4]. Наличие узла в ЩЖ требует проведения комплекса диагностических процедур в первую очередь для исключения злокачественного новообразования. Многие вопросы ранней и дифференциальной диагностики рака ЩЖ (РЩЖ) до настоящего времени остаются нерешенными и противоречивыми, особенно на фоне роста заболеваемости [5].
Результаты ультразвукового исследования (УЗИ) по оценке состояния ЩЖ и лимфатических узлов (л/у) различны и во многом зависят от размеров образований, их локализации, качества аппаратуры и опыта исследователя. Все это свидетельствует о необходимости дальнейшего совершенствования методов диагностики РЩЖ. Наличие или отсутствие метастатических регионарных л/у определяет выбор метода лечения и объем хирургического вмешательства. [6].
Наибольшую трудность для УЗ-диагностики опухолевого процесса представляют узловые образования ЩЖ менее 10 мм и мелкие л/у с формально сохраненной структурой. Все это привело к необходимости применения инвазивных методик под УЗ-контролем, одной из которых является пункционная биопсия. Также, по многочисленным данным, из-за риска пропустить рак пунктируют 70–90% доброкачественных узлов [7–9]. Но в каждом конкретном случае заболевания необходимо решать вопрос о возможности использования малоинвазивных методик [10].
Одним из приоритетных методов для принятия решения о необходимости морфологического исследования ткани из узлов ЩЖ, л/у и других анатомических структур шеи, а также определения тактики хирургического лечения является метод комплексного УЗИ с применением эластографии [11].
Все это обосновывает актуальность темы настоящего исследования.
Материал и методы
В период с 2013 по 2017 г. на аппарате Hitachi «HIVISION 900» с использованием линейного датчика 7,5–13,0 МГц были обследованы 174 пациента (45 мужчин, 129 женщин). Возраст пациентов варьировался от 20 до 72 лет (средний возраст составил 39±7 лет).
Исследование проводилось с использованием режима серой шкалы, тканевых гормоник, адаптивного колорайзинга, спектральной импульсной допплерографии, цветового допплеровского картирования и компрессионной эластографии. С целью изучения возможности мультипараметрического УЗИ с применением соноэластографии (СЭГ) в диагностике первичных и рецидивных новообразований для определения природы изменений в ЩЖ и л/у шеи всем пациентам выполняли УЗИ в В-режиме и цветового допплеровского картирования с последующим проведением СЭГ:
— узлов ЩЖ;
— ткани ЩЖ, свободной от узлов;
— л/у шеи.
— тонкоигольную аспирационную биопсию узлов и участков этих анатомических структур с наибольшей жесткостью и наименьшей эластичностью.
Качественную оценку жесткости образования осуществляли визуально с помощью цветовой шкалы.
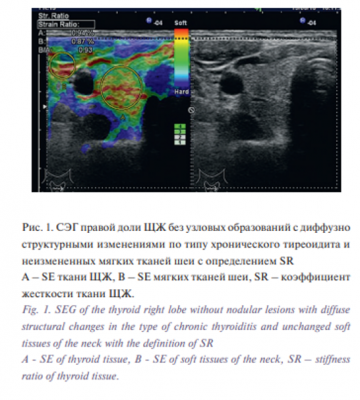
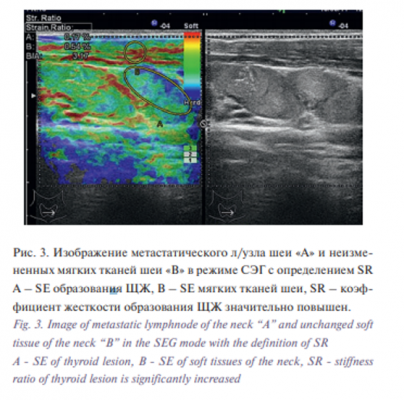
Количественное измерение эластичности/жесткости тканей проводили путем замораживания эластографического изображения на экране и подсчета коэффициента жесткости (SR), который вычисляется как соотношение процента деформации (SE) двух областей (рис. 1, 2).
На рис. 1 цветовая картина эластограммы двух сравниваемых объектов соответствует зелено-красным тонам. Показано измерение жесткости неизмененной ткани ЩЖ относительно неизмененных окружающих мягких тканей шеи. Близкие по значению показатели процента деформации определяют величину SR, приближенной к 1, что указывает на схожесть жесткости сравниваемых объектов.
На рис. 2 цветовая картина эластограммы двух сравниваемых объектов различна: мягкие ткани шеи окрашены в зеленокрасные тона, опухоли соответствуют холодные (синие) тона. Показано измерение жесткости образования ЩЖ относительно окружающих мягких тканей шеи: процент деформации (SE) мягких тканей шеи превышает SE опухоли, что приводит к значительному повышению SR опухоли. Полученные результаты позволили предположить наличие подозрительных узлов и (или) участков и определить место для проведения тонкоигольной аспирационной биопсии (ТАБ).
При изучении л/у шеи оценивали:
— размеры и соотношение данных размеров (длина×ширина×толщина);
— форму: форма могла быть овальной, округлой, правильной или неправильной;
— четкость контуров (четкие или нечеткие);
— структуру (однородная или гетерогенная), узел оценивался как гетерогенный при наличии кальцинатов или кистозных включений;
— характер кровотока (интенсивный или неинтенсивный), кровоток считался интенсивным при наличии двух и более сосудов при подозрении на наличие опухолевого процесса в узле;
— оценивали сохранность капсулы узла и наличие выхода опухолевого процесса в клетчатку, а также заинтересованность рядом расположенных анатомических структур;
— проводили квазистатическую эластографию всех выявленных л/у с качественной и количественной оценкой их жесткости, сравнивая жесткость л/у с неизмененными мягкими тканями шеи.
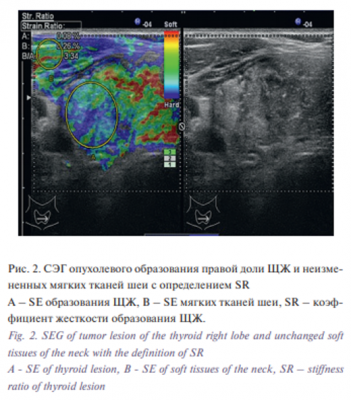
Окрашивание изучаемых объектов в красно-зеленые оттенки цветовой шкалы указывало на схожесть их жесткости, что подтверждалось значениями SR, близкими к 1. Преобладание синих тонов в картине л/у и выявление высоких значений SR ткани л/ууказывало на высокую вероятность их метастатического поражения (рис. 3).
Далее сравнивали количественные показатели жесткости ткани л/у с аналогичными показатели первичного узла ЩЖ и между собой (патент на изобретение №2499560 «Способ диагностики метастатического поражения сторожевого лимфатического узла при РЩЖ», зарегистрированный в Государственном реестре изобретений Российской Федерации 27.11.2013).
У пациентов, включенных в группу исследования, было выявлено 328 узлов ЩЖ и 331 л/у. В группу узловых образования входили 24 узла в ложе ЩЖ после тиреоидэктомии. Три и более узлов отмечалось у 50 (29%) пациентов, 2 узла у 30 (17%) пациентов, единичный узел отмечался у 94 (54%) пациентов. Все узлы в ЩЖ и все взятые для исследования л/у были морфологически верифицированы.
При морфологическом исследовании узлов ЩЖ 115 (35,06%) узлов были отнесены к злокачественным опухолям, 83 (25,3%) узла – к аутоиммунному тиреоидиту, 15 (4,57%) узлов расценены как аденомы и 115 (35,06%) узлов оказались коллоидными, паренхиматозными, коллоидно-паренхиматозными зобами.
Все видимые узловые образования в ЩЖ и в ложе ЩЖ были различных размеров (от 3 до 85 мм), различной формы, четкости и ровности контуров, структуры, однородности, эхогенности и васкуляризации. Число узловых образований в ЩЖ у каждого пациента было также различным: от 1 до 27 узлов. Среди 115 исследованных злокачественных узлов 13 (11,3 %) узлов оказались менее или равны 5 мм, 37 (32,2%) узлов менее или равны 10 мм, 30 злокачественных узлов были больше или равны 20 мм. Наибольшие трудности при определении суспициозных изменений возникали при исследовании узлов малых размеров (2,0 см) оценивали SR наиболее жесткого участка, выявленного по цветовой шкале. При множественных узлах для проведения ТАБ в первую очередь выбирали узлы с наибольшими значениями SR. В результате исследования значения SR, получаемые при проведении СЭГ и превышающие 4, в подавляющем большинстве случаев были характерны для раковых узлов и только 3 доброкачественных узла имели SR>5 (4,6% из 64 узлов данной категории имели ложноположительный результат, что соответствует 0,9% по отношению к 328 исследованным узлам). Во всех других категориях также находились и злокачественные, и доброкачественные узлы. Превышение SR>3 значительно повышает вероятность злокачественного характера узла ЩЖ (р<0,05) даже при отсутствии УЗ-признаков злокачественности в стандартных режимах и указывает на необходимость выполнения ТАБ. Категории 0–1, 1–2 и 2–3 можно считать сомнительными. В этих случаях следует ориентироваться на классические УЗ-признаки злокачественности.
В результате ретроспективного исследования мы разбили все морфологически подтвержденные узлы ЩЖ на 3 группы. В I группу вошли 115 (35,06 %) злокачественных узлов ЩЖ, выявленных при помощи комплексного УЗИ с применением компрессионной эластографии и подтвержденных при помощи ТАБ у 109 (62,64%) пациентов, обследованных впервые на догоспитальном этапе, и у 6 (3,45%) человек после хирургического лечения по поводу злокачественного новообразования (ЗНО) ЩЖ.
Во II группу были отобраны 213 (64,94%) доброкачественных узлов, выявленных у 59 (33,91%) пациентов с доброкачественными изменениями и образованиями в ЩЖ, что было подтверждено морфологическими исследованиями.
При обнаружении трех и более узлов при выборе узла для проведения ТАБ в первую очередь приоритет был отдан узлам с традиционными эхопризнаками, характерными для злокачественных узлов и узлам с большим SR, который определялся при проведении СЭГ. Т
ретья группа была сформирована из выявленных 99 ( 29,9%) метастатических л/у.
В IV группу были включены 232 ( 70,1%) л/у с доброкачественной гиперплазией.
Все выявленные узлы ЩЖ были распределены по категориям TI-RADS, предложенным американской радиологической ассоциацией (Tessler F., 2017)
Результаты
В I группе из 115 внесенных для анализа опухолей в режиме эластографии определили 109 образований. Эти случаи были отнесены к группе истинно положительных результатов исследования. Шесть ЗНО ЩЖ в режиме эластографии не визуализировались, но были подтверждены при цитологическом исследовании. При вычислении эффективности метода данные случаи (6) отнесены к ложноотрицательным значениям. Истинно отрицательные случаи отмечены у 59 пациентов при выполнении УЗИ в режиме СЭГ, изображения соответствовали неизмененной ткани ЩЖ, что совпало с цитологическим заключением. Данная группа была отнесена к истинно отрицательным значениям. Ложноположительных случаев при выполнении УЗИ в режиме СЭГ было выявлено 2, они были расположены в области перешейка и прилегали к трахее, что совпало с результатами цитологического заключения. При изучении эхосимптоматики злокачественных узлов ЩЖ, выявленных при помощи ТАБ, мы получили следующие результаты:
- 98% узлов оказались гипоэхогенными;
- 1,74% были изоэхогенными узлами;
- 72,17% обладали ровными контурами;
- 75,62% узлов имели четкие контуры;
- 14,78% узлов имели акустическую тень;
- 57,39% оказались микрокальцинатами из которых:
- 53,04% микрокальцинатов были менее 1 мм в диаметре;
- 1,74% были 1 мм в диаметре или более 1 мм, но менее 3 мм в диаметре;
- в 65,22 % случаев обнаружился кровоток.
Результаты наших исследований по оценке классических УЗ-признаков злокачественности узлов ЩЖ совпали с данными как зарубежных, так и отечественных авторов.По американской классификационной системе TI-RADS в категорию TR3 с незначительным подозрением на малигнизацию вошло 68 (20,8%) узлов ЩЖ, из которых доброкачественных образований было 68 (18,9%), а ЗНО – 6 (1,82%). В категорию TR4 с умеренным подозрением на малигнизацию вошло 89 (27,1%) узлов, из них доброкачественных образований насчитывалось 74 (22,58%), а ЗНО 15 (4,57%). В категорию TR5 вошел 171 узел ЩЖ, среди которых было выявлено доброкачественных образований 77 (23,47%), а ЗНО 94 (28,66%).
Нами отмечены определенные сложности в работе с данной классификацией, связанные с подсчетом баллов для каждого узла, кроме того, в ней не учитывается такой важный критерий злокачественности, как нечеткость контуров узла.
Подавляющее большинство злокачественных опухолей ЩЖ (98 узлов – 85,2%) имели холодные тона при окрашивании, что по классификации Е. Ueno соответствовало шкалам D и Е. Доброкачественные узлы (211/99%), напротив, соответствовали шкалам А и B с преобладанием мягких или теплых тонов (красно-зеленые). Сомнительные случаи определяли в шкалу С.
При проведении СЭГ и анализе SR узлов были получены следующие результаты:
- при наличии злокачественных узлов в 64 (55,65%) случаях из 115 SR данных узлов составил более 5; в 19 (16,52%) случаях SR был от 4 до 5; в 15 (13,04%) случаях SR составил от 3 до 4, в 8 (6,96%) случаях SR – от 2 до 3; в 7 (6,09%) случаях SR – от 1 до 2 и в 2 случаях SR составил от 0 до 1.
- при наличии аденом в 9 (60 %) случаях из 15 SR достиг не более 2, но ни в одном из случаев SR не был зарегистрирован более 5;
- при наличии коллоидного зоба в 97 (84,3%) случаях из 115 SR был не более 2;
- в 3 (2,6%) случаях SR составил более 5, и эти узлы были расположены в перешейке ЩЖ близко к трахее; • при наличии тиреоидита в 73 (87,95 %) случаях из 83 SR составил не более 2. Среди пациентов с РЩЖ было выявлено 16 случаев инвазивных форм. При проведении эластографии 99 метастатических лимфоузлов были получены следующие величины SR:
- 38 (38,38%) – это наибольшее число метастатических лимфоузлов, SR оказался 5 и более;
- в 32 (32,32%) исследованных л/у при подсчете SR был от 2 до 3;
- в 15 (15,15%) выявленных л/у SR составил от 3 до 4;
- в 6 (6,06%) л/у в одинаковом числе л/у SR оказался равным от 0 до 1 и от 1 до 2;
- 2 (2,02%) метастатических л/у оказались с SR от 4 до 5. При исследовании 232 гиперплазированных л/у мы получили следующие результаты,
- 108 (46,55%) гиперплазированных л/у имели величину SR от 0 до 1;
- 77 (33,20%) л/у определены с SR от 1 до 2;
- 31 (13,36%) л/у имел SR от 2 до 3;
- 16 (6,90%) л/у оказались с наибольшим значением SR от 3 до 4.
В нашем исследовании мы сравнили характеристики диагностических признаков метастатически измененных л/у шеи при РЩЖ в классических и эластографических показателях (99 л/у). Так, в категории метастатически измененных л/у с SR 5 и более (38 л/у) все 100% л/у этой группы (38) были с нарушением соотношения длина/толщина/ширина и пониженной эхогенности, 11 (29%) л/у оказались с неровными контурами, 8 (21%) имели нечеткие контуры, 24 (63%) л/у были с гиперэхогенными включениями и кистами, 30 (79%) имели структуру, сходную со структурой опухолевого узла в ЩЖ, у 9 (24%) л/у было 2 и более хаотично расположенных сосудов. Метастатически измененные л/у с SR менее 1 (6 л/у) имели нарушение соотношения длина/толщина/ширина в 33,3% случаев (2 л/у), пониженную эхогенность в 67% случаев (4 л/у), все 100% л/у данной группы не имели неровности и нечеткости контуров, только 1 (17%) л/у был с гиперэхогенными включениями и кистами, всего лишь 3 (50%) л/у имели структуру, сходную со структурой опухолевого узла в ЩЖ, и ни у одного из л/у не было выявлено 2 и более хаотично расположенных сосудов.
Проведенный анализ показал, что метастатические л/у (87/87,9%) имели показатели SE, близкие к показателям первичного узла (разница не превышала 0,3 единицы ). При этом они имели синие тона по цветовой шкале эластограммы. SR при сравнении с мягкими тканями шеи и неизмененными л/у превышал 3 условные единицы.
Выявленное сходство структуры метастатических л/у шеи с опухолевым узлом в ЩЖ значительно облегчало поиск этих л/у.
В ходе исследования было обращено внимание, что показатели SR раковых узлов в 85% и метастатически пораженных л/у в 55,6% случаев были близки по значениям и превышали в большинстве случаев 3 условные единицы. Поскольку сравнение патологических участков проводилось с одними и теми же зонами мягких тканей шеи высказано предположение о возможности сравнения патологических очагов (основного узла и подозрительного на метастатический процесс л/у) между собой.
Таким образом, анализ данного материала дал нам возможность добавить к эхосемиотике метастатических л/у шеи, полученной с помощью стандартных УЗ-методик, показатели SR узлов по данным СЭГ
Обсуждение
Результаты нашего исследования по оценке классических УЗ-признаков злокачественности в л/у шеи при РЩЖ совпали с данными литературы [12, 13]. Также показатели SR, по данным литературных источников превышающие 5, считаются наиболее значимыми для подтверждения метастатического поражения л/у [12, 13]. По нашим данным, превышение SR>4 указывает на высокую вероятность метастатического поражения л/у при ЗНО ЩЖ и указывает на необходимость выполнения ТАБ.
Однако мы выделяем еще пограничные состояния: это категории 2–3 и 3–4 при выявлении классических УЗ-признаков злокачественности, что указывает на необходимость выполнения ТАБ. Все это позволяет точно определить место для проведения тонкоигольной аспирационной биопсии л/у шеи.
Результаты проведенного исследования показали, что при выявлении лимфаденопатии в 1–5 регионарных группах, наряду с определением таких УЗ-признаков злокачественности узла в ЩЖ, как округлая форма, пониженная эхогенность узла, наличие в нем жидкостных включений или кальцинатов, а также схожесть УЗ-картины л/у с УЗ-картиной основного ракового узла в ЩЖ, высокоинформативный результат дает выполнение СЭГ. Выделение л/у повышенной жесткости (SR>4 усл. ед.) является показанием к обязательному проведению ТАБ. Подозрительными являются результаты категорий 2–3 и 3–4 и при выявлении классических УЗ-признаки злокачественности указывают на необходимость выполнения ТАБ.
На основании проведенного исследования составлен алгоритм расширения стандартного УЗИ с оценкой выявленных узлов ЩЖ и л/у шеи с помощью компрессионной эластографии.
Заключение
Таким образом, в нашем исследовании мы показали, что разработанный алгоритм проведения комплексного УЗИ опухолей ЩЖ с применением компрессионной эластографии в диагностике первичных и рецидивных новообразований ЩЖ, а также оценке состояния л/у шеи, увеличивает возможности в дифференцировке злокачественных и доброкачественных образований ЩЖ. На этом основании изменен алгоритм диагностической тактики проведения ТАБ, сужены показания для проведения пункционной биопсии.
ЛИТЕРАТУРА/REFERENCES
- Слепцов И.В. Узлы щитовидной железы. Современные принципы диагностики и лечения. М., 2014. 96 с. Sleptsov I.V. The nodes of the thyroid gland. Modern principles of diagnosis and treatment. M., 2014.96 p. (In Russ.).
- Cooper D.S., Doherty G.M., Haugen B.R., Hauger B.R., Kloos R.T., et al. American Thyroid Association [ATA] Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised American thyroid association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid Off J. Am. Thyroid Assoc. 2009;19:1167–214.
- Cooper D.S., Doherty G.M., Haugen B.R., Kloos R.T., Lee S.L., et al. Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid. 2009;19(11):1167–214.
- Mitchell A.L., Gandhi A., Scott-Coombes D., Perros P. Management of thyroid cancer: United Kingdom National Multidisciplinary Guidelines. J. Laryngol. Otol. 2016;130(Suppl. 2):150–60.
- Злокачественные новообразования в России в 2016 г. (заболеваемость и смертность). Под ред А.Д. Каприна, Г.В. Петровой, В.В. Старинского. М., 2017. 250 c. Malignant neoplasms in Russia in 2016 (morbidity and mortality). Ed. By A.D. Caprin, G.V. Petrov, V.V. Starinski. M., 2017.250 p. (In Russ.)
- Meister P., Vorländer C., Hartmann S.3., Hansmann M.L. Paratracheal lymph node with suspicion of carcinoma. Pathologe. 2016;37(5):473–6.
- Asteria C., Giovanardi A., Pizzocaro A., Cozzaglio L., Morabito A., Somalvico F., Zoppo A. US-elastography in the differential diagnosis of benign and malignant thyroid nodules. Thyroid. 2008;18(5):523–31.
- Mosca L., Silva .LF.F.D., Carneiro P.C., Chacon D.A., Araujo-Neto V.J.F., Araujo-Filho V.J.F., Cernea C.R. Sao Paulo Malignancy rates for Bethesda III subcategories in thyroid fine needle aspiration biopsy [FNAB]. Clinics. 2018;73:e370.
- Del Arco C., Fernández Aceñero M.J. Preoperative diagnosis of neoplastic or malignant Hürthle cell lesions: a chimera. Acta. Cytol. 2018;62(3):193–203. doi: 10.1159/000488441.
- Blank W., Müller T., Braun B. Thyroid nodules – how to proceed? Praxis (Bern 1994). 2012;101(18):1167–73.
- Menzilcioglu M.S., Duymus M., Avcu S. Sonographic Elastography of the Thyroid. Gland.. Pol. J. Radiol. 2016;81:152–6.
- Wei Q., Wu D., Luo H., Wang X., Zhang R., Liu Y. Features of lymph node metastasis of papillary thyroid carcinoma in ultrasonography and CT and the significance of their combination in the diagnosis and prognosis of lymph node metastasis. J. BUON. 2018;23(4):1041–8.
- Ke Z., Liu Y., Zhang Y., Li J., Kuang M., Peng S., Liang J., Yu S., Su L., Chen L., Sun C., Li B., Cao J., Lv W., Xiao H. Diagnostic value and lymph node metastasis prediction of a custom made panel (thyroline) in thyroid cancer. Oncol. Rep. 2018;40(2):659–68.
Поступила 04.06.19 Принята в печать 01.08.19
Received 04.06.19 Accepted 01.08.19
Информация об авторах:
Н.Б. Бородина – врач отделения ультразвуковой диагностики МНИОИ им. П.А. Герцена –филиала ФГБУ «НМИЦ» радиологии МЗ РФ, Москва; e-mail: borodina_n@list.ru
И.В. Решетов – академик РАН, д.м.н., профессор, директор НОКЦ пластической хирургии, ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава РФ (Сеченовский Университет), Москва, Академия постдипломного образования ФГБУ ФНКЦ ФМБА России, Москва
Л.А. Митина – ведущий научный сотрудник отделения ультразвуковой диагностики, ведущий научный сотрудник отделения ультразвуковой диагностики МНИОИ им. П.А.Герцена – филиала ФГБУ «Национальный медицинский исследовательский центр» радиологии МЗ РФ, Москва
About the authors:
N.B. Borodina – MD, radiologist, department of ultrasound diagnostics of P.A. Herzen MSROI — branch of FSBI “NMRC” of radiology of the Ministry of Health of the Russian Federation, Moscow; e-mail: borodina_n@list.ru
I.V. Reshetov — academician of the Russian Academy of Sciences, MD, professor, director of the Scientific and Practical Center for Plastic Surgery, Federal State Autonomous Educational Institution of Higher Education First Moscow State Medical University named after I.M. Sechenov, Ministry of Health of the Russian Federation (Sechenovskiy University), Moscow, Academy of Postgraduate Education FSBI FSCC FMBA of Russia, Moscow
L.A. Mitina – MD, leading researcher at the Department of Ultrasound Diagnostics, leading researcher at the Department of Ultrasound Diagnostics, P.A. Herzen MSROI — branch of FSBI “NMRC” of radiology of the Ministry of Health of the Russian Federation
Рецензия на статью
В статье представлен дифференциальная диагностика доброкачественных и злокачественных узлов в органе, а также выявление метастатических узлов с помощью ультрасонографии. Предложена комплексная оценка первичных и метастатических узлов в щитовидной железе и тканях шеи на основе сравнения жесткости в первичном узле щитовидной железы и вторичном метастатическом лимфатическом узле в совокупности с основными и важными характеристиками ультрасонографической семиотики. Методика комплексной ультрасонографической диагностики совместно с изучением сравнительной жесткости узлов позволила с высокой степенью точности поставить первичный диагноз, подтвержденный данными пункции, а также выявить подозрительный «сторожевой» узел, что повлияло на характер операции и ее объем.
Review on the article
The article presents the differential diagnosis of benign and malignant nodes in the thyroid gland, as well as the identification of metastatic nodes using ultrasonography. A comprehensive assessment of the primary and metastatic nodes in the thyroid gland and neck tissues is proposed based on a comparison of stiffness in the primary thyroid nodes and secondary metastatic lymph node in combination with the main important characteristics of ultrasonographic semiotics. The method of complex ultrasonographic diagnostics, together with the study of the relative stiffness of the nodes, made it possible to draw a primary diagnosis with a high degree of accuracy, confirmed by fine needle biopsy data, and also to identify a suspicious “sentinel” node, which influenced the type of surgery and its extension.